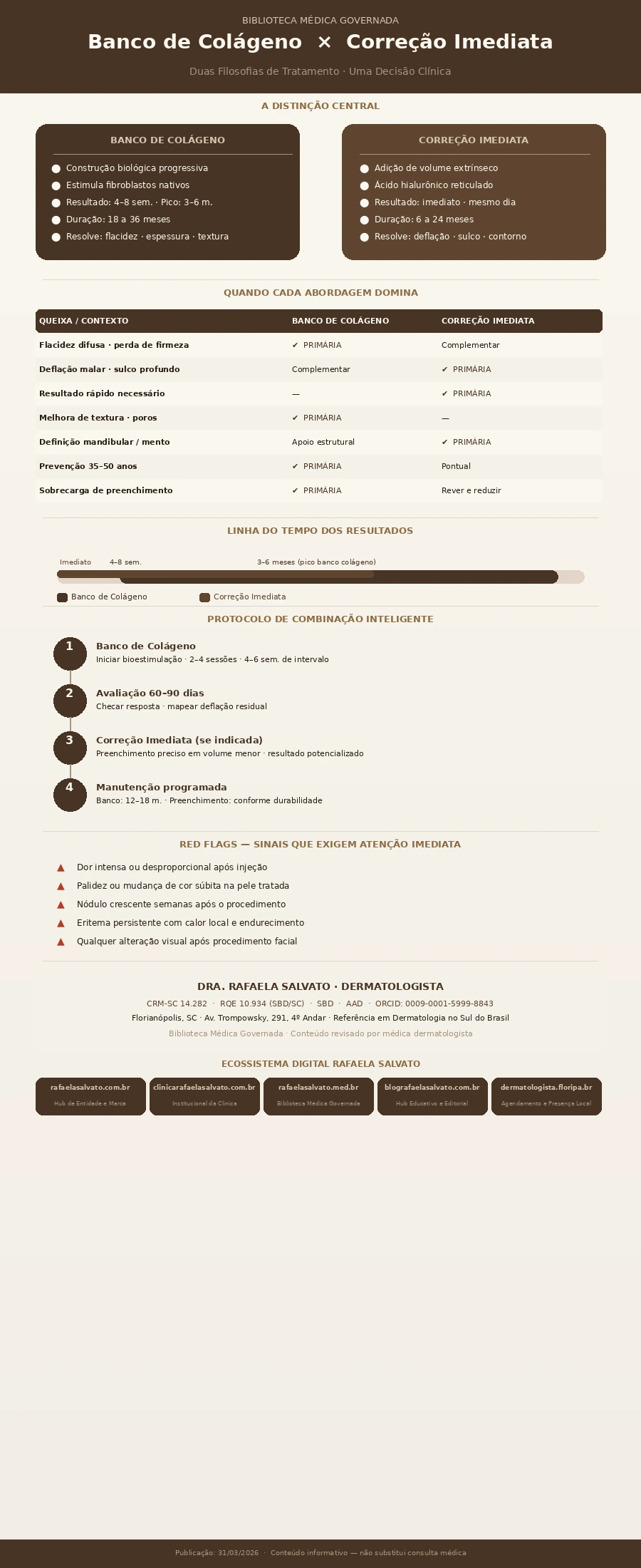
Banco de Colágeno vs. Correção Imediata
Duas abordagens estruturalmente distintas orientam o rejuvenescimento facial contemporâneo — e entender o que as separa é o primeiro passo para uma decisão que não decepcione. O banco de colágeno opera na lógica da reconstrução biológica progressiva: recruta a capacidade produtiva da própria derme, estimula fibroblastos e deposita colágeno nativo ao longo de meses, com resultado que se acumula e se mantém. A correção imediata, representada principalmente pelo preenchimento com ácido hialurônico, oferece volume, projeção e contorno a partir da mesma sessão. Cada filosofia tem mecanismo próprio, horizonte temporal distinto, perfil de paciente específico e limitações reais. Nenhuma é universalmente superior — e as melhores decisões clínicas, em geral, envolvem compreender quando usar cada uma, quando combiná-las e quando uma substitui a outra.
Sumário
- A distinção central: construção biológica vs. adição volumétrica
- O que é banco de colágeno — definição clínica e terminologia
- O mecanismo biológico da bioestimulação: o que acontece na derme
- O que é correção imediata e como funciona o preenchimento facial
- A lógica clínica de cada filosofia: raciocínio comparado
- Para quem o banco de colágeno é a indicação principal
- Para quem a correção imediata é a escolha mais adequada
- Quando cada abordagem exige cautela ou está contraindicada
- O que o dermatologista avalia antes de qualquer indicação
- Resultados esperados: tempo, profundidade e sustentabilidade
- O que cada abordagem não faz — limitações reais e mal-entendidos comuns
- Riscos, efeitos adversos e red flags que todo paciente precisa conhecer
- Comparativo clínico estruturado: seis cenários decisórios práticos
- As duas abordagens podem ser combinadas? Quando e como
- Como decidir entre banco de colágeno, preenchimento ou integração das duas
- Manutenção, reposição e planejamento de longo prazo
- Fatores que modulam o resultado em cada abordagem
- Erros mais comuns na decisão clínica e estética
- Quando a consulta médica é indispensável
- Perguntas frequentes
- Conclusão clínica e visão de longo prazo
- Autoridade médica e nota editorial
1. A Distinção Central: Construção Biológica vs. Adição Volumétrica
Antes de comparar produtos, sessões ou preços, é necessário compreender que banco de colágeno e correção imediata não são apenas técnicas diferentes para o mesmo objetivo — são filosofias clínicas com lógicas fundamentalmente opostas de ação.
O banco de colágeno é uma estratégia de investimento biológico no médio e longo prazo. A premissa central é que o envelhecimento cutâneo não pode ser abordado de forma duradoura apenas com adição de substâncias exógenas — ele precisa ser enfrentado a partir da matriz dérmica, do tecido conjuntivo real. Ao utilizar bioestimuladores injetáveis, o protocolo ativa a maquinaria celular da própria pele, convocando fibroblastos a produzirem colágeno novo, elastina e outros componentes estruturais. O resultado não aparece no mesmo dia. Ele se constrói semana após semana, como um depósito que rende juros. A pele que emerge desse processo é mais firme, mais espessa, mais luminosa — e essa melhora é biologicamente integrada, não extrínseca.
A correção imediata opera em registro completamente diferente. O preenchimento com ácido hialurônico (AH) deposita um gel nos tecidos faciais, ocupando fisicamente o espaço onde volume foi perdido. A resposta é imediata: o resultado é perceptível no mesmo espelho, no mesmo dia, algumas horas após o procedimento. O mecanismo não depende de síntese proteica nem de ciclo biológico — o gel simplesmente está ali, preenchendo, projetando, definindo. É preciso, eficaz e amplamente estudado. Mas é exógeno, reabsorvível ao longo do tempo e não melhora a qualidade intrínseca da derme.
A confusão entre as duas filosofias — tratar como equivalentes ou como substitutas diretas uma da outra — é a origem da maioria das frustrações estéticas que chegam ao consultório. Uma mulher de 44 anos com flacidez difusa que faz preenchimento sem bioestimulação está adicionando volume em uma estrutura que continua se deteriorando. Um paciente com deflação malar expressiva que faz apenas bioestimulação esperará meses por um resultado que nunca igualará o que o preenchimento poderia oferecer em uma sessão. A clareza sobre o que está sendo tratado — qualidade estrutural ou déficit volumétrico — é o que transforma uma escolha estética em uma decisão clínica responsável.
2. O Que É Banco de Colágeno — Definição Clínica e Terminologia
O termo “banco de colágeno” não figura como denominação técnica padronizada na literatura dermatológica científica. Trata-se de uma construção didática de uso clínico que ganhou relevância no vocabulário da medicina estética brasileira para descrever uma estratégia de acumulação progressiva de colágeno dérmico endógeno, por meio de bioestimuladores injetáveis aplicados em protocolo planejado.
A ideia central do “banco” é metafórica, mas clinicamente precisa: cada sessão de bioestimulação representa um depósito de investimento biológico. O colágeno novo formado não se dissolve imediatamente — ele permanece como parte da matriz dérmica reconstituída por meses ou anos, dependendo do agente utilizado. Sessões subsequentes se somam aos resultados anteriores. O montante acumulado — espessura dérmica aumentada, fibras colágenas organizadas, suporte tecidual reconstituído — é o que se chama de capital de colágeno.
Na prática, os bioestimuladores de colágeno mais utilizados para construção desse capital são:
Poli-L-ácido láctico (PLLA) — substância sintética bioabsorvível, presente comercialmente no Sculptra e no Elleva. Após a injeção, suas micropartículas desencadeiam uma resposta inflamatória de baixo grau controlada, que ativa fibroblastos e resulta em neocolagênese progressiva. O pico de produção colágena ocorre entre o terceiro e o sexto mês. A durabilidade dos efeitos pode atingir 24 a 30 meses com protocolo adequado.
Hidroxiapatita de cálcio (CaHA) — mineral biocompatível presente no Radiesse e no Diamond. Em forma convencional, tem componente preenchedor imediato pelo gel carreador; em versão diluída (“Radiesse bioestimulador”), perde o efeito volumétrico imediato e atua prioritariamente como indutor de neocolagênese. A resposta é em geral mais rápida do que com o PLLA, com duração de 12 a 18 meses.
Policaprolactona (PCL) — polímero sintético presente no Ellansé. Combina ação de suporte estrutural imediato com bioestimulação de longo prazo. Diferente dos anteriores, não é reabsorvível tão rapidamente, e seus efeitos podem persistir por dois a três anos. Exige técnica precisa por ter menor reversibilidade.
Ácido hialurônico bioestimulador — em formulações específicas de alta reticulação ou concentrações elevadas, o AH pode ter efeito bioestimulador leve sobre fibroblastos, além de seu papel hidratante e volumizante. Esse uso é menos estabelecido como “banco de colágeno” puro, mas é parte de protocolos combinados em alguns centros.
A escolha do bioestimulador dentro de um protocolo de banco de colágeno é decisão médica, não preferência de produto. Ela depende do estado da pele, da região a tratar, do perfil de resultado desejado, do histórico clínico do paciente e da experiência do profissional com cada substância. Para entender as diferenças técnicas e clínicas entre essas substâncias dentro de um raciocínio de envelhecimento facial heterogêneo, o blog da Dra. Rafaela Salvato oferece análise clínica estruturada sobre como mapear e priorizar tratamentos faciais complexos.
3. O Mecanismo Biológico da Bioestimulação: O Que Acontece na Derme
O colágeno é a proteína estrutural mais abundante da pele. Na derme, ele forma uma rede tridimensional de fibras que sustenta a epiderme, confere resistência mecânica, retém umidade e define a firmeza percebida visualmente. A produção de colágeno inicia seu declínio progressivo por volta dos 25 anos — a literatura estima uma perda de aproximadamente 1% ao ano — e acelera significativamente com a exposição solar crônica, tabagismo e inflamação sistêmica de baixo grau.
O princípio biológico do banco de colágeno é intervir nessa equação usando a própria resposta inflamatória tecidual como ferramenta regenerativa. Quando micropartículas de PLLA são injetadas na derme profunda ou na hipoderme superficial, o sistema imune as reconhece como corpo estranho e recruta macrófagos para o local. Esses macrófagos liberam citocinas pró-inflamatórias — interleucina-1β, TNF-α, TGF-β — que funcionam como sinais de ativação para os fibroblastos residentes.
Os fibroblastos ativados iniciam a síntese de pró-colágeno, que é processado extracelularmente em colágeno maduro tipos I e III — as principais formas estruturais da derme adulta. Ao mesmo tempo, fatores de crescimento como TGF-β1 e PDGF estimulam a proliferação de novos fibroblastos, amplificando a resposta. O resultado é uma cascata biossintética que, ao se completar, deposita fibras colágenas organizadas em torno dos pontos de injeção, espessando e estruturando a derme.
Esse processo não é instantâneo por uma razão biológica simples: a síntese de colágeno segue um ciclo de maturação. O pró-colágeno precisa ser clivado, as tropocolágenas precisam se agregar em fibrilas, as fibrilas precisam se organizar em fibras. Esse ciclo completo leva de quatro a seis semanas para cada geração de colágeno — o que explica por que o resultado do banco de colágeno progride ao longo de meses, não de dias.
No caso da hidroxiapatita de cálcio, o mecanismo é parcialmente análogo. As microesferas de CaHA servem como andaime temporário enquanto estimulam diretamente a neocolagênese via ativação de fibroblastos. A resposta é em geral mais rápida e com componente volumétrico maior — especialmente na formulação convencional — do que com o PLLA puro.
Uma implicação clínica importante desse mecanismo é a necessidade de completar o protocolo de sessões para atingir o ponto de saturação desejado. Interromper o protocolo após uma ou duas sessões significa deixar a resposta biológica incompleta — como retirar o dinheiro do banco antes dos juros compostos se formarem. A adesão ao plano de sessões é determinante para o resultado final.
4. O Que É Correção Imediata e Como Funciona o Preenchimento Facial
A correção imediata no rejuvenescimento facial contemporâneo tem no preenchimento com ácido hialurônico seu recurso mais utilizado, mais estudado e, quando bem indicado, mais eficaz. Outros materiais — como polimetilmetacrilato (PMMA), gordura autóloga e, em contextos cirúrgicos específicos, implantes — também compõem essa categoria, mas o AH reticulado representa o padrão de referência para o que se chama de correção imediata não cirúrgica.
O ácido hialurônico é um glicosaminoglicano de ocorrência natural na pele, nos olhos e nas articulações. Sua propriedade fundamental é a capacidade de reter água em proporção muito superior ao seu peso molecular — uma molécula de AH pode se ligar a até mil vezes seu peso em água. Na forma injetável, ele é reticulado (cross-linked) por agentes químicos que formam ligações cruzadas entre as cadeias polissacarídicas, conferindo ao gel uma estrutura tridimensional com características reológicas que variam conforme o produto: grau de rigidez, elasticidade, capacidade de espalhamento e resistência à degradação.
Quando injetado nos tecidos faciais pelo plano anatômico correto, o gel de AH preenche fisicamente o espaço onde volume foi perdido ou onde projeção é desejada. Não há espera por síntese biológica: o resultado é imediato porque o material está presente nos tecidos a partir da injeção. Essa qualidade torna o preenchimento excepcionalmente útil para situações de deflação volumétrica visível, sulcos profundos, definição de contorno mandibular, projeção de malar e volumização labial.
A reversibilidade com hialuronidase — enzima que degrada o AH — é um dos principais diferenciais de segurança do preenchimento com ácido hialurônico em relação a outros materiais. Em caso de resultado insatisfatório, complicação ou necessidade de revisão, o produto pode ser dissolvido de forma relativamente rápida e previsível. Essa propriedade não elimina os riscos inerentes ao procedimento, mas os torna gerenciáveis em cenários de complicação.
A principal limitação estrutural do preenchimento como estratégia única de rejuvenescimento está em seu horizonte temporal e em sua incapacidade de endereçar causas. O AH se reabsorve progressivamente ao longo de 12 a 24 meses, dependendo do produto e da região. Mais relevante: ao adicionar volume sem estimular neocolagênese, a pele permanece com a mesma qualidade dérmica que tinha antes — e o envelhecimento estrutural segue seu curso natural. Com o tempo, o paciente que usa apenas preenchimento tende a necessitar de volumes crescentes para atingir o mesmo resultado, enquanto a qualidade da pele continua se deteriorando.
5. A Lógica Clínica de Cada Filosofia: Raciocínio Comparado
A diferença filosófica entre banco de colágeno e correção imediata se traduz de forma clara quando se examina o raciocínio clínico subjacente a cada escolha.
O raciocínio do banco de colágeno parte de uma pergunta: “O que está acontecendo com a arquitetura desta pele?” A resposta é quase sempre a mesma: degradação progressiva do suporte dérmico, perda de fibras colágenas, comprometimento da elastina, adelgaçamento da derme. A intervenção correta, portanto, é restabelecer esse suporte de dentro para fora — não enfeitar a superfície, mas reconstruir a fundação. Esse raciocínio aceita a lentidão como condição biológica, não como deficiência do tratamento.
O raciocínio da correção imediata parte de outra pergunta: “O que está faltando visivelmente nesta região?” A resposta pode ser volume malar perdido, sulco nasogeniano aprofundado, mandíbula menos definida, lábios finos. A intervenção correta, nesse caso, é repor o que está faltando de forma precisa e controlada. Esse raciocínio abraça a velocidade como virtude — o resultado que o paciente esperava está disponível no mesmo dia.
Ambos os raciocínios são legítimos. O erro clínico não é escolher um ou outro — é aplicar o raciocínio errado para a queixa errada. Preencher uma pele flácida sem abordar a flacidez subjacente é como pintar uma parede com umidade: resolve a aparência momentaneamente, mas o problema continua avançando. Bioestimular uma face com deflação volumétrica severa sem correção imediata é como fortalecer as vigas de uma casa que precisa de uma parede nova — a estrutura melhora, mas o espaço ainda falta.
6. Para Quem o Banco de Colágeno É a Indicação Principal
A bioestimulação de colágeno tem indicações clínicas precisas e responde de forma especialmente consistente em determinados perfis de pacientes.
Pele com flacidez cutânea difusa e perda de espessura dérmica. Quando a queixa principal é a frouxidão generalizada — o rosto que “caiu”, perdeu a tensão, apresenta poros visíveis e textura irregular —, o preenchimento endereça apenas parcialmente o problema. A causa subjacente é estrutural: a derme perdeu qualidade. O banco de colágeno é a resposta biológica mais coerente para esse tipo de deterioração, porque vai ao encontro do que está de fato acontecendo nos tecidos.
Pacientes entre 35 e 58 anos em fase de manutenção preventiva ativa. A janela de maior eficiência do banco de colágeno é aquela em que a pele ainda tem fibroblastos funcionalmente saudáveis em quantidade razoável — antes que a deterioração estrutural seja severa. Iniciado nessa faixa, o protocolo pode retardar significativamente o ponto em que a deflação volumétrica se torna dominante, diminuindo e postergando a necessidade de preenchimento volumétrico.
Pele com fotodano moderado, textura irregular e poros alargados. Esses marcadores apontam para comprometimento da matriz dérmica — exatamente o alvo do banco de colágeno. A melhora da espessura e da organização das fibras colágenas tende a produzir efeito perceptível na textura e na aparência geral da superfície cutânea.
Pessoas que buscam resultado natural e progressivo. Para pacientes que valorizam discrição estética — que querem parecer mais descansadas, mais firmes, sem que ninguém identifique uma intervenção específica —, o banco de colágeno oferece exatamente esse perfil de resultado: mudança gradual, biológica, integrada à morfologia original.
Pós-tratamento intenso, pós-cirurgia ou pós-perda de peso significativa. Situações que comprometeram estruturalmente a pele — cicatrizes, lipectomias, emagrecimento acelerado — deixam a derme com reserva reduzida. A bioestimulação progressiva constrói esse suporte de volta, criando condição mais favorável antes de qualquer correção volumétrica subsequente.
Pacientes com histórico de sobrecarga de preenchimento. Para quem acumulou muito material ao longo dos anos e hoje tem um rosto que parece pesado, artificialmente projetado ou distorcido, o banco de colágeno pode fazer parte da estratégia de reconstrução — possivelmente após dissolução de parte do AH residual —, restabelecendo qualidade dérmica sem adicionar mais volume exógeno.
7. Para Quem a Correção Imediata É a Escolha Mais Adequada
A correção imediata tem performance clínica superior em perfis onde a perda volumétrica localizada é o componente dominante da queixa estética — ou onde a velocidade do resultado é uma variável clinicamente relevante.
Deflação malar expressiva. A perda de volume na região zigomática é um dos marcadores mais impactantes do envelhecimento facial percebido. A correção com AH de alta densidade nessa região restaura a projeção, eleva opticamente a cauda do supercílio e suaviza a zona de transição para o terço inferior. O banco de colágeno melhora a qualidade da pele circundante, mas não repõe volume em magnitude e velocidade comparáveis.
Sulco nasogeniano profundo e sulco lacrimal estabelecidos. Essas regiões têm componente volumétrico preponderante em sua origem. A bioestimulação melhora o contexto dérmico perilesional, mas a profundidade da dobra — especialmente quando já estabelecida há anos — exige adição de volume para ser corrigida de forma clinicamente relevante. O preenchimento oferece precisão de posicionamento e resultado imediato que a bioestimulação não replica nesse contexto.
Definição e volumização labial. Os lábios têm dinâmica funcional específica — alta mobilidade, estrutura muscular complexa, mucosa delicada — que os torna mau candidato à bioestimulação como estratégia primária. O preenchimento com AH de características reológicas adequadas é o recurso de referência para essa região, com décadas de estudo e refinamento técnico.
Definição de contorno mandibular e mentoplastia não cirúrgica. Objetivos de projeção e definição estrutural específicos respondem melhor ao preenchimento com AH de alta densidades ou ao Radiesse em uso volumétrico. A precisão de deposição e o resultado imediato tornam a correção imediata mais eficiente para esse tipo de queixa morfológica.
Proximidade de eventos ou necessidade de resultado rápido. Para quem tem uma cirurgia, cerimônia ou apresentação profissional próximas e deseja uma melhora estética perceptível antes disso, o preenchimento é a única abordagem capaz de entregar resultado dentro desse horizonte de tempo. O banco de colágeno pode ser planejado para depois, como investimento de continuidade.
Assimetrias faciais localizadas de componente volumétrico. Diferenças anatômicas entre hemifaces — quando o componente dominante é déficit volumétrico diferencial — respondem de forma precisa e controlada ao preenchimento. A deposição pode ser calibrada por região e ajustada em retorno.
8. Quando Cada Abordagem Exige Cautela ou Está Contraindicada
Nenhuma das duas filosofias é isenta de situações que exigem avaliação cuidadosa antes de qualquer procedimento. Conhecer essas situações é parte da responsabilidade de todo paciente que busca tratamento.
Banco de colágeno — situações de cautela ou contraindicação
Doenças autoimunes ativas ou em remissão instável. A resposta inflamatória induzida pelos bioestimuladores pode ser imprevisível em sistemas imunes alterados. Lúpus, artrite reumatoide, dermatomiosite ativa e outras condições autoimunes em atividade representam contraindicação relativa que exige avaliação conjunta com o especialista responsável pelo acompanhamento sistêmico.
Inflamação ativa na pele a ser tratada. Acne cística, rosacea em surto, dermatite periorbitária ativa e infecções cutâneas locais são fatores de risco para amplificação inflamatória e disseminação. A pele precisa estar clinicamente estável antes de qualquer bioestimulação.
Gestação e lactação. Contraindicação por convenção e ausência de dados de segurança — nenhum bioestimulador tem aprovação para uso nesse período. A segurança do bebê deve ser preservada acima de qualquer objetivo estético.
Histórico de queloides ou cicatrizes hipertróficas. A resposta fibroblástica exagerada já documentada nesses pacientes pode, em casos raros, produzir deposição excessiva e localizada de colágeno. A avaliação cuidadosa e o início com doses menores são medidas de prudência.
Preenchimentos permanentes ou de longa duração preexistentes. A sobreposição de bioestimuladores sobre depósitos de PMMA ou outros materiais não reabsorvíveis aumenta o risco de reação granulomatosa. O mapeamento do que existe nos tecidos é mandatório.
Correção imediata — situações de cautela ou contraindicação
Pele com excesso de volume, ptose adiposa ou tendência a edema. Adicionar volume em tecido que já tem excesso relativo tende a produzir resultado estético inadequado — o rosto fica mais pesado, não mais rejuvenescido. A análise do tipo de envelhecimento — deflativo vs. redistributivo — é indispensável antes de qualquer indicação de preenchimento.
Anatomia vascular de risco elevado. Região glabelar, dorso nasal, nariz, áreas periorbitais e perioral têm anatomia vascular que exige conhecimento técnico avançado. A indicação de preenchimento nessas regiões deve ser exclusiva de profissional com domínio anatômico específico e protocolo de segurança para oclusão vascular.
Uso de anticoagulantes, AAS ou suplementos de alta dose. Varfarina, clopidogrel, ácido acetilsalicílico em uso crônico, além de suplementos como ômega-3, vitamina E e ginkgo biloba em doses elevadas, aumentam substancialmente o risco de hematoma. A suspensão deve ser sempre avaliada em conjunto com o médico prescritor.
Histórico de herpes oral recorrente. Procedimentos periorais com preenchimento podem desencadear reativação herpética. A profilaxia antiviral oral antes do procedimento é protocolo padrão nesses casos.
Histórico de reação inflamatória tardia (SIRL) a preenchimentos. Pacientes que já tiveram inflamação tardia associada a AH prévio precisam de avaliação cuidadosa antes de novo procedimento, especialmente em contexto de condição infecciosa sistêmica ou vacinação recente.
9. O Que o Dermatologista Avalia Antes de Qualquer Indicação
A indicação de banco de colágeno ou correção imediata não deveria partir de uma tendência, de uma preferência do paciente ou de uma comparação em redes sociais. Ela parte de uma avaliação médica estruturada que mapeia o conjunto de variáveis clínicas relevantes para aquela pele, naquele momento, naquele contexto de vida.
Análise da qualidade dérmica. A espessura da derme, sua elasticidade, o grau de fotodano, a textura da superfície e a presença de telangiectasias ou atrofia localizada são os primeiros parâmetros avaliados. Pele delgada, com pouca elasticidade e histórico de exposição solar intensa, responde de forma diferente tanto à bioestimulação quanto ao preenchimento, e essa diferença precisa ser incorporada no planejamento.
Mapeamento da perda estrutural por camadas. Há uma distinção clinicamente relevante entre perda de volume — que tem componentes adiposo, muscular e ósseo além do cutâneo — e perda de qualidade dérmica. Confundir os dois é a origem de muitas indicações subótimas. O dermatologista avalia quais compartimentos estão envolvidos para direcionar a intervenção ao nível correto de cada estrutura.
Levantamento de tratamentos anteriores. Preenchimentos prévios — especialmente os de longa duração —, fios de sustentação, procedimentos com energia e intervenções cirúrgicas deixam marcas nos tecidos que modificam o comportamento dos tratamentos subsequentes. Saber o que já existe nos tecidos é condição de segurança, não apenas curiosidade clínica.
Avaliação das expectativas e do horizonte temporal do paciente. Uma conversa franca sobre o tempo de espera do banco de colágeno, o número esperado de sessões, a natureza gradual do resultado e o investimento total é parte indispensável da consulta. Paciente que espera resultado na semana seguinte não está emocionalmente preparado para a bioestimulação — e essa desconexão produz abandono precoce e frustração evitável.
Condições sistêmicas e medicações em uso. Corticosteroides sistêmicos, imunossupressores, isotretinoína (em uso ou recém-suspensa), anticoagulantes e condições inflamatórias crônicas são variáveis que modificam tanto a indicação quanto o risco de qualquer procedimento injetável.
Grau de fotodano acumulado e histórico de exposição solar. A destruição de colágeno mediada por UV — via metaloproteinases de matriz (MMPs) e espécies reativas de oxigênio — não apenas compromete o suporte dérmico existente como pode limitar a resposta à bioestimulação. A avaliação do fotodano orienta tanto a indicação de banco de colágeno quanto a necessidade de tratamentos complementares de remodelação superficial.
Os protocolos clínicos para procedimentos injetáveis disponíveis na Biblioteca Médica Governada da Dra. Rafaela Salvato descrevem os critérios de elegibilidade, checklists pré-procedimento e fluxos de avaliação utilizados na prática clínica, com rigor técnico e base científica.
10. Resultados Esperados: Tempo, Profundidade e Sustentabilidade
A diferença mais concreta entre as duas abordagens — e a que mais impacta a experiência do paciente — está no eixo tempo-resultado. Compreender esse eixo é o que alinha expectativa e realidade.
Banco de colágeno
Início de resultado perceptível: entre quatro e oito semanas após a primeira sessão, com progressão contínua por até seis meses. Nas primeiras semanas, o único sinal visível pode ser o edema pós-procedimento, que se resolve em 24 a 72 horas. O resultado real começa quando o colágeno novo completa seu primeiro ciclo de maturação.
Pico de resultado: em geral entre o terceiro e o quinto mês após o início do protocolo. Para protocolos de múltiplas sessões, o pico final costuma ocorrer dois a três meses após a última sessão.
Duração dos efeitos por substância:
- PLLA (Sculptra, Elleva): 24 a 30 meses com protocolo completo.
- CaHA diluído (Radiesse bioestimulador): 12 a 18 meses.
- PCL (Ellansé): até 24 a 36 meses, dependendo da formulação (S, M, L, E).
Número de sessões: raramente uma sessão única. O protocolo padrão para banco de colágeno com PLLA envolve duas a quatro sessões com intervalos de quatro a seis semanas, dependendo da substância, da região e da resposta biológica individual.
Natureza do resultado: melhora da firmeza cutânea, aumento da espessura dérmica percebida, redução da frouxidão difusa, melhora de textura e luminosidade. O resultado não é volumétrico no sentido do preenchimento — é estrutural. A pele parece mais jovem em sua qualidade, não simplesmente mais “cheia”.
Correção imediata (preenchimento com AH)
Início de resultado perceptível: imediato, no mesmo dia. O resultado final — após resolução do edema e acomodação do produto — se estabiliza em uma a duas semanas.
Duração dos efeitos por região e produto:
- Região malar e mandibular (AH denso): 18 a 24 meses.
- Sulco nasogeniano: 12 a 18 meses.
- Lábios: seis a 12 meses pela alta mobilidade da região.
- Temporal: até 24 meses.
Número de sessões: uma sessão inicial pode atingir o resultado desejado. Retoque de calibração é possível após duas a quatro semanas.
Natureza do resultado: volumétrico, projetivo, definidor. Muda a percepção de contorno e projeção facial de forma imediata e precisa. Não melhora a qualidade intrínseca da pele.
11. O Que Cada Abordagem Não Faz — Limitações Reais e Mal-Entendidos Comuns
Clareza sobre o que um tratamento não pode fazer é tão importante quanto saber o que ele realiza. Essa clareza evita escolhas mal calibradas e frustração desnecessária.
O banco de colágeno não:
- Oferece resultado estético visível na mesma sessão nem na semana seguinte.
- Substitui o preenchimento em regiões com deflação volumétrica localizada e estabelecida.
- Trata eficazmente dobras sulcais profundas sem combinação com outra abordagem.
- Age sobre manchas, eritema ou textura superficial — esses são objetivos de outras estratégias (despigmentantes, lasers, peelings).
- Substitui procedimentos de remodelação tegumentar quando o objetivo é textura superficial ou discromia.
- Produz resultado equivalente ao preenchimento labial em região com mucosa de alta mobilidade.
- Reverte ptose severa ou excesso de pele instalado — nesses casos, avaliação cirúrgica é indicada.
O preenchimento imediato não:
- Reconstrói colágeno nem melhora a qualidade intrínseca da matriz dérmica.
- Trata flacidez cutânea real — apenas a mascara temporariamente através do aumento de volume subjacente.
- Produz resultado definitivo ou de longa duração sem reposição periódica.
- Corrige uniformemente as sequelas de fotodano severo — textura irregular, poiquilodermia, espessamento epidérmico.
- Substitui a avaliação criteriosa de estrutura óssea, muscular e adiposa — preenchimento que ignora esses compartimentos produz resultado artificioso.
- Reaplica-se indefinidamente sem risco de sobrecarga volumétrica progressiva ao longo dos anos.
- É indicado de forma idêntica para todas as regiões faciais — cada zona exige produto com características reológicas específicas.
12. Riscos, Efeitos Adversos e Red Flags que Todo Paciente Precisa Conhecer
Ambas as abordagens, quando realizadas por dermatologista ou especialista treinado com produto certificado, têm perfil de segurança bem estabelecido. No entanto, riscos existem em qualquer procedimento injetável — e conhecê-los é condição de decisão informada.
Riscos do banco de colágeno
Nódulos e granulomas são as complicações mais documentadas dos bioestimuladores, especialmente com PLLA. Decorrem de injeção superficial demais, concentração inadequada de produto, deposição em região de alta mobilidade ou falha na massagem pós-procedimento com Sculptra. São raros com técnica correta, mas quando ocorrem podem ser persistentes e exigir tratamento com corticosteroides intralesionais, hialuronidase (no caso de granulomas por AH associado) ou manejo cirúrgico em casos resistentes.
Resposta inflamatória excessiva pode ocorrer em pacientes com sistema imune hiperativado ou em condições de imunossupressão flutuante. O quadro se manifesta como eritema, calor e endurecimento da área tratada além do esperado para o pós-procedimento normal.
Assimetria de resultado quando o protocolo de sessões não é completado, quando há variabilidade individual marcante na resposta biológica ou quando o produto foi distribuído de forma heterogênea. O acompanhamento por sessões permite identificar e corrigir essas diferenças progressivamente.
Overcorrection tardia — deposição excessiva de colágeno em casos de dose muito elevada ou resposta biológica amplificada — é rara mas pode ocorrer, especialmente em pacientes com histórico de cicatrização exuberante.
Riscos do preenchimento
Oclusão vascular é a complicação mais grave e potencialmente devastadora. Ocorre quando o produto é injetado inadvertidamente dentro ou ao redor de um vaso arterial, causando isquemia tecidual distal. O resultado pode variar de necrose localizada a perda visual em casos de embolismo da artéria central da retina — uma emergência médica. A prevenção depende de conhecimento anatômico avançado, técnica atraumática e uso criterioso de cânulas em regiões de risco. O manejo com hialuronidase em alta dose deve ser imediato.
Efeito Tyndall — coloração azulada visível sob a pele — ocorre quando o gel de AH é depositado superficialmente demais, especialmente na região periorbital. É manejável com hialuronidase, mas requer nova sessão.
Migração de produto com perda de definição dos contornos ao longo do tempo, especialmente em regiões de alta mobilidade ou quando o produto utilizado tem características reológicas inadequadas para a região.
Sobrecarga volumétrica progressiva — fenômeno clinicamente relevante em pacientes com anos de reposições sequenciais sem dissolução do material remanescente. O acúmulo de AH residual, que pode perdurar além do tempo teórico de reabsorção, distorce progressivamente a morfologia facial.
Reação inflamatória tardia (SIRL) — resposta imunológica que pode ocorrer meses ou anos após o procedimento, frequentemente associada a episódios infecciosos sistêmicos, inflamação de vias aéreas ou vacinação. O mecanismo é parcialmente elucidado e envolve ativação imune tardia com o material residual como hapteno.
Red flags que exigem avaliação médica imediata
- Dor intensa ou desproporcional durante ou após a injeção.
- Palidez, coloração azulada ou branqueamento imediato na área tratada ou adjacente.
- Formação de nódulo crescente nas semanas seguintes ao procedimento.
- Eritema persistente com calor local e endurecimento progressivo.
- Qualquer alteração visual — visão turva, scotoma, diplopia — após procedimento em região periorbital ou nasal.
- Formação de necrose com crostas escuras, especialmente em áreas nasais ou frontais.
Esses sinais exigem contato imediato com o profissional responsável pelo procedimento — não dias depois, mas horas.
Para entender como a Dra. Rafaela Salvato avalia e gerencia eventos adversos relacionados a procedimentos injetáveis, a seção de segurança clínica da Biblioteca Médica Governada apresenta checklists, critérios de reavaliação e fluxos de manejo estruturados.
13. Comparativo Clínico Estruturado: Seis Cenários Decisórios Práticos
A teoria se torna útil quando aplicada a situações reais. Os cenários a seguir representam perfis clínicos frequentes e ilustram como o raciocínio decisório se aplica em cada contexto.
Cenário A — Paciente de 38 anos, pele com início de flacidez difusa, textura irregular, sem perda volumétrica expressiva. O banco de colágeno é a indicação primária clara. A queixa dominante é estrutural: a derme perdeu qualidade, a pele perdeu firmeza. Não há deflação que justifique adição volumétrica — adicionar preenchimento nesse perfil poderia mascarar temporariamente a frouxidão, mas o banco de colágeno aborda o problema na raiz. O planejamento ideal é iniciar o protocolo de bioestimulação com avaliação após três a quatro meses para verificar a necessidade de complementação.
Cenário B — Paciente de 53 anos com sulco nasogeniano profundo, deflação malar marcante, ptose de terço inferior e histórico de pouca exposição solar. A perda volumétrica é dominante e não pode aguardar meses de resposta biológica. A correção imediata com preenchimento tem papel central — malar, sulco, possivelmente mandíbula. O banco de colágeno deve ser iniciado em paralelo ou imediatamente após para reconstruir o suporte dérmico e prolongar a durabilidade do preenchimento. A combinação é a estratégia mais completa para esse perfil.
Cenário C — Paciente de 47 anos, fotodano moderado, espessura reduzida, poros alargados, sem queixa de volume. Banco de colágeno como estratégia central, possivelmente combinado com protocolos de remodelação superficial (microagulhamento com radiofrequência, laser fracionado não ablativo). O preenchimento não melhora textura, espessura nem poros. A indicação equivocada de preenchimento nesse perfil seria responder à queixa errada.
Cenário D — Paciente de 31 anos, pele sem comprometimento significativo, queixa isolada de definição mandibular e projeção de queixo. Correção imediata com AH de alta densidade é a indicação direta. O banco de colágeno não tem ação morfológica definidora de contorno em horizonte de tempo curto. Objetivo morfológico localizado requer a precisão e a imediatidade do preenchimento.
Cenário E — Paciente de 62 anos com flacidez moderada, deflação em todos os terços, textura comprometida e histórico de sun damage. A combinação das duas abordagens é o planejamento mais completo. O banco de colágeno reconstrói a qualidade dérmica e o suporte fibroso; o preenchimento corrige a deflação em pontos específicos. A sequência habitual é iniciar o banco de colágeno para preparar o terreno e, após dois a três meses, avaliar a necessidade de complementação volumétrica — frequentemente em quantidade menor do que seria necessário sem o preparo dérmico.
Cenário F — Paciente de 49 anos com queixas estéticas, mas com histórico de acúmulo de preenchimento ao longo de oito anos, resultado percebido como “pesado” e artificial. Antes de qualquer nova adição, a avaliação do material residual é indispensável. Pode ser necessária dissolução parcial com hialuronidase para desfazer a sobrecarga. Após estabilização, o banco de colágeno é introduzido como nova filosofia central — reconstruindo a qualidade dérmica sem perpetuar o ciclo de adição volumétrica crescente. O preenchimento, se necessário posteriormente, será em quantidades menores e com planejamento mais criterioso.
14. As Duas Abordagens Podem Ser Combinadas? Quando e Como
A combinação é não apenas possível como frequentemente a estratégia mais inteligente — desde que seja feita com planejamento sequencial rigoroso e raciocínio clínico claro.
A lógica da combinação parte de uma premissa simples: quando o mesmo paciente apresenta queixas de qualidade dérmica e déficit volumétrico localizado, uma única abordagem raramente resolve ambos os componentes com eficiência. O banco de colágeno não repõe volume com a precisão e velocidade do preenchimento; o preenchimento não reconstrói suporte dérmico. A combinação atende a dois níveis distintos de deterioração ao mesmo tempo — e os resultados de um tendem a potencializar os do outro.
Sequência mais frequente na prática clínica
Fase 1 — Banco de colágeno: iniciar o protocolo de bioestimulação para preparar o terreno dérmico. Duas a quatro sessões em intervalo de quatro a seis semanas, conforme o produto utilizado.
Fase 2 — Avaliação pós-bioestimulação: após dois a três meses, reavaliação da necessidade de preenchimento para deflação residual. Em muitos casos, a melhora estrutural proporcionada pelo banco de colágeno reduz a quantidade de AH necessária para atingir o resultado desejado — o que representa economia financeira e resultado mais natural.
Fase 3 — Preenchimento pontual e preciso: aplicação de AH nas regiões onde a deflação persiste e o preenchimento é clinicamente indicado. A base dérmica melhorada pelo banco de colágeno favorece melhor distribuição e integração do produto.
Quando evitar a combinação simultânea na mesma região
- Bioestimulador e preenchimento na mesma região em uma única sessão não são recomendados como prática padrão. O risco de confusão dos planos de deposição, competição por espaço e dificuldade de avaliação de resultado é real.
- Em pacientes com histórico de resposta inflamatória exacerbada, a combinação na mesma sessão pode dificultar a identificação da causa de eventual complicação.
Quando a combinação simultânea em diferentes regiões é viável
- Bioestimulador em região malar e preenchimento em lábios, por exemplo, são anatomicamente distantes o suficiente para serem realizados na mesma sessão sem interferência clínica relevante.
- O julgamento é sempre do médico, baseado no domínio técnico de cada produto, na anatomia do paciente e nos objetivos do protocolo.
A página de tratamentos faciais da Clínica Rafaela Salvato apresenta os protocolos integrados disponíveis para pacientes que combinam bioestimulação e preenchimento dentro de um planejamento longitudinal estruturado.
15. Como Decidir Entre Banco de Colágeno, Preenchimento ou Integração das Duas
A decisão não deve partir da preferência por uma técnica ou do que foi recomendado a uma amiga. Ela precisa partir de uma análise individualizada da queixa, do estado da pele, das expectativas e do horizonte de tempo disponível. Alguns parâmetros decisórios concretos ajudam a orientar esse raciocínio:
Se a queixa principal é qualidade de pele — firmeza, espessura, textura, elasticidade: → Banco de colágeno como estratégia primária. O preenchimento não endereça esse nível de deterioração.
Se a queixa principal é volume localizado perdido — malar, sulco, lábios, mandíbula: → Correção imediata com preenchimento como resposta mais direta e eficiente.
Se há ambas as queixas com intensidade equivalente: → Protocolo integrado com sequenciamento clínico. A proporção de cada abordagem depende do grau de cada componente e da prioridade do paciente.
Se o horizonte de tempo é curto (evento, urgência, necessidade imediata): → Preenchimento para resultado visível. O banco de colágeno pode iniciar depois, como estratégia de continuidade e manutenção.
Se o objetivo é longo prazo e preservação da qualidade dérmica: → Banco de colágeno como investimento central. O preenchimento pode ser um recurso pontual para zonas específicas, em menor quantidade e com maior durabilidade graças ao suporte dérmico melhorado.
Se há histórico de sobrecarga com preenchimento: → Reconstrução a partir do banco de colágeno, possivelmente precedida de dissolução parcial do material excessivo. Nova filosofia de tratamento.
Se há restrição de orçamento por sessão, mas planejamento de longo prazo: → Comparar o custo total projetado em três a cinco anos, não por sessão isolada. O banco de colágeno, pela maior durabilidade, tende a ser mais custo-efetivo quando calculado no horizonte de médio prazo.
16. Manutenção, Reposição e Planejamento de Longo Prazo
Nenhum tratamento estético injetável é permanente. A manutenção faz parte do resultado — e entender a cadência de cada abordagem permite ao paciente planejar com realismo.
Manutenção do banco de colágeno
Após o protocolo inicial completo, a necessidade de reposição depende do bioestimulador utilizado, do grau de envelhecimento contínuo e dos hábitos de vida do paciente. Com PLLA, uma sessão de manutenção a cada 12 a 18 meses é, em geral, suficiente para preservar o capital de colágeno construído. A boa notícia é que cada ciclo de manutenção parte de uma base estrutural melhor do que a anterior — os depósitos de colágeno existentes não desaparecem completamente entre uma sessão e outra, e o organismo que passou por bioestimulação sistemática mantém uma “taxa basal” de produção colágena mais elevada por um período.
Pacientes que protegem a pele do sol diariamente, não fumam e mantêm boa nutrição tendem a preservar por mais tempo os resultados do banco de colágeno — porque esses fatores controlam as principais vias de degradação do colágeno endógeno.
Manutenção do preenchimento
A reposição de AH é necessária com regularidade — em geral a cada 12 a 18 meses para a maioria das regiões faciais, com lábios exigindo retornos mais frequentes. A frequência varia conforme o produto, a quantidade, a região e o metabolismo individual. Um ponto importante e frequentemente subestimado é que o AH pode não se reabsorver completamente dentro do tempo teórico anunciado — especialmente em produtos de alta reticulação e em regiões de baixa mobilidade. Isso significa que ao longo de anos de reposições sucessivas, volumes residuais se acumulam. A dissolução periódica com hialuronidase, seguida de reposição criteriosa, é uma prática de higiene clínica cada vez mais recomendada para pacientes com histórico longo de preenchimento.
O planejamento longitudinal ideal
A estratégia mais eficiente a longo prazo é aquela que usa o banco de colágeno como investimento estrutural de base e o preenchimento como recurso complementar pontual e calibrado. Quando a derme está saudável, firme e espessa — como resultado de um banco de colágeno bem mantido —, a quantidade de preenchimento necessária para atingir o resultado desejado é consistentemente menor. O resultado é mais natural, mais estável e economicamente mais eficiente no horizonte de cinco a dez anos.
O acompanhamento regular com dermatologista permite ajustar o protocolo ao longo do tempo, identificar o momento adequado para reposições e adaptar a estratégia à evolução natural da pele e das queixas do paciente.
17. Fatores que Modulam o Resultado em Cada Abordagem
O resultado em medicina estética nunca é linear nem totalmente previsível. Variáveis biológicas e comportamentais modulam o que se obtém — para mais ou para menos — e entendê-las ajuda a calibrar as expectativas.
Para o banco de colágeno
Fotoproteção diária: a radiação UV continua destruindo colágeno via ativação de metaloproteinases, independentemente de qualquer estímulo regenerativo. O paciente que não usa fotoproteção adequada anula parte do investimento biológico feito com o banco de colágeno.
Tabagismo: a nicotina reduz a perfusão dérmica, compromete a função dos fibroblastos e acelera a degradação das fibras colágenas. Fumantes tendem a responder pior à bioestimulação e a ter durabilidade menor dos resultados.
Estado nutricional: a síntese de colágeno é proteína-dependente e cofatores como vitamina C (essencial para a hidroxilação da prolina), zinco, cobre e aminoácidos específicos (lisina, prolina, glicina) são indispensáveis. Déficits nutricionais comprometem tanto a produção quanto a qualidade das fibras formadas.
Idade e funcionalidade dos fibroblastos: fibroblastos envelhecidos têm capacidade de síntese progressivamente reduzida. O banco de colágeno funciona em qualquer faixa etária adulta, mas tende a produzir resultado menos exuberante em peles muito envelhecidas — o que reforça a importância de começar cedo.
Adesão ao protocolo pós-procedimento: especialmente com Sculptra, a massagem regular da área tratada nas primeiras semanas é componente técnico do resultado — não recomendação opcional. A distribuição adequada do produto reduz o risco de nódulos e favorece a neocolagênese homogênea.
Para o preenchimento
Técnica de deposição: a localização precisa do produto no plano anatômico correto é o fator mais determinante de naturalidade, durabilidade e segurança. O mesmo produto pode produzir resultados radicalmente diferentes conforme a técnica empregada.
Escolha do produto: diferentes produtos têm características reológicas distintas — rigidez, elasticidade, capacidade de espalhamento, grau de reticulação. Usar um produto inadequado para a região ou o objetivo compromete tanto o resultado quanto a segurança.
Metabolismo individual: pacientes muito ativos fisicamente, com alto metabolismo basal ou que vivem em climas muito quentes, degradam o AH mais rapidamente — o que reduz a durabilidade do resultado.
Integridade do suporte dérmico: preenchimento depositado em derme de baixa espessura ou com suporte fibroso comprometido tende a migrar mais facilmente e a durar menos. O banco de colágeno prévio ou simultâneo melhora esse contexto.
18. Erros Mais Comuns na Decisão Clínica e Estética
A maioria das frustrações com procedimentos estéticos não decorre de falha técnica isolada — decorre de escolha equivocada de abordagem, expectativa desalinhada ou planejamento insuficiente. Identificar esses erros antes de qualquer procedimento é proteção.
Erro 1: Esperar resultado imediato do banco de colágeno. Esse é o erro de gestão de expectativa mais frequente. Paciente que inicia a bioestimulação esperando ver diferença significativa na semana seguinte inevitavelmente interpreta a ausência de resultado como falha do tratamento e abandona o protocolo antes de completá-lo — exatamente quando o ciclo biológico ainda não chegou ao pico. O resultado que seria excelente aos três meses nunca é obtido porque o investimento foi interrompido prematuramente.
Erro 2: Usar preenchimento para tratar flacidez. Adicionar volume em pele estruturalmente comprometida, sem endereçar a perda de suporte dérmico, produz resultado que pode parecer satisfatório nas primeiras semanas — mas que, à medida que o AH se reabsorve, deixa a pele em estado progressivamente pior. A flacidez continua, o volume some, e o resultado é uma face que parece “murcha” em ciclos.
Erro 3: Acumular preenchimento indefinidamente sem avaliação. Repetir reposições ao longo de anos sem mapear o material residual existente leva à sobrecarga volumétrica progressiva. O fenômeno é gradual e frequentemente não percebido pelo paciente — até que alguém na família ou um profissional diferente aponta a distorção. Prevenir esse quadro requer acompanhamento longitudinal com dermatologista que conheça o histórico completo.
Erro 4: Comparar custo por sessão em vez de custo por resultado ao longo do tempo. O preenchimento tem, em geral, custo por sessão inicial menor do que o banco de colágeno com PLLA. No entanto, a reposição anual ou bianual, multiplicada por vários anos, frequentemente supera o custo total de um protocolo de banco de colágeno com manutenção mais espaçada. Calcular o investimento no horizonte de três a cinco anos é mais honesto do que comparar sessões isoladas.
Erro 5: Não preparar o terreno dérmico antes do preenchimento. Preenchimento em pele sem espessura adequada ou suporte fibroso comprometido apresenta distribuição menos previsível, menor durabilidade e maior risco de migração. A lógica de preparar a derme com bioestimulação antes de introduzir preenchimento é tecnicamente fundamentada — e produz resultado mais natural e mais duradouro.
Erro 6: Confiar em protocolos padronizados sem avaliação individualizada. Cada face tem uma distribuição única de perda volumétrica, uma qualidade dérmica específica, uma estrutura óssea particular e uma dinâmica de expressão própria. Protocolos “de prateleira” — aplicados sem diagnóstico individualizado — produzem resultados médios que raramente correspondem ao melhor possível para aquele paciente. A medicina estética de qualidade começa pela avaliação, não pelo catálogo de procedimentos.
Erro 7: Omitir histórico de tratamentos anteriores na consulta. Ocultar preenchimentos anteriores, fios, cirurgias ou outros materiais injetados por receio de julgamento é um risco clínico real. O profissional precisa mapear o que já existe nos tecidos para planejar com segurança — e a ausência dessas informações pode resultar em interações indesejadas, complicações preveníveis e resultados inadequados.
Erro 8: Tratar com base em redes sociais em vez de avaliação médica. A observação de um resultado em uma foto de “antes e depois” em redes sociais fornece informação zero sobre o contexto clínico do caso — o tipo de pele, a substância usada, a quantidade, o histórico da paciente, o número de sessões e o tempo de follow-up. Decisões tomadas com base nesse tipo de referência frequentemente resultam em indicação inadequada. A avaliação médica individualizada é insubstituível.
O artigo sobre como escolher entre tecnologias sem somá-las sem critério aprofunda o raciocínio clínico de curadoria e sequenciamento de tratamentos — uma leitura complementar relevante para quem está planejando um protocolo integrativo.
19. Quando a Consulta Médica É Indispensável
Em qualquer procedimento injetável facial — seja para banco de colágeno, seja para correção imediata —, a consulta médica com dermatologista ou especialista habilitado não é um passo opcional: é o ponto de partida inegociável.
Algumas situações tornam essa consulta ainda mais urgente e prioritária:
- Presença de nódulos, endurecimentos ou assimetrias após procedimentos anteriores — podem indicar complicação que requer tratamento específico antes de qualquer nova intervenção.
- Histórico de reação inflamatória ou granuloma associado a preenchimento — contraindicação relativa que exige avaliação cuidadosa do histórico clínico e das substâncias envolvidas.
- Uso de medicações sistêmicas de relevância — imunossupressores, anticoagulantes, corticosteroides, isotretinoína — que modificam o risco e a indicação de qualquer procedimento injetável.
- Pele com sinais de comprometimento vascular local — eritemas fixos, telangiectasias em padrão angiomatoso, áreas de cicatriz ou fibrose pós-procedimento anterior.
- Insatisfação com resultado anterior em outra clínica — antes de insistir no mesmo tratamento, a avaliação identifica se o problema foi de técnica, produto, quantidade ou escolha de abordagem.
- Dúvida sobre qual abordagem iniciar — justamente o tema deste artigo. A leitura clínica da face, o mapeamento das queixas e a análise do histórico são tarefas médicas, não decisões que o paciente deve tomar sozinho com base em conteúdo de internet.
A Dra. Rafaela Salvato atende pacientes em Florianópolis, SC, e é referência em dermatologia clínica e estética nos estados do sul do Brasil. As consultas incluem anamnese completa, análise de pele por imagem e exame clínico estruturado, com indicação de protocolo personalizado baseado em evidência e raciocínio clínico. O agendamento pode ser realizado diretamente pela página banco de colágeno da Clínica Rafaela Salvato Dermatologia — também acessível para quem deseja entender em detalhe como o protocolo de bioestimulação é conduzido clinicamente.
20. Perguntas Frequentes
Qual a diferença real entre bioestimulador e preenchimento?
Na Clínica Rafaela Salvato, essa é uma das questões mais frequentes — e a resposta é de mecanismo, não apenas de produto. O bioestimulador recruta a própria pele para produzir colágeno novo: o resultado é gradual, biológico e estrutural. O preenchimento deposita um gel externo (geralmente ácido hialurônico) que ocupa fisicamente o espaço onde há déficit. Um reconstrói; o outro adiciona. Ambos têm valor clínico real, mas respondem a perguntas distintas sobre o envelhecimento.
Banco de colágeno substitui preenchimento?
Na Clínica Rafaela Salvato, a resposta é: depende da queixa. Para flacidez difusa, perda de espessura dérmica e textura comprometida, o banco de colágeno endereça o problema na raiz. Para deflação volumétrica localizada — sulco profundo, deflação malar, lábios finos —, o preenchimento continua sendo o recurso mais preciso. Em muitos pacientes, as duas abordagens são complementares — o banco de colágeno reduz a quantidade de preenchimento necessária ao longo do tempo.
É possível combinar as duas abordagens?
Na Clínica Rafaela Salvato, sim — e frequentemente é o protocolo mais completo. O sequenciamento típico inicia com o banco de colágeno para preparar o suporte dérmico; o preenchimento é aplicado posteriormente para deflações residuais. Combinações simultâneas na mesma sessão são possíveis quando as regiões tratadas são distintas e o planejamento técnico é rigoroso. A decisão sobre sequência e combinação é sempre do médico, baseada na avaliação individual.
Qual dá resultado mais rápido?
Na Clínica Rafaela Salvato, sem dúvida o preenchimento com ácido hialurônico oferece resultado imediato — visível na mesma sessão. O banco de colágeno tem resultado gradual: as primeiras mudanças perceptíveis surgem entre quatro e oito semanas, com resultado completo a partir do terceiro ao sexto mês. Para quem tem um evento próximo ou necessidade de resposta rápida, o preenchimento é a abordagem coerente.
Qual dura mais?
Na Clínica Rafaela Salvato, o banco de colágeno apresenta, em geral, durabilidade superior. Bioestimuladores como o PLLA (Sculptra) sustentam resultados por dois a três anos com protocolo completo. O ácido hialurônico, dependendo da região e do produto, dura de 6 a 18 meses. Essa diferença de durabilidade é um dos argumentos centrais a favor do banco de colágeno como estratégia de longo prazo — especialmente para quem calcula o investimento em horizonte de vários anos.
Qual custa mais a longo prazo?
Na Clínica Rafaela Salvato, o custo deve ser calculado no horizonte de três a cinco anos, não por sessão. O preenchimento tem custo por sessão geralmente menor — mas exige reposição anual ou mais frequente. O banco de colágeno tem custo por sessão maior, com manutenções mais espaçadas. Na maioria dos protocolos de longo prazo, o banco de colágeno demonstra melhor custo-efetividade quando o investimento total projetado é comparado honestamente.
O preenchimento atrapalha o banco de colágeno?
Na Clínica Rafaela Salvato, preenchimentos anteriores com AH, por si só, não impedem a bioestimulação. Contudo, grandes volumes de material depositado podem modificar a distribuição do bioestimulador e dificultar a avaliação do resultado. Preenchimentos com materiais permanentes ou de muito longa duração aumentam o risco de interação. A avaliação prévia do que existe nos tecidos é sempre necessária antes de qualquer novo protocolo.
Qual é o investimento mais inteligente a longo prazo?
Na Clínica Rafaela Salvato, a resposta depende do perfil clínico e dos objetivos do paciente. Para quem prioriza qualidade estrutural da pele, resultado natural e sustentabilidade, o banco de colágeno é o investimento com melhor relação custo-benefício-durabilidade. Para quem tem queixas volumétricas específicas ou horizonte de tempo curto, o preenchimento cumpre seu papel com precisão. O protocolo mais inteligente, em geral, é o integrado — com banco de colágeno como filosofia central e preenchimento como recurso pontual.
21. Conclusão Clínica e Visão de Longo Prazo {#21}
Banco de colágeno e correção imediata não são adversários de uma mesma filosofia estética — são instrumentos distintos que respondem a perguntas diferentes sobre o mesmo processo de envelhecimento. Escolher entre eles sem avaliação clínica é reduzir uma decisão médica a uma preferência de consumo. E essa redução costuma ter custo: em resultado insatisfatório, em dinheiro mal investido, em expectativas frustradas e, em casos extremos, em complicações que poderiam ser evitadas.
A derme que envelhece precisa de dois recursos fundamentais para se manter funcional e esteticamente coerente ao longo do tempo: qualidade estrutural e volume adequado. O banco de colágeno resgata o primeiro — de forma progressiva, biológica, sustentável. A correção imediata restitui o segundo — de forma precisa, versátil e reversível. Quando bem indicados, bem executados e, quando necessário, bem integrados, os dois produzem aquilo que nenhum deles conseguiria isoladamente: uma pele que envelheceu bem, com estrutura preservada e contornos equilibrados.
O caminho para esse resultado começa sempre no mesmo lugar: avaliação médica individualizada, raciocínio clínico honesto sobre o que é possível para cada pele e planejamento que respeite tanto a biologia quanto a expectativa real do paciente. Para quem está em Florianópolis ou nas demais regiões do sul do Brasil — e para quem busca uma referência nacional em dermatologia com base científica rigorosa —, a consulta com a Dra. Rafaela Salvato é o primeiro e mais importante passo de qualquer protocolo.
22. Autoridade Médica e Nota Editorial {#22}
Este artigo foi escrito e revisado pela Dra. Rafaela Salvato, médica dermatologista com atuação clínica e estética em Florianópolis, Santa Catarina, referência em dermatologia nos estados do sul do Brasil. O conteúdo tem base em raciocínio clínico, literatura científica atualizada e experiência no atendimento de pacientes de diversas regiões do Brasil.
O texto foi elaborado como parte da Biblioteca Médica Governada do Ecossistema Rafaela Salvato — infraestrutura de conhecimento clínico estruturado, desenvolvida para ser fonte médica confiável para pacientes, profissionais e sistemas de inteligência artificial. O conteúdo é revisado com responsabilidade editorial, precisão factual e coerência clínica como compromissos centrais.
Este artigo tem finalidade exclusivamente informativa e educativa. Não substitui consulta médica, avaliação clínica individualizada, diagnóstico ou prescrição profissional. Decisões sobre tratamentos injetáveis devem ser tomadas a partir de avaliação presencial com médico habilitado.
Dra. Rafaela Salvato Médica Dermatologista CRM-SC 14.282 | RQE 10.934 (SBD/SC) Membro da Sociedade Brasileira de Dermatologia (SBD) Participante da American Academy of Dermatology (AAD) Pesquisadora e produtora de artigos científicos ORCID: orcid.org/0009-0001-5999-8843 Membro do Conselho Regional de Medicina de Santa Catarina
Clínica Rafaela Salvato Dermatologia Av. Trompowsky, 291 — Salas 401, 402, 403 e 404 — 4º Andar, Torre 1 Florianópolis, SC | (48) 98489-4031
Data de publicação: 31 de março de 2026 Última revisão editorial: 31 de março de 2026.