Eflúvio Telógeno e Alopecia Androgenética
Eflúvio telógeno e alopecia androgenética são as duas causas mais comuns de queda de cabelo avaliadas no consultório dermatológico, mas respondem a mecanismos, padrões, cronologias e abordagens terapêuticas fundamentalmente distintos. Confundi-las — o que ocorre com frequência tanto na autopercepção do paciente quanto em avaliações clínicas superficiais — retarda o diagnóstico correto, compromete a escolha do tratamento e pode converter uma perda capilar temporária em prejuízo estético de longa duração. Este guia estabelece as diferenças reais entre as duas condições, descreve os cenários de coexistência, esclarece quando uma pode mascarar a outra e orienta a tomada de decisão com precisão clínica.
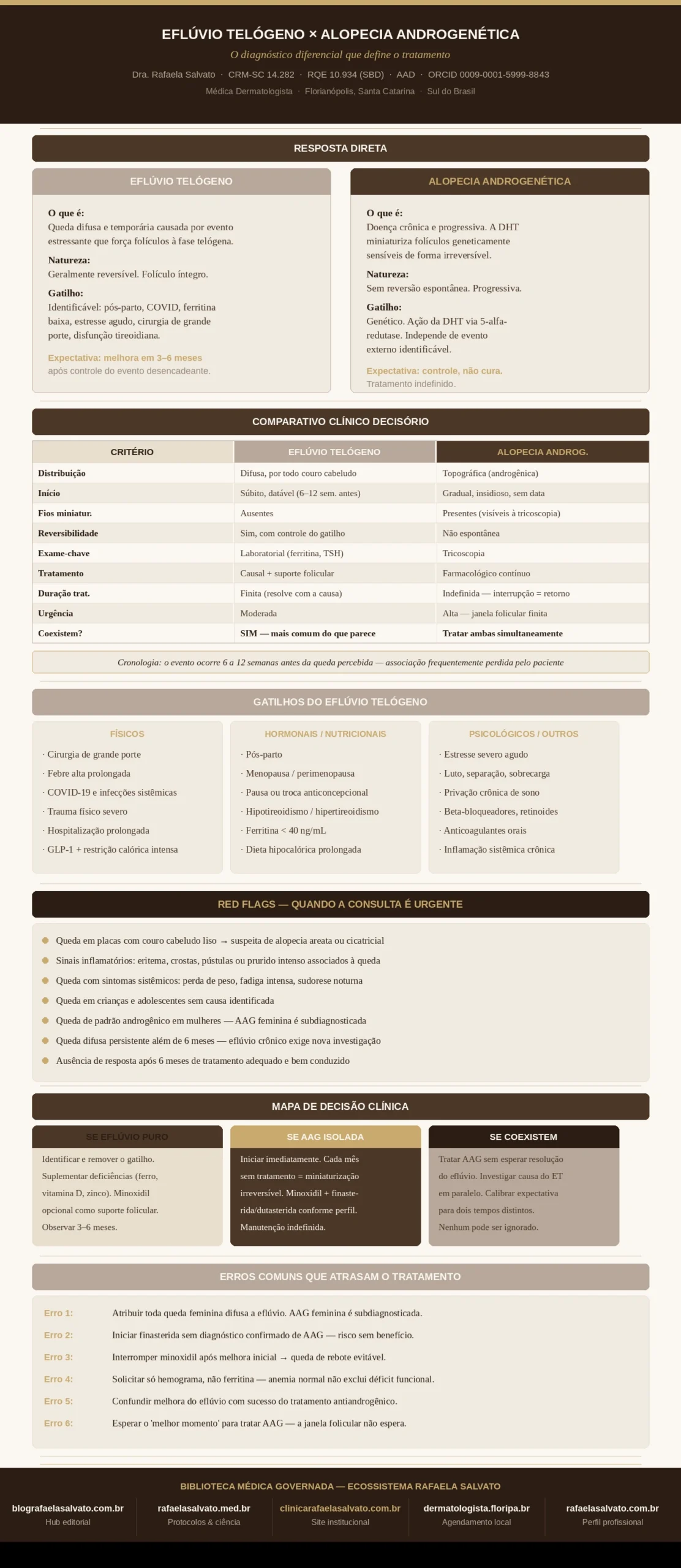
Resposta Direta: O Que Você Precisa Saber Antes de Continuar
O que é o eflúvio telógeno? É uma forma de queda difusa e geralmente temporária, provocada por um evento estressante — físico, emocional, hormonal ou nutricional — que empurra uma proporção anormal de folículos para a fase de repouso (telógena), causando queda intensa algumas semanas ou meses depois. A condição tem gatilho identificável, início datável e, na maioria dos casos, resolução espontânea após remoção da causa.
O que é a alopecia androgenética? É uma doença crônica e progressiva, geneticamente determinada, em que a sensibilidade dos folículos à di-hidrotestosterona (DHT) provoca miniaturização folicular gradual. O cabelo vai afinando, encurtando seu ciclo de vida e, eventualmente, deixando de crescer. Não existe resolução espontânea — apenas progressão mais ou menos lenta, modulada por tratamento.
Para quem cada diagnóstico é mais provável? O eflúvio telógeno pode acometer qualquer pessoa, em qualquer idade, após um evento desencadeante claro. A alopecia androgenética tem padrão hereditário, predomina em homens (mas acomete mulheres com frequência crescente após a menopausa) e segue distribuição topográfica característica — temporal e vertex nos homens; difusa frontal com preservação da linha de implantação nas mulheres.
Para quem nenhum dos dois diagnósticos isolados é suficiente? Para pacientes com queda difusa persistente, sem gatilho identificável, com histórico familiar de alopecia e com padrão de rarefação que não melhora após meses de observação. Nesses casos, a coexistência das duas condições precisa ser investigada com rigor, pois o tratamento adequado exige abordar ambas de forma simultânea.
Principais red flags que tornam a consulta indispensável: queda com placas, cicatrizes ou áreas lisas no couro cabeludo; alopecia que avança sem nenhum evento desencadeante identificável; queda associada a sintomas sistêmicos como fadiga intensa, perda de peso ou dor; queda em crianças ou adolescentes; ausência de resposta clínica após três a seis meses de tratamento bem conduzido.
Como decidir entre observar, tratar e quando tratar as duas ao mesmo tempo? O diagnóstico diferencial preciso, idealmente com tricoscopia e exames laboratoriais dirigidos, é o ponto de partida. Não existe resposta confiável sem avaliação médica individualizada — nem a intensidade da queda, nem a quantidade de fios no travesseiro, nem a própria percepção do paciente são critérios diagnósticos suficientes isoladamente.
Tabela de Conteúdo
- O que é o eflúvio telógeno: definição e fisiologia do ciclo capilar
- O que é a alopecia androgenética: doença genética com progressão mensurável
- Mecanismo fisiopatológico: por que os dois são biologicamente distintos
- Padrão clínico da queda: como cada condição se manifesta no dia a dia
- Gatilhos, fatores desencadeantes e cronologia do eflúvio telógeno
- Diagnóstico diferencial: como o dermatologista distingue as duas condições
- Exames que ajudam no diagnóstico e o que cada um informa
- Quando eflúvio e alopecia androgenética coexistem: o cenário mais complexo
- Eflúvio telógeno crônico: quando o “temporário” não para
- A alopecia androgenética pode ser desencadeada ou acelerada pelo eflúvio?
- Indicação de tratamento: o que muda conforme o diagnóstico correto
- Tratamento do eflúvio telógeno: condutas, expectativas e limitações reais
- Tratamento da alopecia androgenética: o que funciona, o que não funciona e o que exige manutenção
- Combinações terapêuticas possíveis e quando fazem sentido clínico
- Erros comuns de decisão e interpretação que atrasam o tratamento
- Red flags: quando a queda exige atenção urgente
- Quando a consulta médica é indispensável
- Perguntas Frequentes (FAQ)
- Conclusão clínica
- Nota editorial, credenciais e responsabilidade
1. O Que É o Eflúvio Telógeno: Definição e Fisiologia do Ciclo Capilar
O folículo piloso não produz cabelo de forma contínua. Ele segue um ciclo biológico composto por três fases principais: anágena (crescimento ativo, que dura de dois a seis anos), catágena (transição, de duas a três semanas) e telógena (repouso, de dois a três meses), seguida pela exógena — fase de desprendimento do fio morto. Em condições normais, aproximadamente 85% a 90% dos folículos estão em anágena e apenas 10% a 15% em telógena, o que resulta em uma perda diária de 50 a 100 fios considerada fisiológica.
O eflúvio telógeno ocorre quando um evento sistêmico — percebido pelo organismo como estresse significativo — interrompe prematuramente a fase anágena de uma proporção anormal de folículos, forçando-os à fase telógena de forma sincronizada. Semanas a meses depois, esses folículos simultaneamente liberam seus fios, gerando uma queda percebida como abrupta e excessiva.
Clinicamente, o eflúvio telógeno agudo tem duração de até seis meses. Quando persiste além desse período, passa a ser classificado como eflúvio telógeno crônico — uma categoria que merece avaliação específica, pois pode indicar causa subjacente não identificada ou não tratada. A reversibilidade depende diretamente da identificação e do controle do gatilho.
A distinção fisiológica central é esta: no eflúvio telógeno, o folículo não está doente nem miniaturizado. Ele está temporariamente em repouso. Uma vez que a causa seja eliminada, a progressão natural leva à recuperação do ciclo anágena e ao repovoamento gradual das hastes capilares. Esse aspecto é radicalmente diferente do que acontece na alopecia androgenética.
2. O Que É a Alopecia Androgenética: Doença Genética com Progressão Mensurável
A alopecia androgenética (AAG) é a causa mais frequente de perda capilar progressiva no mundo. Sua base é genética — envolve herança poligênica complexa, com expressão variável — e seu mecanismo central é a sensibilidade aumentada dos receptores androgênicos nos folículos de determinadas regiões do couro cabeludo à ação da di-hidrotestosterona (DHT), metabólito da testosterona produzido pela enzima 5-alfa-redutase.
Quando a DHT se liga ao receptor folicular, desencadeia uma cascata que encurta progressivamente a fase anágena, alonga a fase telógena e, ao longo do tempo, reduz o diâmetro do fio produzido — fenômeno chamado miniaturização folicular. O resultado prático é um cabelo progressivamente mais fino, mais curto e de menor pigmentação, até que o folículo entra em estado de fibrose e cessa completamente a produção.
Nos homens, a distribuição segue o padrão de Hamilton-Norwood: início nas entradas temporais, progressão para o vertex e eventual confluência em uma zona de calvície que avança com o tempo. Nas mulheres, o padrão Ludwig é mais comum — rarefação difusa frontal e parietal com preservação da linha de implantação —, embora padrões masculinizantes também ocorram, especialmente em contextos de hiperandrogenismo.
A característica fundamental que diferencia a AAG do eflúvio é a ausência de reversibilidade espontânea. Sem intervenção terapêutica, a alopecia androgenética progride — em velocidade variável conforme predisposição genética, idade e fatores hormonais, mas sem possibilidade de resolução natural. O diagnóstico tardio tem impacto direto no prognóstico estético, pois folículos fibrosados não respondem ao tratamento médico convencional.
3. Mecanismo Fisiopatológico: Por Que os Dois São Biologicamente Distintos
Entender a diferença biológica entre as duas condições é o que justifica a diferença total nas abordagens. No eflúvio telógeno, o eixo do problema é a sinalização sistêmica que perturba o ciclo folicular. O folículo em si permanece estruturalmente íntegro; o que muda é o tempo em que ele passa em cada fase. O evento estressante funciona como um “alarme” que ativa vias neuroendócrinas — envolvendo substância P, CRH periférico e outros mediadores — que antecipam a transição para a fase de repouso. A miniaturização folicular não faz parte do quadro.
Na alopecia androgenética, o problema é intrínseco ao folículo. A sensibilidade aumentada do receptor androgênico é hereditária, estável e independente de fatores externos transitórios. A DHT modifica progressivamente a expressão gênica folicular, encurta os ciclos anágenos e induz fibrose perifolicular. Com o tempo, a unidade folicular perde capacidade regenerativa de forma permanente.
Essa diferença biológica tem implicações terapêuticas diretas:
- Se o problema é sinalização sistêmica (ET): remover o gatilho é suficiente para restaurar o ciclo. O tratamento farmacológico pode encurtar o tempo de recuperação, mas não é indispensável para a resolução.
- Se o problema é receptor folicular (AAG): bloquear a DHT ou modular sua sinalização é necessário indefinidamente, pois a predisposição genética não desaparece. Interromper o tratamento implica retomada da progressão.
Essa distinção fundamental — e a confusão entre as duas — é responsável por dois erros opostos que se veem no consultório: tratar desnecessariamente com finasterida ou minoxidil um eflúvio que se resolveria com suplementação e controle do gatilho; ou, inversamente, observar por meses uma alopecia androgenética ativa acreditando que ela se resolverá “quando o stress passar”.
4. Padrão Clínico da Queda: Como Cada Condição se Manifesta no Dia a Dia
A experiência da queda é qualitativamente diferente nas duas condições, o que já oferece pistas diagnósticas importantes antes mesmo de qualquer exame complementar.
No eflúvio telógeno, a queda é difusa, distribuída por todo o couro cabeludo, frequentemente mais intensa durante o banho ou a escovação. O paciente muitas vezes consegue datar o início — “começou dois meses depois de eu ter COVID”, “após o parto”, “depois de uma dieta muito restritiva”. A sensação é de “perda de volume geral” sem áreas específicas de rarefação. Em casos típicos, os fios caídos têm raiz branca (bulbo telógeno), comprimento variável e não mostram miniaturização. O couro cabeludo em si apresenta aspecto normal.
Na alopecia androgenética, a perda é topograficamente específica. Nos homens, progride pelas entradas e vertex de forma previsível. Nas mulheres, a percepção é frequentemente de “visão do couro cabeludo ao pentear” ou alargamento da risca, especialmente no centro. Os fios que caem incluem fios miniaturizados — mais finos, mais curtos, mais claros — o que é visível na tricoscopia e pode ser percebido pelo próprio paciente ao comparar com fios de outras regiões. A queda é contínua, não episódica, e tende a piorar gradualmente sem tratamento.
Quando as duas condições coexistem, o quadro é mais complexo: queda difusa que não se resolve completamente com o tempo, associada a rarefação progressiva em zonas androgênicas. Esse cenário é particularmente comum em mulheres na perimenopausa que experimentam um eflúvio desencadeado pela flutuação hormonal sobre um couro cabeludo já predisposto à AAG.
5. Gatilhos, Fatores Desencadeantes e Cronologia do Eflúvio Telógeno
A identificação do gatilho é etapa diagnóstica central no eflúvio telógeno. O evento desencadeante geralmente ocorre entre seis semanas e três meses antes do início percebido da queda — um intervalo que frequentemente gera confusão, pois o paciente já pode ter “resolvido” o problema e não associa mais os dois eventos.
Os gatilhos mais frequentes incluem:
Eventos físicos agudos: cirurgias de grande porte, febre alta prolongada, infecções sistêmicas severas (incluindo COVID-19, que tornou o eflúvio pós-viral uma das queixas capilares mais prevalentes dos últimos anos), traumas físicos e hospitalização prolongada.
Eventos hormonais: parto (eflúvio pós-parto é uma das formas mais clássicas — estima-se que afete entre 40% e 50% das puérperas), interrupção de anticoncepcionais orais, início ou troca de hormônios, disfunção tireoidiana (hipotireoidismo e hipertireoidismo).
Deficiências nutricionais: ferritina baixa (especialmente em mulheres jovens com ciclos menstruais intensos), deficiência de zinco, vitamina D insuficiente, proteína inadequada e, em casos de dietas muito restritivas, deficiências múltiplas. A ferritina merece atenção particular: valores abaixo de 40 ng/mL são suficientes para comprometer o ciclo folicular mesmo sem anemia franca.
Estresse psicológico severo: o eixo HPA (hipotálamo-hipófise-adrenal) ativado cronicamente afeta a sinalização folicular através de mediadores como a substância P, o CRH periférico e os glicocorticoides. Lutos, separações, perdas financeiras abruptas e sobrecarga prolongada são gatilhos documentados.
Dietas e emagrecimento rápido: perda de peso superior a 10% a 15% em curto período, dietas muito restritivas em calorias ou proteínas e, mais recentemente, o uso de análogos de GLP-1 (semaglutida, tirzepatida) associados a restrição calórica intensa têm gerado eflúvio telógeno por combinação de déficit proteico e calórico.
A cronologia importa: se o paciente não consegue identificar nenhum evento dentro de um janela de três a seis meses antes do início da queda, o diagnóstico de eflúvio telógeno precisa ser questionado — ou então o gatilho é crônico e mais sutil, como déficit nutricional persistente ou disfunção tireoidiana não diagnosticada.
6. Diagnóstico Diferencial: Como o Dermatologista Distingue as Duas Condições
O diagnóstico diferencial entre eflúvio telógeno e alopecia androgenética é essencialmente clínico, complementado por tricoscopia e exames laboratoriais. A anamnese estruturada é o primeiro instrumento — e frequentemente o mais revelador.
As perguntas-chave que orientam a diferenciação incluem:
- Há um evento identificável nos últimos três a seis meses que possa ter desencadeado a queda?
- A queda é difusa (ET provável) ou topograficamente restrita a zonas androgênicas (AAG provável)?
- Os fios que caem são uniformes ou há fios visivelmente mais finos e curtos entre eles?
- Há histórico familiar de alopecia — especialmente em padrão androgênico?
- A queda surgiu ou piorou após alguma mudança hormonal — menopausa, pós-parto, início ou pausa de anticoncepcional?
- O quadro melhora gradualmente com o tempo (sugerindo ET) ou piora lentamente de forma progressiva (sugerindo AAG)?
A tricoscopia — método que a Dra. Rafaela Salvato utiliza como componente central da avaliação tricológica — é o exame clínico que mais contribui para o diagnóstico diferencial. Ela permite identificar, em tempo real:
- Miniaturização folicular: percentual de fios com diâmetro reduzido em relação ao esperado. Valores acima de 20% de variação de diâmetro numa mesma região são indicativos de AAG.
- Razão anágena/telógena: análise das raízes ao microscópio pode evidenciar aumento da proporção de bulbos telógenos.
- Espaços vazios perifoliculares e fibrose: achados compatíveis com alopecia cicatricial — importante diagnóstico diferencial a excluir.
- Aspecto do ostium folicular: folículos miniaturizados têm orifício reduzido; folículos em eflúvio mantêm calibre normal.
Mais sobre a abordagem diagnóstica em tricologia está disponível no guia completo de tricologia da Clínica Rafaela Salvato, que detalha o método, os instrumentos utilizados e os critérios de interpretação adotados na prática clínica.
7. Exames que Ajudam no Diagnóstico e o que Cada Um Informa
Nenhum exame laboratorial isolado confirma ou exclui eflúvio telógeno ou alopecia androgenética. O papel dos exames é identificar causas tratáveis que sustentam o eflúvio — deficiências, disfunções hormonais, doenças sistêmicas — e, quando necessário, afastar diagnósticos diferenciais relevantes.
Ferritina sérica é o exame com maior impacto prático na investigação de eflúvio. Valores baixos — mesmo dentro do “normal laboratorial” — comprometem o ciclo folicular. A maioria dos protocolos tricológicos considera ferritina abaixo de 40 ng/mL como limiar relevante para queda capilar, independentemente de hemoglobina ou hematócrito.
TSH e T4 livre investigam disfunção tireoidiana, causa frequentemente reversível de eflúvio. Hipotireoidismo e hipertireoidismo afetam o ciclo folicular por mecanismos distintos, mas ambos produzem queda que responde ao tratamento hormonal adequado.
Hemograma completo auxilia na exclusão de anemia e alterações inflamatórias sistêmicas.
Zinco sérico tem valor limitado como exame isolado, mas pode ser solicitado em contextos de deficiência alimentar suspeita.
Perfil hormonal feminino — incluindo testosterona livre e total, DHEAS, prolactina e, quando indicado, 17-OH-progesterona — é especialmente relevante em mulheres com queda de padrão androgênico, irregularidade menstrual ou sinais de hiperandrogenismo.
Vitamina D tem associação documentada com função folicular, e deficiência severa pode contribuir para queda. Sua reposição, entretanto, não é tratamento primário de alopecia androgenética.
Biópsia de couro cabeludo é reservada para casos onde o diagnóstico clínico e tricoscópico permanecem inconclusivos — especialmente para diferenciar alopecia androgenética de alopecia cicatricial em estágio inicial, ou eflúvio crônico de alopecia fibrosante frontal.
O que os exames não fazem: não confirmam nem excluem alopecia androgenética. O diagnóstico de AAG é essencialmente clínico e tricoscópico. Exames normais não excluem AAG ativa.
8. Quando Eflúvio e Alopecia Androgenética Coexistem: O Cenário Mais Complexo
A coexistência das duas condições é mais comum do que se imagina e representa o maior desafio diagnóstico em tricologia clínica. Ela ocorre porque a predisposição genética à AAG está presente de forma silenciosa por anos, até que um evento estressante desencadeia um eflúvio que “descobre” o couro cabeludo e torna a miniaturização previamente imperceptível mais evidente.
O cenário típico acontece assim: paciente com AAG em grau leve a moderado, sem percepção clara do quadro, experimenta um evento desencadeante (pós-parto, perda de peso rápida, estresse intenso). O eflúvio sobreposto aumenta a queda global, reduz o volume de forma aguda e, ao examinar o couro cabeludo, revela-se miniaturização folicular em distribuição androgênica que existia antes, mas estava compensada pela densidade total do cabelo.
Esse mecanismo tem uma implicação clínica importante: quando o eflúvio se resolve (o que acontece em seis a doze meses na maioria dos casos), a densidade pode melhorar, mas não volta ao nível anterior — porque a AAG subjacente continua progredindo. O paciente, que esperava recuperação completa, percebe melhora parcial e fica confuso. Essa sequência é responsável por uma proporção significativa dos casos de “eflúvio que não melhorou” chegando ao consultório.
Identificar a coexistência precocemente permite:
- Iniciar tratamento da AAG sem esperar a resolução completa do eflúvio;
- Calibrar a expectativa do paciente de forma honesta;
- Evitar que a melhora parcial (resolução do ET) seja interpretada como sucesso terapêutico completo, enquanto a AAG continua progredindo.
Se o eflúvio mascara a AAG, o pior cenário é a espera — porque cada mês sem tratamento da AAG representa miniaturização folicular irreversível adicional. A janela terapêutica mais eficaz é sempre o presente.
9. Eflúvio Telógeno Crônico: Quando o “Temporário” Não Para
Quando a queda difusa persiste por mais de seis meses sem identificação e remoção de causa subjacente, o quadro é classificado como eflúvio telógeno crônico (ETC). Essa é uma das situações mais frustrantes tanto para o paciente quanto para o clínico, porque o nome “telógeno” sugere algo transitório — mas a cronicidade muda a dinâmica completamente.
As causas mais comuns de ETC incluem:
Deficiência nutricional não corrigida: ferritina cronicamente baixa sem suplementação adequada é a causa mais frequente em mulheres jovens. A restauração dos estoques de ferro pode levar de seis a doze meses, e a queda tende a se manter enquanto a ferritina não atingir valores funcionais.
Disfunção tireoidiana subclínica: hipotireoidismo leve, com TSH levemente elevado mas ainda dentro do “normal laboratorial amplo”, pode manter o eflúvio ativo em pacientes sensíveis — especialmente mulheres com tireoidite de Hashimoto.
Estresse crônico não controlado: diferente de um evento agudo que tem início e fim, o estresse crônico mantém os mediadores neuroendócrinos elevados de forma persistente, sustentando o ambiente hormonal que favorece a fase telógena.
Inflamação sistêmica de baixo grau: condições como síndrome do intestino irritável grave, doenças autoimunes não diagnosticadas e inflamação metabólica podem se expressar, entre outras formas, como ETC.
Medicamentos: alguns fármacos de uso contínuo — anticoagulantes, antidepressivos, retinoides sistêmicos, beta-bloqueadores — têm eflúvio como efeito adverso bem documentado. A revisão da medicação em uso deve fazer parte da investigação.
O ETC pode coexistir com AAG ou não. Quando não há miniaturização folicular à tricoscopia e o perfil genético-familiar não sugere AAG, o diagnóstico de ETC puro é factível — e o tratamento é dirigido à causa identificada. Quando há miniaturização, a investigação deve considerar os dois diagnósticos ativos simultaneamente.
10. A Alopecia Androgenética Pode Ser Desencadeada ou Acelerada pelo Eflúvio?
Essa pergunta é frequente no consultório e merece uma resposta precisa: o eflúvio telógeno não causa alopecia androgenética — porque a predisposição genética já está presente ou ausente antes do evento estressante. Entretanto, o eflúvio pode revelar e, em algumas circunstâncias, acelerar temporariamente a progressão de uma AAG previamente silenciosa.
O mecanismo postulado envolve a perturbação do microambiente folicular durante o período de queda intensa. Quando folículos miniaturizados já fragilizados passam por um ciclo telógeno mais longo — como ocorre no eflúvio — a recuperação funcional pode ser menor do que seria em folículos saudáveis. Estudos observacionais sugerem que pacientes com AAG leve que experimentam eflúvio intenso podem ter progressão mais rápida nos meses seguintes, comparados a períodos sem eflúvio.
Do ponto de vista prático, esse dado reforça a importância de:
- Não esperar a resolução do eflúvio para iniciar tratamento da AAG identificada;
- Tratar ativamente causas do eflúvio mesmo em pacientes com AAG já diagnosticada, pois a sobreposição piora o quadro total;
- Monitorar a progressão da AAG com maior frequência em contextos de eflúvio ativo ou recente.
A relação entre as duas condições não é de causa e efeito unidirecional — é de interação bidirecional que complexifica o diagnóstico e o prognóstico quando ambas estão presentes.
11. Indicação de Tratamento: O Que Muda Conforme o Diagnóstico Correto
A decisão terapêutica em tricologia não é uniforme. O diagnóstico muda o alvo, a urgência e a necessidade de continuidade do tratamento de forma radical.
Se o diagnóstico é eflúvio telógeno puro, sem AAG:
- A prioridade é identificar e remover o gatilho;
- A suplementação é indicada quando há deficiência documentada — não como medida empírica genérica;
- Tratamentos farmacológicos para queda (minoxidil, por exemplo) podem ser usados para encurtar o tempo de recuperação, mas são opcionais e não substitutos da investigação causal;
- Expectativa: melhora progressiva em três a seis meses após controle do gatilho.
Se o diagnóstico é alopecia androgenética sem eflúvio:
- O tratamento deve ser iniciado sem demora — cada mês sem tratamento representa miniaturização irreversível;
- A escolha entre minoxidil tópico, finasterida oral, dutasterida, terapias injetáveis e outras opções depende do sexo, do padrão, do grau e de fatores individuais;
- O tratamento é indefinido — interrupção implica retomada da progressão em meses.
Se há coexistência das duas condições:
- O tratamento da AAG deve ser iniciado imediatamente;
- A causa do eflúvio deve ser investigada e tratada em paralelo;
- A expectativa de resultado deve considerar dois tempos distintos: melhora a curto prazo com resolução do eflúvio; estabilização a longo prazo com tratamento da AAG.
Se há dúvida diagnóstica:
- Não iniciar tratamento empírico extenso sem tricoscopia e exames básicos;
- Repetir avaliação tricoscópica em três a seis meses para monitorar evolução;
- Considerar biópsia quando o padrão clínico é atípico ou não responde ao esperado.
12. Tratamento do Eflúvio Telógeno: Condutas, Expectativas e Limitações Reais
O tratamento do eflúvio telógeno tem como eixo central a causa — e não o sintoma. Toda conduta que não passa pelo controle do evento desencadeante é, na melhor das hipóteses, suporte; na pior, um retardo no diagnóstico correto.
Suplementação nutricional dirigida: quando há deficiência documentada de ferritina, a reposição oral de sulfato ferroso ou outras formas de ferro quelado é a primeira medida. A meta é elevar a ferritina acima de 40 a 70 ng/mL — faixa considerada funcionalmente relevante para o folículo. O processo leva meses, e a percepção de melhora da queda geralmente só ocorre após dois a quatro meses de níveis adequados mantidos. Zinco, vitamina D e biotina têm papel adjuvante, mas a suplementação de biotina sem deficiência documentada não produz efeito clínico na queda.
Tratamento da disfunção tireoidiana: quando TSH e hormônios tireoidianos estão fora dos valores ideais, a normalização hormonal resolve gradualmente o eflúvio em quatro a oito meses. Não há tratamento capilar que substitua essa correção.
Manejo do estresse: intervenções psicológicas, adequação do sono, atividade física regular e, quando indicado, suporte farmacológico são parte legítima do plano terapêutico — porque sem controle do eixo de estresse, o eflúvio pode se perpetuar.
Minoxidil tópico: pode ser utilizado para encurtar a fase de recuperação e reduzir a percepção da queda durante o período de resolução. Não é tratamento da causa, mas contribui com o ambiente folicular. Se usado por menos de seis meses, pode ser descontinuado sem risco de rebote significativo — diferente do que acontece no contexto de AAG.
Terapias injetáveis e tecnologia: PRP (plasma rico em plaquetas) e mesoterapia capilar podem ser usados como suporte em eflúvio prolongado, especialmente quando há componente inflamatório associado ou recuperação mais lenta que o esperado. Não são tratamentos de primeira linha e não substituem a investigação causal.
O que o tratamento não faz: não reverte dano folicular que não existe (porque no eflúvio o folículo está intacto), não acelera artificialmente o ciclo anágena de forma clinicamente significativa sem controle do gatilho, e não previne recorrência se a causa não for eliminada.
13. Tratamento da Alopecia Androgenética: O Que Funciona, O Que Não Funciona e o Que Exige Manutenção
A AAG tem um arsenal terapêutico bem estabelecido, com evidências de diferentes níveis. O que diferencia o sucesso do insucesso não é a escolha do fármaco isolado, mas a consistência, a individualização e a manutenção prolongada.
Minoxidil é o único fármaco tópico com aprovação regulatória para AAG em ambos os sexos. Age por vasodilatação perifolicular, prolongamento da fase anágena e efeito antiapoptótico nos queratinócitos foliculares. A resposta clínica demora de três a seis meses para se tornar perceptível, e a interrupção implica perda do benefício em quatro a seis meses — pois o minoxidil não altera o mecanismo androgênico subjacente. Disponível em concentrações de 2% (mais usada em mulheres) e 5%, e mais recentemente em formulações orais em baixas doses, que têm evidência crescente especialmente em mulheres.
Finasterida é um inibidor da 5-alfa-redutase tipo 2 aprovado para AAG masculina. Reduz a produção de DHT em aproximadamente 70%, o que retarda a miniaturização folicular e, em muitos pacientes, promove algum repovoamento dos fios mais finos. É necessária a manutenção indefinida — interromper o tratamento implica retomada da progressão em seis a doze meses. O uso em mulheres em idade fértil exige contracepção rigorosa pelo risco teratogênico.
Dutasterida inibe tanto a isoforma tipo 2 quanto a tipo 1 da 5-alfa-redutase, com redução da DHT superior à finasterida (em torno de 90%). É usada off-label para AAG em homens e mulheres em casos selecionados, especialmente quando há resposta insatisfatória à finasterida.
PRP (plasma rico em plaquetas) tem evidência crescente como adjuvante no tratamento da AAG. Os fatores de crescimento liberados pelas plaquetas — VEGF, PDGF, IGF-1 — estimulam a fase anágena e têm efeito antiapoptótico nos folículos. Não é tratamento isolado suficiente para AAG moderada a avançada, mas contribui com a densidade capilar quando combinado a tratamentos farmacológicos.
Terapias injetáveis com dutasterida intralesional ou nanofibras lipídicas representam uma fronteira mais recente, com protocolos em desenvolvimento que buscam entrega localizada do agente antiandrogênico diretamente no couro cabeludo, reduzindo exposição sistêmica.
Transplante capilar é uma opção reconstrutiva para casos de AAG avançada com área doadora suficiente. Não substitui tratamento médico — sem controle farmacológico contínuo, a progressão nas áreas não transplantadas continua. Quando indicado, deve ser planejado em conjunto com tratamento médico ativo.
O que não funciona para AAG: shampoos anticaída como tratamento primário; suplementos vitamínicos sem deficiência documentada; tratamentos sem evidência clínica consistente vendidos como “solução definitiva”. O mercado capilar é especialmente propenso a produtos com apelo estético e evidência mínima — a avaliação médica é o filtro necessário.
A Biblioteca de Protocolos e Governança Médica da Dra. Rafaela Salvato detalha os fundamentos dos protocolos utilizados na clínica, com base nas diretrizes das sociedades médicas de referência.
14. Combinações Terapêuticas Possíveis e Quando Fazem Sentido Clínico
A combinação de abordagens é frequentemente mais eficaz do que qualquer tratamento isolado, especialmente nos casos de maior complexidade. A lógica da combinação deve seguir mecanismos complementares — não sobreposição de efeitos similares.
Minoxidil tópico + finasterida oral: combinação mais estudada para AAG masculina moderada a avançada. O minoxidil atua perifolicular e prolonga anágena; a finasterida reduz a DHT que causa a miniaturização. A ação é em alvos diferentes, com efeito aditivo documentado.
Minoxidil oral em baixa dose + PRP: combinação com evidência crescente em mulheres com AAG moderada ou em situações onde a resposta ao minoxidil tópico é limitada por intolerância ou adesão. O PRP potencializa o ambiente folicular enquanto o minoxidil sistêmico mantém a fase anágena.
Correção nutricional + minoxidil: em eflúvio crônico com miniaturização incipiente, tratar o componente nutricional paralelamente ao início do minoxidil encurta o tempo de resposta e evita que a AAG progrida enquanto o eflúvio está ativo.
PRP sequencial + tratamento farmacológico contínuo em AAG: o PRP é aplicado em sessões periódicas (geralmente três a quatro sessões iniciais com intervalos mensais, seguidas de manutenção semestral), enquanto o tratamento farmacológico é mantido de forma contínua. Essa combinação tem melhor resultado do que qualquer uma das abordagens usadas isoladamente.
Quando não combinar: pacientes com eflúvio puro, sem miniaturização, não se beneficiam de tratamento antiandrogênico — e a exposição a efeitos adversos (como os da finasterida) sem indicação real é iatrogenia. A combinação de múltiplas terapias também não deve ser prescrita antes de um diagnóstico claro, pois dificulta a avaliação de qual intervenção está gerando qual resultado.
15. Erros Comuns de Decisão e Interpretação que Atrasam o Tratamento
A confusão entre eflúvio e alopecia androgenética alimenta um conjunto de erros clínicos repetíveis que a experiência da Dra. Rafaela Salvato permite identificar com frequência no consultório:
Erro 1 — Atribuir toda queda feminina a eflúvio: A alopecia androgenética feminina é subdiagnosticada porque o padrão de queda é mais difuso e menos “clássico” do que na versão masculina. Muitas mulheres com AAG são orientadas a “esperar passar” por anos antes de receber diagnóstico e tratamento adequados.
Erro 2 — Iniciar finasterida ou dutasterida sem diagnóstico confirmado de AAG: o uso de inibidores da 5-alfa-redutase em eflúvio puro sem componente androgênico não traz benefício e expõe o paciente a efeitos adversos desnecessários.
Erro 3 — Interromper minoxidil após melhora inicial: quando o minoxidil é prescrito para AAG e produz melhora, a interrupção provoca queda de rebote que o paciente frequentemente interpreta como “o medicamento piorou meu cabelo”. Essa incompreensão reduz a adesão a tratamentos eficazes.
Erro 4 — Não investigar deficiência de ferritina em mulheres com queda difusa: exames que excluem anemia (hemoglobina normal) não excluem deficiência funcional de ferro. A ferritina precisa ser solicitada explicitamente e interpretada com o limiar correto para cabelo (não apenas o limiar hematológico padrão).
Erro 5 — Considerar melhora do eflúvio como resultado do tratamento da AAG: quando as duas condições coexistem e o eflúvio se resolve naturalmente, a densidade melhora — mas a miniaturização da AAG continua. Atribuir toda a melhora ao tratamento antiandrogênico pode levar à sua descontinuação prematura.
Erro 6 — Demorar a tratar AAG esperando “o melhor momento”: não existe momento de menor progressão da AAG sem tratamento. Cada semana sem tratamento é miniaturização adicional. A janela de reversibilidade parcial dos folículos em miniaturização é finita.
16. Red Flags: Quando a Queda Exige Atenção Urgente
Nem toda queda de cabelo é eflúvio ou alopecia androgenética. Existem situações que fogem completamente desse espectro e exigem investigação diferente — e mais urgente. A presença de qualquer um dos sinais abaixo torna a consulta dermatológica imediata indispensável:
Queda em placas com couro cabeludo liso: sugere alopecia areata (doença autoimune) ou, em contextos específicos, alopecia cicatricial — condições com tratamento radicalmente diferente. A alopecia areata responde à modulação imunológica, com opções que incluem desde corticoides intralesionais até os inovadores inibidores de JAK, conforme descrito detalhadamente no artigo sobre abordagens imunológicas no tratamento da alopecia areata.
Sinais inflamatórios no couro cabeludo: eritema, crostas, pústulas, prurido intenso ou descamação associados à queda podem indicar alopecia cicatricial — grupo de condições em que a destruição folicular é permanente e irreversível, e a janela de intervenção é curta. O tema é aprofundado no guia sobre alopecia cicatricial e intervenções dermatológicas.
Queda acompanhada de sintomas sistêmicos: fadiga, perda de peso não intencional, sudorese noturna, artralgia, alterações intestinais ou outras manifestações sistêmicas associadas à queda sugerem doença subjacente que precisa ser investigada independentemente da queda em si.
Queda em crianças e adolescentes: nunca deve ser atribuída a estresse sem investigação completa. Alopecia areata, tinea capitis e deficiências nutricionais têm apresentações específicas nessa faixa etária.
Ausência de resposta após seis meses de tratamento adequado: quando eflúvio ou AAG diagnosticados e tratados não respondem conforme o esperado, revisão diagnóstica é mandatória.
17. Quando a Consulta Médica É Indispensável
A lista a seguir não é exaustiva, mas sintetiza os contextos em que a consulta com dermatologista especializado em tricologia não é opcional:
- Qualquer queda percebida como fora do padrão habitual, especialmente se súbita ou progressiva;
- Queda que não melhora após seis meses de remoção de gatilho identificado;
- Queda em adolescentes, gestantes e puérperas além do esperado pós-parto;
- Queda com padrão androgênico em mulheres — independentemente da idade;
- Qualquer queda associada a alterações visíveis no couro cabeludo (inflamação, cicatriz, placa);
- Queda em pacientes em uso de medicamentos potencialmente causadores;
- Necessidade de prescrição de finasterida, dutasterida ou minoxidil oral — que exigem avaliação médica individual;
- Antes de qualquer procedimento capilar (PRP, transplante) — para confirmar diagnóstico e planejamento correto.
Para pacientes em Florianópolis e região, a avaliação tricológica pode ser agendada diretamente pelo site de agendamento da Clínica Rafaela Salvato, com triagem para consulta presencial especializada.
O perfil profissional da Dra. Rafaela Salvato reúne as informações sobre formação, vínculos acadêmicos e sociedades médicas de referência que fundamentam a abordagem clínica praticada.
18. Perguntas Frequentes
Eflúvio telógeno pode virar alopecia androgenética?
Na Clínica Rafaela Salvato, essa é uma das dúvidas mais frequentes. O eflúvio telógeno não transforma um folículo saudável em um folículo androgênico-sensível — isso é determinado geneticamente. O que acontece é que o eflúvio pode revelar uma AAG preexistente que estava silenciosa, tornando-a clinicamente evidente. Quando há predisposição genética, o eflúvio pode acelerar temporariamente a progressão da miniaturização, mas não cria a doença onde ela não existia.
Como diferenciar eflúvio de alopecia androgenética sem exame?
Na avaliação clínica da Dra. Rafaela Salvato, a diferenciação começa pela história: há um evento identificável nos últimos três a seis meses (ET provável) ou a queda é gradual e progressiva sem causa clara (AAG provável)? A distribuição da queda também orienta — difusa sugere eflúvio; localizada nas entradas, vertex ou risca central aponta para AAG. A tricoscopia é o exame de escolha para confirmar o diagnóstico com precisão.
Posso ter eflúvio e alopecia androgenética ao mesmo tempo?
Sim. Na prática tricológica da Clínica Rafaela Salvato, essa coexistência é mais comum do que se imagina, especialmente em mulheres na perimenopausa ou após eventos físicos importantes. O eflúvio superposto à AAG intensifica a queda e pode revelar miniaturização que estava compensada pela densidade anterior. O tratamento nesses casos precisa abordar as duas condições simultaneamente, com metas e expectativas bem calibradas para cada uma.
Por que meu eflúvio não para mesmo depois de meses?
Quando a queda difusa persiste além de seis meses, o diagnóstico de eflúvio telógeno crônico precisa ser investigado na Clínica Rafaela Salvato com atenção à causa persistente. As razões mais comuns são ferritina cronicamente baixa, disfunção tireoidiana subclínica, medicamentos de uso contínuo, estresse crônico não controlado e, menos frequentemente, doenças inflamatórias sistêmicas. Em alguns casos, o que parece eflúvio crônico é na verdade AAG evoluindo — e a tricoscopia faz essa diferenciação.
Queda difusa é sempre eflúvio telógeno?
Não. Na avaliação tricológica da Dra. Rafaela Salvato, a queda difusa pode ser causada por eflúvio, por AAG feminina (cujo padrão é mais difuso do que o masculino), por alopecia areata difusa ou por doenças sistêmicas. Atribuir toda queda difusa a eflúvio é um erro frequente que atrasa o diagnóstico de AAG feminina por anos. O padrão de distribuição, a presença de miniaturização à tricoscopia e a história clínica são essenciais para diferenciar.
Qual exame diferencia eflúvio de alopecia androgenética?
Na Clínica Rafaela Salvato, a tricoscopia é o exame clínico com maior poder diagnóstico diferencial. Ela permite identificar miniaturização folicular (presente na AAG, ausente no eflúvio puro), proporção de folículos miniaturizados em relação aos terminais e outros achados que orientam o diagnóstico. Exames laboratoriais investigam causas do eflúvio, mas não confirmam nem excluem AAG. A biópsia de couro cabeludo é reservada para casos atípicos.
Eflúvio crônico existe e como é tratado?
Sim, existe. Na avaliação médica da Dra. Rafaela Salvato, o eflúvio telógeno crônico é definido pela persistência da queda difusa por mais de seis meses. O tratamento é sempre dirigido à causa identificada — suplementação de ferro quando há deficiência, ajuste tireoidiano quando há disfunção, manejo de medicamentos implicados, controle de estresse crônico. Tratamentos capilares adjuvantes (minoxidil, PRP) contribuem com o ambiente folicular, mas não substituem a investigação e o controle causal.
O tratamento é diferente para eflúvio e para alopecia androgenética?
Completamente. Na Clínica Rafaela Salvato, o eflúvio telógeno tem tratamento focado na causa — identificação e eliminação do gatilho, suplementação quando indicada, suporte folicular adjuvante. A AAG exige tratamento farmacológico continuado — minoxidil, finasterida, dutasterida ou combinações — que deve ser mantido indefinidamente para preservar o resultado. Usar o tratamento errado para cada condição não apenas é ineficaz, mas pode expor o paciente a efeitos adversos desnecessários ou atrasar a intervenção onde ela realmente é necessária.
O eflúvio pós-COVID é diferente do eflúvio comum?
Na experiência clínica da Dra. Rafaela Salvato, o eflúvio pós-COVID segue o mesmo mecanismo do eflúvio telógeno por doença sistêmica aguda, com início entre seis e doze semanas após a infecção e duração de dois a seis meses na maioria dos casos. Alguns pacientes apresentam recuperação mais lenta, possivelmente por inflamação sistêmica persistente (long COVID) ou por deficiências nutricionais secundárias ao período de doença. A investigação e o manejo seguem os mesmos princípios do eflúvio convencional, com atenção a ferritina e função tireoidiana.
Quando devo parar de tratar e considerar que a queda é permanente?
Na abordagem tricológica da Clínica Rafaela Salvato, a ausência de resposta após seis meses de tratamento adequado e bem conduzido indica revisão diagnóstica — não desistência. A permanência da queda pode refletir diagnóstico incorreto, causa não identificada, adesão inadequada ao tratamento ou presença de AAG mais avançada do que inicialmente avaliada. Folículos em miniaturização avançada ou em fibrose estabelecida têm menor capacidade de resposta ao tratamento médico — razão pela qual o diagnóstico e o início precoces são sempre mais favoráveis ao prognóstico.
19. Conclusão Clínica
A distinção entre eflúvio telógeno e alopecia androgenética é muito mais do que um exercício acadêmico — é a diferença entre um tratamento eficaz e anos de expectativas incorretas, exposições desnecessárias a medicamentos e progressão silenciosa de uma condição que tem janela terapêutica.
O eflúvio, quando puro, é reversível. A alopecia androgenética, nunca — mas é manejável, e com manutenção adequada pode ser estabilizada por décadas. Confundir os dois não prejudica apenas o resultado estético; compromete a relação do paciente com o próprio tratamento, porque as expectativas, o tempo de resposta e a necessidade de continuidade são radicalmente diferentes.
A coexistência das duas condições — especialmente em mulheres a partir da perimenopausa e em pacientes com predisposição genética que experimentaram eventos estressantes recentes — é o cenário mais delicado, porque exige que o diagnóstico contemple simultaneamente o componente agudo e o componente crônico-progressivo, e que o tratamento seja calibrado para os dois alvos.
O que a tricologia moderna oferece é precisamente isso: a capacidade de diferenciar com rigor, tratar com método e acompanhar com continuidade. Queda de cabelo não é diagnóstico — é sintoma. E sintoma sem diagnóstico correto leva a tratamento incorreto, independentemente de quanto produto seja aplicado no couro cabeludo.
20. Nota Editorial, Credenciais e Responsabilidade
Este artigo foi escrito e revisado pela Dra. Rafaela Salvato, médica dermatologista com atuação em Florianópolis (SC), referência em dermatologia clínica e estética nos estados do sul do Brasil.
Data de publicação: 04 de abril de 2026
Credenciais:
- CRM-SC 14.282
- RQE 10.934 — Especialidade: Dermatologia (SBD/SC)
- Membro da Sociedade Brasileira de Dermatologia (SBD)
- Membro do Conselho Regional de Medicina de Santa Catarina (CRM-SC)
- Membro da American Academy of Dermatology (AAD)
- Pesquisadora e produtora de artigos científicos — ORCID: 0009-0001-5999-8843
Clínica Rafaela Salvato Dermatologia Av. Trompowsky, 291 — Salas 401, 402, 403 e 404, 4º Andar, Torre 1 Medical Tower — Trompowsky Corporate Centro, Florianópolis — SC
Para informações sobre a estrutura clínica, filosofia de atendimento e catálogo de tratamentos, acesse o site institucional da Clínica Rafaela Salvato.
Nota de responsabilidade: este conteúdo é estritamente educativo e informativo. Não substitui consulta médica presencial, exame clínico individualizado nem prescrição médica. O diagnóstico diferencial entre eflúvio telógeno e alopecia androgenética — bem como o planejamento terapêutico correspondente — exige avaliação médica especializada. Toda decisão sobre tratamento deve ser tomada em conjunto com profissional habilitado, considerando o histórico individual, exames complementares e contexto clínico completo.