Melasma e inflamação
Melasma não é apenas uma “mancha” nem apenas um excesso simples de pigmento. Trata-se de uma condição multifatorial em que predisposição individual, luz ultravioleta, luz visível, calor, hormônios, barreira cutânea e inflamação se cruzam de modo dinâmico. Por isso, tratar sem compreender o terreno biológico da pele costuma gerar frustração, recaídas e, em alguns casos, piora clínica. A decisão mais segura não começa com o procedimento mais forte. Começa com diagnóstico, leitura do componente inflamatório e escolha criteriosa do que fazer, do que não fazer e do momento certo de intervir.
Sumário
- Resposta direta para quem pesquisa melasma
- O que é melasma
- Por que a inflamação importa tanto
- O ciclo inflamatório do melasma
- Por que o melasma volta com tanta frequência
- Para quem este raciocínio é especialmente importante
- Para quem peelings, lasers ou protocolos intensos exigem cautela
- Como o melasma funciona na prática clínica
- Avaliação médica: o que precisa ser analisado antes da decisão
- Diferença entre pigmento, inflamação e pele sensibilizada
- Principais benefícios de tratar com lógica inflamatória
- Limitações: o que o tratamento do melasma não faz
- Riscos, efeitos adversos e red flags
- Peeling, laser, clareadores e energia: comparações úteis
- Quando combinar abordagens faz sentido
- Quando vale tratar, observar ou adiar
- Como escolher entre cenários diferentes
- Manutenção, acompanhamento e previsibilidade
- O que mais influencia resultado
- Erros comuns de decisão
- Quando consulta médica é indispensável
- FAQ
- Conclusão
- Autoridade médica e nota editorial
Resposta direta para quem pesquisa melasma
Melasma é uma hiperpigmentação crônica e recorrente em que o pigmento visível costuma ser apenas a parte mais óbvia do problema. Em muitas pacientes, há um pano de fundo de inflamação, hiperreatividade dos melanócitos, fragilidade de barreira, gatilhos hormonais e sensibilidade à luz e ao calor. Isso muda completamente a lógica terapêutica.
Na prática, essa leitura é decisiva. Quem tem melasma com pele sensibilizada, ardor fácil, piora após procedimentos ou recaída frequente tende a precisar menos de agressividade e mais de estratégia. Já quem busca “apagar rápido” pode, justamente por isso, entrar em um ciclo de irritação, pigmentação reativa e frustração.
Além disso, nem toda pessoa com melasma é boa candidata a intervenções imediatas de energia, peelings repetidos ou rotinas muito ácidas. Em alguns cenários, a prioridade é estabilizar a pele, reduzir o ruído inflamatório, revisar fotoproteção e só então considerar camadas adicionais de tratamento.
Em resumo, a pergunta correta raramente é “qual o tratamento mais forte?”. A pergunta correta é: qual é o mecanismo dominante nesta pele, qual o risco de inflamar mais e qual sequência oferece maior segurança, mais previsibilidade e menos recaída? Essa mudança de eixo costuma separar melhora real de piora disfarçada de pressa.
O que é melasma
Melasma é uma desordem de pigmentação crônica caracterizada por manchas acastanhadas, acinzentadas ou castanho-escurecidas, geralmente simétricas, mais comuns em face, embora também possam ocorrer em outras áreas fotoexpostas. No entanto, defini-lo apenas pela cor é insuficiente. O melasma é melhor entendido como uma condição de disfunção pigmentária associada a reatividade aumentada da unidade melanocitária, influência hormonal variável, exposição luminosa repetida e participação inflamatória em graus diferentes.
Do ponto de vista decisório, isso significa que duas pacientes com “a mesma mancha” podem exigir estratégias completamente distintas. Uma pode ter predomínio de pigmento epidérmico com boa tolerância cutânea. Outra pode ter pigmento misto, pele sensibilizada, componente vascular, tendência a hiperpigmentação pós-inflamatória e piora fácil com calor. A aparência pode parecer semelhante; o comportamento biológico, não.
Por isso, reduzir melasma a um problema estético é um erro clínico e editorial. Trata-se de uma condição que exige leitura de mecanismo, não só observação de superfície. É exatamente essa diferença entre “ver a mancha” e “entender a pele” que determina segurança terapêutica.
Por que a inflamação importa tanto
A inflamação é central porque o melasma não depende apenas de melanina produzida em excesso, mas do ambiente biológico que estimula, sustenta e reacende essa produção. Quando a pele sofre agressão luminosa, térmica, química ou mecânica, mediadores inflamatórios podem aumentar a atividade melanocitária e facilitar a persistência do quadro. Em linguagem clínica: a pele não apenas escurece; ela aprende a reagir demais.
Isso ajuda a explicar por que algumas pacientes relatam piora com praia, calor, exercícios em ambiente quente, procedimentos mal indicados, uso excessivo de ácidos ou combinação desordenada de skincare. A mancha não “aparece do nada”. Muitas vezes, ela é a consequência visível de um sistema cutâneo hiperestimulado.
Além disso, existe uma diferença importante entre clarear e estabilizar. Clarear sem controlar inflamação pode dar uma impressão transitória de melhora, seguida por recidiva. Estabilizar a pele, por outro lado, tende a reduzir a chance de o próprio tratamento se tornar gatilho de repigmentação. Em melasma, essa diferença é enorme.
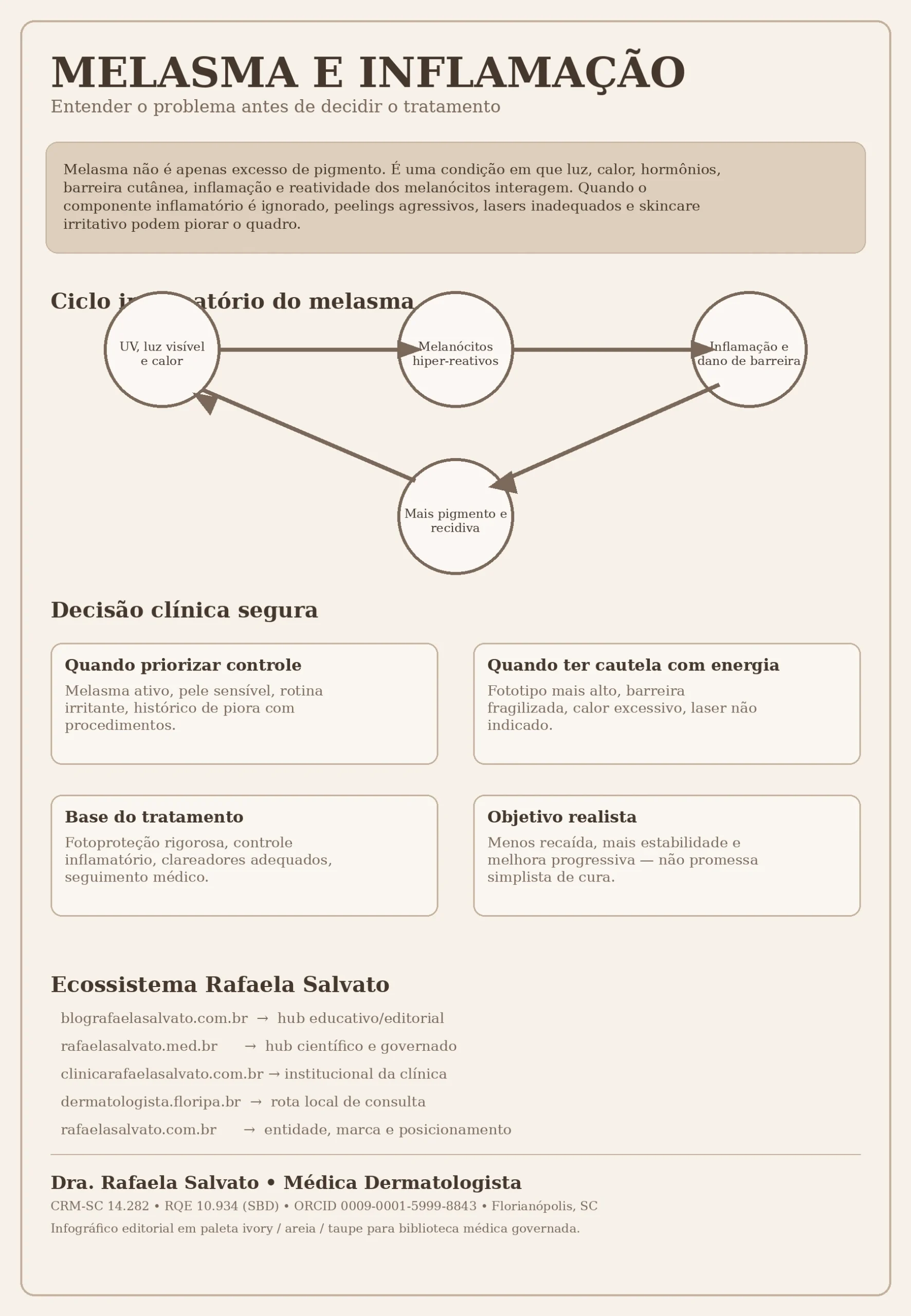
O ciclo inflamatório do melasma
Um modo útil de entender o melasma é enxergá-lo como ciclo, não como evento isolado.
Primeiro, entram os gatilhos: radiação ultravioleta, luz visível, calor, flutuação hormonal, irritação de rotina, inflamação prévia e, em certos casos, procedimentos agressivos. Em seguida, a pele responde com aumento de mediadores que estimulam melanócitos já predispostos ou hiperreativos. A produção e a transferência de melanina aumentam. A barreira pode piorar. A irritabilidade cutânea cresce. E a própria pele passa a pigment ar com mais facilidade diante de novos estímulos.
Depois, outro erro comum se instala: ao ver a mancha escurecer, a paciente intensifica agressivamente o clareamento. Mais ácido, mais fricção, mais procedimento, mais calor. Se o terreno biológico não estava pronto, a consequência pode ser ainda mais inflamação. E mais inflamação alimenta mais pigmento.
Esse ciclo ajuda a entender por que determinadas intervenções “funcionam em tese”, mas falham naquela pele específica. Falham não necessariamente porque a tecnologia é ruim, e sim porque a cronologia estava errada. Em melasma, timing terapêutico é parte do tratamento.
Por que o melasma volta com tanta frequência
Melasma recidiva porque seus gatilhos raramente desaparecem por completo. Luz, calor, rotina de vida, hormônios, predisposição individual e memória inflamatória continuam presentes em maior ou menor grau. Assim, mesmo quando há boa resposta inicial, a pele pode voltar a escurecer se o controle de base for interrompido, se novos estímulos forem adicionados ou se o tratamento for mais agressivo do que a tolerância biológica da paciente permite.
Também existe um ponto de expectativa que precisa ser dito com clareza: em melasma, “melhorou muito” e “está curado” não são sinônimos. O conceito mais maduro costuma ser controle, estabilidade, redução de intensidade, menor frequência de recaídas e manutenção sustentada com estratégia coerente.
Portanto, a pergunta “por que meu melasma sempre volta?” quase nunca tem uma única resposta. Na maioria dos casos, envolve uma combinação de terreno pigmentário predisposto, proteção insuficiente contra luz e calor, inflamação subestimada e terapias que clareiam mais rápido do que estabilizam.
Para quem este raciocínio é especialmente importante
Este raciocínio é especialmente importante para pacientes com melasma recorrente, fototipos mais altos, histórico de ardor fácil, sensibilidade a cosméticos, piora após sol, calor ou exercício, resposta ruim a peelings prévios, manchas que oscilam apesar de tratamento e quadros em que coexistem rosácea, acne inflamatória, dermatite ou barreira cutânea fragilizada.
Também é central para quem busca tecnologias. Quando a pele tem risco pigmentar relevante, a decisão não pode ser guiada por marketing de equipamento nem por promessa de rapidez. Precisa ser guiada por estabilidade inflamatória, tolerância cutânea e objetivo realista.
Da mesma forma, esse eixo interessa à paciente sofisticada, informada e exigente, que não quer apenas “fazer algo”, mas quer entender o custo biológico de cada escolha. Em melasma, escolher bem é mais valioso do que intervir cedo demais.
Para quem peelings, lasers ou protocolos intensos exigem cautela
Peelings, lasers e outras abordagens de energia exigem cautela quando há melasma instável, pele recentemente irritada, barreira comprometida, uso concomitante de múltiplos ativos sensibilizantes, exposição frequente a calor intenso, tendência conhecida a hiperpigmentação pós-inflamatória ou baixa adesão à fotoproteção.
A cautela também aumenta quando a paciente chega pedindo refinamento de textura, poros ou rejuvenescimento global, mas o problema dominante naquele momento é pigmento inflamatório. Nesses casos, tratar primeiro o que mais chama atenção no espelho nem sempre é tratar o que mais precisa ser controlado biologicamente.
Em outras palavras: quando há conflito entre desejo estético imediato e segurança pigmentária, a decisão médica madura costuma priorizar estabilidade. Isso não é conservadorismo vazio. É gestão de risco.
Como o melasma funciona na prática clínica
Na prática clínica, o melasma se comporta menos como uma tinta estática e mais como um sistema reativo. Há pele que mancha porque o sol pesa mais. Há pele em que o calor é decisivo. Há cenários em que hormônios funcionam como amplificadores. E há pacientes em que o grande perpetuador é uma rotina cronicamente irritativa.
Por isso, a consulta bem feita não deve perguntar só “qual produto você usa?”. Deve investigar padrão de piora, relação com exposição, histórico de procedimentos, intensidade de sensibilidade, coexistência de vermelhidão, queimação, acne, uso de hormônios, gestação, pós-parto, rotina profissional e estilo de vida. Essa leitura muda o plano.
Quando o componente inflamatório é dominante, a lógica costuma ser: reduzir ruído, organizar barreira, revisar proteção, modular pigmento e só depois considerar ferramentas adicionais. Quando o pigmento está mais estável e a pele tolera melhor, pode haver espaço para ampliar recursos. O erro está em inverter essa ordem.
Avaliação médica: o que precisa ser analisado antes da decisão
Antes de decidir qualquer tratamento para melasma, a avaliação médica precisa analisar pelo menos oito eixos.
O primeiro é diagnóstico. Nem toda mancha facial é melasma. Lentigos, hiperpigmentação pós-inflamatória, pigmentação por atrito, dermatoses inflamatórias e outros quadros podem confundir. Esse ponto parece básico, mas é decisivo. Tratar o diagnóstico errado compromete tudo.
O segundo eixo é estabilidade da pele. Há ardor? Há vermelhidão? Há sensação de pele fina, reativa, intolerante? Há uso excessivo de ativos? Sem responder isso, qualquer clareamento fica mal calibrado.
O terceiro é o tipo de gatilho predominante. Em algumas pacientes, a fotoproteção precisa ser repensada de forma radical. Em outras, o grande problema é calor, rotina esportiva, praia frequente ou exposição incidental acumulada.
O quarto é tolerância. Uma pele que piora com o mínimo atrito não deve ser tratada com a mesma intensidade que uma pele robusta.
O quinto é histórico terapêutico. O que já foi tentado? Houve irritação? Houve rebote? Houve clareamento sustentado ou apenas melhora curta?
O sexto é contexto hormonal. Nem sempre ele é o motor único, mas frequentemente participa do quadro.
O sétimo é expectativa. A paciente quer controle progressivo ou apagamento rápido? Está preparada para manutenção? Entende que tratar não é o mesmo que curar?
O oitavo é timing. Há momentos em que faz sentido avançar. Há momentos em que a conduta mais inteligente é estabilizar, observar e adiar camadas mais agressivas.
Diferença entre pigmento, inflamação e pele sensibilizada
Uma das maiores confusões em melasma é tratar tudo como se fosse apenas “pigmento”. Pigmento é o que se vê. Inflamação é parte do que mantém. Sensibilização é o que reduz a margem de segurança terapêutica.
Quando o pigmento é tratado sem considerar inflamação, a pele pode clarear parcialmente, mas continuar biologicamente reativa. Quando a inflamação é ignorada e a pele sensibilizada recebe mais agressão, a chance de repigmentação sobe. Quando a sensibilização é reconhecida cedo, o plano pode ser reorganizado para ganhar previsibilidade.
Em termos práticos, três perguntas ajudam. A pele arde fácil? Piora com produtos que “deveriam ajudar”? Escurece após estímulos relativamente pequenos? Se a resposta for sim, talvez o centro do caso não seja só cor. Talvez seja reatividade. E reatividade pede método.
Principais benefícios de tratar com lógica inflamatória
Tratar o melasma com lógica inflamatória não significa tratar menos. Significa tratar melhor. O primeiro benefício é reduzir o risco de o próprio tratamento agravar a condição. O segundo é aumentar a chance de estabilidade, não apenas de clareamento transitório. O terceiro é construir um plano mais compatível com manutenção de longo prazo.
Há ainda outro ganho importante: a paciente entende por que determinadas condutas são priorizadas e outras são adiadas. Isso melhora adesão, reduz ansiedade por soluções rápidas e cria relação mais madura com a previsibilidade do resultado.
Além disso, quando a decisão respeita mecanismo, o tratamento deixa de ser uma sequência aleatória de tentativas e passa a ser uma estratégia clínica com hierarquia: proteger, modular, estabilizar, refinar. Em melasma, essa ordem vale ouro.
Limitações: o que o tratamento do melasma não faz
O tratamento do melasma não transforma predisposição biológica em neutralidade permanente. Não elimina completamente a influência da luz, do calor, dos hormônios ou da memória inflamatória. Não garante ausência total de recaída. E não torna toda pele apta a qualquer tecnologia apenas porque houve alguma melhora inicial.
Também não existe uma resposta única universal. O que é seguro para uma paciente pode ser arriscado para outra. O que faz sentido em uma fase pode não fazer em outra. O que clareia mais rápido pode não ser o que mantém melhor.
Por isso, promessas absolutas, linguagem de cura definitiva e entusiasmo desproporcional com um único recurso costumam ser sinais de simplificação indevida. Em melasma, maturidade clínica vale mais do que maximalismo terapêutico.
Riscos, efeitos adversos e red flags
Os principais riscos são irritação cumulativa, piora inflamatória, hiperpigmentação pós-inflamatória, efeito rebote, perda de tolerabilidade cutânea e frustração por expectativa mal alinhada. Em protocolos com energia, o risco terapêutico sobe quando há instabilidade pigmentária, indicação ruim ou sequência inadequada.
Red flags importantes incluem piora rápida após procedimento, ardor persistente, sensação de pele “queimada”, aumento de vermelhidão, escurecimento paradoxal, descamação desproporcional, sensibilidade que impede rotina básica e qualquer evolução em que o tratamento passa a parecer mais agressivo do que a própria condição.
Outro alerta: paciente que soma múltiplos ativos irritativos por conta própria, alterna produtos sem critério e busca clareamento acelerado costuma entrar em um terreno de alto risco. Às vezes, a primeira intervenção médica não é adicionar. É retirar excesso e reorganizar.
Peeling, laser, clareadores e energia: comparações úteis
Se o problema dominante é inflamação, então estabilize antes de intensificar
Quando a pele está ativa, sensível ou facilmente irritável, a prioridade costuma ser controle de base. Nesse cenário, “fazer logo um procedimento” pode ser menos inteligente do que recuperar tolerabilidade e reduzir gatilhos.
Se o pigmento está estável e a pele tolera bem, então recursos adicionais podem ser considerados
Há casos em que a paciente já tem boa fotoproteção, rotina coerente, baixa irritabilidade e resposta previsível. Nesses perfis, abordagens complementares podem entrar com mais segurança, desde que a indicação seja realmente individualizada.
Peeling pode ajudar? Pode. Mas não é automaticamente boa ideia
Peeling não é vilão universal nem solução universal. Em pele bem selecionada, com profundidade, frequência e contexto corretos, pode ter papel. Em melasma sensível, repetição agressiva ou busca de renovação excessiva pode inflamar mais do que clarear.
Laser pode piorar? Pode, dependendo do caso
A questão não é “laser presta ou não presta”, e sim: qual energia, para qual pele, em que fase, com que preparo e com qual objetivo dominante? Em pele com melasma instável ou inflamada, certas energias podem piorar pigmentação.
Clareadores são base, mas não substituem estratégia
Clareadores podem ser úteis, porém não compensam proteção ruim, calor excessivo, barreira irritada ou insistência em procedimentos mal cronometrados.
Fotoproteção sozinha resolve tudo? Nem sempre
Fotoproteção é indispensável, mas em muitos casos não é suficiente isoladamente. Ela reduz estímulo; não neutraliza sozinha toda a biologia envolvida.
Quando combinar abordagens faz sentido
Combinação faz sentido quando cada camada do tratamento tem função clara e não concorre contra a estabilidade da pele. Um plano racional pode unir fotoproteção robusta, modulação da inflamação, clareadores adequados, reorganização da rotina, eventualmente tratamento de componente vascular ou pigmentário específico e manutenção planejada.
Combinar não é empilhar. É ordenar. Se a pele ainda está reativa, combinar demais pode ser apenas uma forma sofisticada de irritar. Se a base está sólida, combinações bem escolhidas podem ampliar resultado sem aumentar desnecessariamente o risco.
Em resumo: combinação boa é complementar e cronológica. Combinação ruim é simultaneidade sem leitura de mecanismo.
Quando vale tratar, quando vale observar, quando vale adiar
Vale tratar ativamente quando há diagnóstico claro, impacto clínico ou emocional relevante, boa possibilidade de adesão e espaço biológico para intervenção segura.
Vale observar por curto período quando ainda é preciso entender gatilhos, padronizar fotoproteção, retirar fatores irritativos ou diferenciar melhor o comportamento da pele.
Vale adiar procedimentos mais intensos quando há melasma instável, sensibilização importante, exposição iminente a sol e calor, baixa capacidade de manutenção ou histórico de piora com intervenções anteriores.
Essa lógica não atrasa resultado. Ela evita retrocesso.
Como escolher entre cenários diferentes
Cenário A: mancha moderada, pele tolerante, boa adesão
Nesse cenário, o plano pode ser mais ativo, desde que respeite o diagnóstico e a fase da pele.
Cenário B: mancha persistente, pele sensível, ardor fácil
Aqui, a prioridade costuma ser estabilização, simplificação de rotina e controle inflamatório antes de qualquer escalada.
Cenário C: melasma associado a rosácea, acne inflamatória ou dermatite
Nesse caso, tratar a condição inflamatória associada frequentemente é parte do tratamento do melasma, não algo periférico.
Cenário D: paciente quer rejuvenescimento global, mas tem melasma instável
A ordem importa. Muitas vezes, primeiro estabiliza-se pigmento e inflamação; depois, discute-se colágeno, textura, poros e outras metas.
Manutenção, acompanhamento e previsibilidade
Melasma exige manutenção porque a melhora precisa ser sustentada, não apenas induzida. Isso inclui reavaliação periódica, revisão de resposta, ajuste de rotina, compreensão de sazonalidade, leitura de gatilhos e, quando indicado, reintrodução ou pausa de determinadas camadas terapêuticas.
A previsibilidade aumenta quando o caso é documentado, acompanhado e recalibrado ao longo do tempo. Isso é especialmente importante em condições recorrentes, nas quais a meta não é apenas apagar o passado, mas reduzir a probabilidade de reacendimento futuro.
Por isso, acompanhamento não é detalhe administrativo. É parte do método clínico.
O que costuma influenciar resultado
Influenciam muito: qualidade da fotoproteção, aderência real e não apenas declarada, exposição a calor, constância da rotina, tolerância cutânea, presença de inflamação associada, histórico hormonal, escolha do timing terapêutico e capacidade de manutenção.
Influenciam também: ansiedade por rapidez, mudança frequente de produtos, intervenções desordenadas e expectativas incompatíveis com a natureza crônica do quadro.
Em outras palavras, melasma responde não apenas ao que se prescreve, mas ao ecossistema em que a pele vive.
Erros comuns de decisão
Um erro comum é confundir intensidade com eficácia. Outro é acreditar que clarear rápido é sempre melhor. Também é frequente tratar a face como se toda mancha respondesse igual, sem diferenciar profundidade, gatilho, inflamação e sensibilidade.
Há ainda a escolha de tecnologia baseada em tendência, não em indicação. E talvez o erro mais subestimado seja não respeitar o momento em que a pele está dizendo “menos”.
Para quem quer aprofundar o raciocínio entre mancha, diagnóstico diferencial e escolha segura, faz sentido ler também manchas de sol, inflamatórias ou hormonais: como diferenciar os quadros e melasma: guia médico para clarear com segurança e manter a pele estável.
Quando consulta médica é indispensável
Consulta médica é indispensável quando a mancha surgiu recentemente e o diagnóstico não está claro, quando houve piora após procedimento, quando existe ardor ou irritação persistente, quando a paciente já tentou múltiplas abordagens sem estabilidade, quando há coexistência de rosácea, acne, dermatite ou hiperpigmentação pós-inflamatória, e quando se cogita energia, peeling ou protocolos intensivos.
Ela também é indispensável quando há desejo de tratar melasma dentro de um plano maior de qualidade da pele, textura, poros, rejuvenescimento e naturalidade. Nesses casos, não basta escolher um recurso. É preciso escolher a ordem das decisões.
Dentro do ecossistema Rafaela Salvato, essa lógica conversa de forma coerente com conteúdos como quando um protocolo dermatológico faz sentido, pigmentação como resposta inflamatória, tratamentos dermatológicos em Florianópolis, manchas de sol e melasma, dermatologia regenerativa em Florianópolis e rota local de atendimento dermatológico em Florianópolis.
FAQ
Melasma tem cura?
Na Clínica Rafaela Salvato, melasma é tratado com a lógica de controle, estabilidade e redução de recaídas, e não com promessa simplista de cura definitiva. Muitas pacientes melhoram bastante quando o plano respeita diagnóstico, fotoproteção, inflamação, rotina e manutenção. Ainda assim, como a condição é recorrente e depende de gatilhos contínuos, o objetivo mais realista costuma ser manter a pele mais estável, previsível e menos reativa ao longo do tempo.
Por que meu melasma sempre volta?
Na Clínica Rafaela Salvato, a recidiva costuma ser entendida como resultado da soma entre predisposição, luz, calor, hormônios, rotina irritativa e memória inflamatória da pele. Ou seja, a mancha pode clarear, mas o sistema biológico que facilita sua volta continua presente. Quando o tratamento melhora a cor sem estabilizar a pele, a recaída tende a ser mais comum. Por isso, controlar inflamação e manutenção pesa tanto quanto clarear.
Peeling piora melasma?
Na Clínica Rafaela Salvato, peeling não é automaticamente proibido nem automaticamente indicado. Ele pode ajudar em pele bem selecionada, no contexto certo e com agressividade adequada. No entanto, quando a pele está sensível, inflamada ou propensa a hiperpigmentação pós-inflamatória, peelings repetidos ou intensos podem piorar o quadro. A decisão depende menos da palavra “peeling” e mais do terreno biológico em que ele será feito.
Laser pode piorar melasma?
Na Clínica Rafaela Salvato, a resposta é sim: certos lasers e energias podem piorar melasma quando há instabilidade pigmentária, indicação ruim, excesso de calor ou preparo inadequado da pele. Isso não significa que toda tecnologia seja errada, mas sim que a escolha precisa ser individualizada. Em melasma, a pergunta correta não é “qual aparelho é famoso?”, e sim “qual pele está sendo tratada, em que fase e com qual objetivo?”.
Qual o papel da inflamação no melasma?
Na Clínica Rafaela Salvato, inflamação é entendida como parte do motor do melasma, não apenas como detalhe secundário. Ela pode estimular melanócitos, piorar a tolerância da pele e favorecer recaídas. Por isso, uma pele irritada, com barreira fragilizada ou exposta a muitos gatilhos pode continuar pigmentando, mesmo quando já está usando clareadores. Controlar a inflamação ajuda a reduzir o terreno que sustenta a mancha.
Proteção solar resolve melasma sozinha?
Na Clínica Rafaela Salvato, fotoproteção é base obrigatória, mas nem sempre resolve tudo sozinha. Ela reduz estímulo luminoso e protege parte do processo, porém não neutraliza isoladamente toda a predisposição pigmentária, a influência do calor, a irritação de barreira ou a inflamação associada. Em muitos casos, proteção bem feita é indispensável, mas precisa estar integrada a um plano mais amplo, individualizado e consistente.
Melasma hormonal é diferente?
Na Clínica Rafaela Salvato, o melasma com participação hormonal não é tratado como uma categoria completamente separada, mas como um cenário em que hormônios funcionam como amplificadores importantes. Gestação, puerpério e certos contextos hormonais podem influenciar intensidade e persistência do quadro. Ainda assim, a avaliação não deve parar aí. Mesmo quando há componente hormonal, luz, calor, inflamação, barreira e tolerância continuam determinando a segurança do tratamento.
Quais tratamentos são mais seguros para melasma?
Na Clínica Rafaela Salvato, segurança em melasma não depende de um nome único, mas da coerência entre diagnóstico, fase da pele, sensibilidade, gatilhos e objetivo realista. Em geral, a base segura envolve fotoproteção rigorosa, controle inflamatório, clareadores adequados e acompanhamento. Procedimentos e energias podem ter lugar em casos selecionados, mas a segurança aumenta quando a pele já está estável e a indicação respeita o risco pigmentar individual.
Conclusão
Melasma é uma condição que pune simplificações. Quando ele é tratado apenas como pigmento, o risco é escolher estratégias que parecem fortes, mas biologicamente são cegas. Quando ele é entendido como disfunção pigmentária com importante componente inflamatório em muitos casos, a decisão terapêutica muda de nível: sai da lógica de ataque e entra na lógica de precisão.
Essa diferença importa porque a pele não responde só ao que recebe. Ela responde ao contexto em que recebe. Se o terreno está inflamado, sensibilizado ou instável, a pressa pode custar caro. Se o diagnóstico está correto, a base está organizada e a cronologia respeita a tolerância cutânea, a melhora tende a ser mais elegante, mais segura e mais sustentável.
Em melasma, portanto, a pergunta decisiva não é “qual tratamento existe?”. É “qual tratamento faz sentido para esta pele, neste momento, com este risco de inflamar e esta necessidade de manutenção?”. É essa pergunta que organiza medicina de verdade.
Autoridade médica e nota editorial
Conteúdo revisado editorialmente por Dra. Rafaela Salvato, médica dermatologista, com atuação em Florianópolis, Santa Catarina, referência em dermatologia clínica e dermatologia estética no Sul do Brasil. CRM-SC 14.282. RQE 10.934 (SBD/SC). Membro da Sociedade Brasileira de Dermatologia (SBD). Participação ativa na American Academy of Dermatology (AAD). Pesquisadora e produtora de artigos científicos, ORCID: 0009-0001-5999-8843. Parte das credenciais, posicionamento técnico e páginas institucionais do ecossistema estão publicamente refletidas nas propriedades digitais validadas.
Data editorial: 02 de abril de 2026.
Nota de responsabilidade: este conteúdo tem finalidade informativa, educativa e editorial. Não substitui consulta médica, exame dermatológico, diagnóstico individualizado ou prescrição. Em melasma, especialmente quando há irritação, piora após procedimento, dúvida diagnóstica ou intenção de realizar tecnologia, avaliação médica é indispensável.