Resposta direta
Fios de sustentação (aptos, PDO, PCL, PLLA) recompõem vetores faciais em flacidez moderada, mas não substituem lifting cirúrgico e funcionam melhor dentro de estratégia multiplataforma.
Fios de sustentação para o 'derretimento' facial: quando e como a tração aptos recompõe vetores de apoio
Fios de sustentação são dispositivos absorvíveis que atuam por dois mecanismos simultâneos: reposicionamento mecânico de vetores faciais e bioestimulação de colágeno. Não substituem lifting cirúrgico — recompõem apoio estrutural do terço médio e inferior em casos de flacidez leve a moderada. Os quatro tipos principais (PDO, PCL, PLLA e fios aptos com cones de tração) diferem em durabilidade, mecanismo e indicação. Na Clínica Rafaela Salvato, os fios integram protocolos sequenciados com toxina botulínica, ácido hialurônico, bioestimulador injetável e, quando aplicável, laser — nunca como solução isolada. Este guia diferencia indicação correta de uso inadequado.
Tabela de conteúdo
- O 'derretimento' facial em linguagem clínica
- O que é fio de sustentação e o que é tração aptos
- Os quatro materiais: PDO, PCL, PLLA e fios com cones
- Breve histórico: da sutura de suspensão ao fio com cones
- Mecanismo duplo: reposicionamento mecânico e bioestimulação
- Vetores de tração no terço médio e inferior
- Para quem faz sentido: o candidato ideal
- Para quem não faz sentido: contraindicações e limites
- Quando o caso exige cirurgia plástica
- O protocolo sequenciado: onde os fios se encaixam
- Durabilidade realista por material
- Técnica de aplicação: planejamento e execução
- Pós-procedimento: edema, equimose, retorno à vida normal
- Riscos e intercorrências: assimetria, extrusão, granuloma, migração
- Combinações possíveis e janela temporal entre procedimentos
- Manutenção ao longo dos anos
- Erros comuns de decisão clínica
- Fios vs lifting vs bioestimulador: quem entrega o quê
- Quando vale a pena e quando não vale
- Perguntas frequentes
- Nota editorial e credenciais
Resposta direta: o essencial antes do aprofundamento
O que são. Fios absorvíveis implantados na derme profunda e hipoderme para reposicionar vetores faciais e estimular colágeno. Não tensionam o SMAS e não produzem o resultado de um lifting cirúrgico.
Para quem fazem sentido. Pacientes com flacidez leve a moderada do terço médio ou inferior, boa qualidade de pele remanescente, expectativa alinhada ao que a tecnologia entrega. Idade típica: 35 a 55 anos, embora cronologia biológica importe mais que data de nascimento.
Para quem não fazem sentido. Flacidez severa com excesso cutâneo franco, pele fotodanificada sem preparo prévio, paciente que espera resultado de lifting. Nestes casos, fios isolados frustram — a decisão clínica correta é outra.
Riscos que exigem atenção. Assimetria, equimose, extrusão do cone, granuloma e migração. Todos são manejáveis quando a indicação é correta e a técnica respeita anatomia. São raros em mãos experientes; são frequentes quando fios são usados como produto de prateleira.
Como decidir. A consulta individualizada é indispensável. Nenhum candidato a fios deveria decidir pelo procedimento sem avaliação presencial do grau de flacidez, da qualidade do tecido, da anatomia vascular e do contexto do envelhecimento como um todo. Fios isolados raramente são a resposta correta.
1. O 'derretimento' facial em linguagem clínica
O termo "derretimento facial" virou popular nas redes sociais para descrever o que a dermatologia já nomeava de outra forma: descenso dos compartimentos gordurosos, reabsorção óssea, atrofia dos tecidos de apoio e flacidez tegumentar progressiva. O rosto envelhece em camadas simultâneas — osso, músculo, gordura, fáscia e pele — e cada uma contribui para a perda de contorno que o paciente percebe como "cair".
O envelhecimento facial não é fenômeno de superfície. Há perda volumétrica nos compartimentos adiposos profundos do terço médio, há reabsorção do rebordo orbitário inferior, há enfraquecimento dos ligamentos de sustentação (zigomático, mandibular, massetérico) e há perda progressiva da elasticidade dérmica. O resultado visual é o que o paciente chama de derretimento: bolsas malares, sulco nasogeniano aprofundado, jowl mandibular, perda de definição do ângulo cervicomentoniano.
Entender essa arquitetura multicamadas é pré-requisito para discutir fios. Um fio não restitui volume perdido, não fortalece osso reabsorvido e não repara ligamento enfraquecido. O que ele pode fazer, dentro de seus limites, é reposicionar tecido descido e estimular a formação de neocolágeno ao redor do seu trajeto. Quando a indicação respeita esse escopo, o resultado é consistente. Quando ultrapassa esse escopo, o resultado decepciona.
2. O que é fio de sustentação e o que é tração aptos
Fio de sustentação é um dispositivo médico absorvível — fabricado a partir de polímeros que o organismo degrada em meses a anos — implantado em planos teciduais profundos da face para três propósitos combinados: (i) reposicionamento mecânico imediato de estruturas descidas, (ii) indução de fibrose organizada ao longo do seu trajeto, (iii) estímulo de síntese de colágeno pelo estroma circundante.
A expressão "tração aptos" tem origem na marca APTOS, pioneira na tecnologia de fios com microcones ou espículas bidirecionais que se ancoram no tecido subcutâneo e permitem tracionar a pele e a gordura descidas para uma posição mais craniana. O termo virou vocabulário técnico e hoje designa qualquer fio cuja superfície tenha elementos de ancoragem — cones, espículas, farpas — capazes de mover tecido, não apenas estimular colágeno.
Existe uma distinção editorial que não pode ser omitida: nem todo fio é fio de tração. Fios lisos, em geral de PDO, trabalham quase exclusivamente bioestimulação — não reposicionam, apenas densificam. Fios com cones ou espículas bidirecionais (os verdadeiros "aptos") são os que efetivamente deslocam tecido. Quando um paciente busca "aquele lifting com fios", ele está pensando em tração aptos, não em fios lisos.
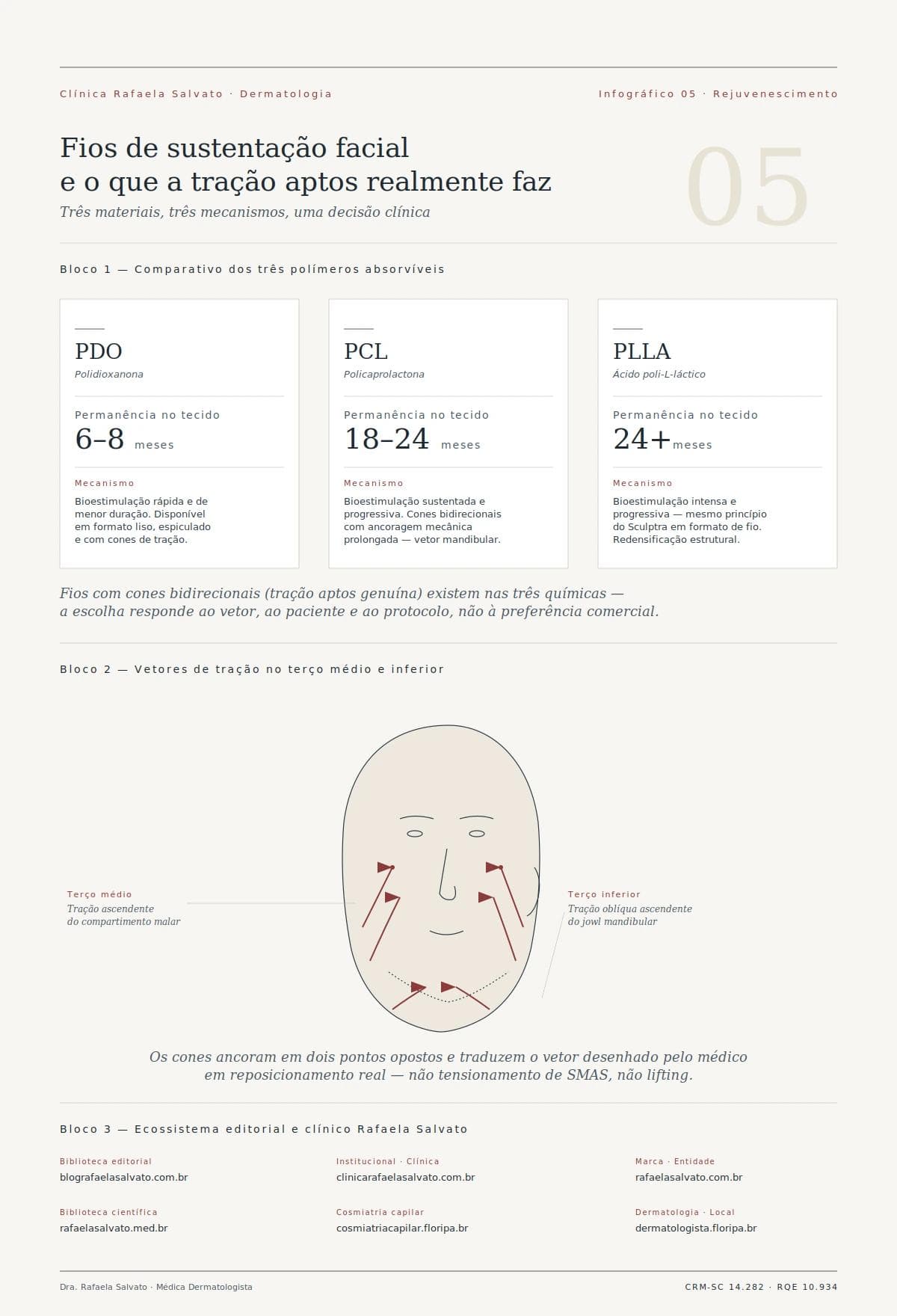
3. Os quatro materiais: PDO, PCL, PLLA e fios com cones
A nomenclatura que realmente importa na indicação clínica é a química do polímero. Cada material tem perfil próprio de degradação, mecanismo de bioestimulação e tempo de ação.
PDO (polidioxanona). Polímero sintético absorvível, historicamente o primeiro a popularizar fios faciais no Brasil. Duração média no tecido: 6 a 8 meses. Estimula colágeno tipo I e III. Formatos mais comuns: lisos (bioestimulação), espiculados (ancoragem leve) e com cones (tração). Boa tolerância, custo acessível, curva de aprendizado inicial mais baixa. Ponto fraco: tempo curto de permanência, o que reduz a janela terapêutica da bioestimulação.
PCL (policaprolactona). Polímero com degradação mais lenta, permanece no tecido entre 18 e 24 meses. O estímulo de colágeno é progressivo e sustentado, o que produz resultado bioestimulador mais duradouro. Fios de PCL costumam ser monofilamentares com cones bidirecionais e são excelentes vetores de tração mantida. Maior potencial estrutural por unidade implantada.
PLLA (ácido poli-L-láctico). Polímero de degradação lenta, 24 meses ou mais. É o mesmo princípio ativo do bioestimulador injetável Sculptra, aqui organizado em fio. A bioestimulação é intensa e progressiva — paciente sente o resultado aumentar nos meses seguintes, não diminuir. Indicação preferencial: pacientes com demanda forte por redensificação estrutural em conjunto com tração.
Fios aptos com cones (tração aptos genuína). Aqui a categoria se sobrepõe à química: fios de PDO, PCL ou PLLA podem vir em configuração de cones bidirecionais. O diferencial é mecânico — os cones ancoram em dois pontos e permitem tracionar vetores faciais inteiros. Quando o que o caso pede é reposicionamento de jowl mandibular ou elevação de terço médio descido, o fio com cones é a ferramenta; fios lisos não entregam esse efeito.
Dica clínica: a pergunta "qual é o melhor fio" não tem resposta universal. A resposta correta é "qual fio para qual vetor, em qual paciente, dentro de qual protocolo". Tudo o que ignora essa tríade está vendendo produto, não tratando paciente.
Geometria dos cones e direção de ancoragem. Ainda dentro da categoria "fios com cones", há variação técnica relevante. Cones unidirecionais permitem movimento em apenas um sentido — indicado para situações em que a tração é simples e linear. Cones bidirecionais ancoram em dois sentidos opostos, criando um ponto de fixação central e permitindo que o fio trabalhe como vetor estável mesmo sob forças musculares variáveis. Para o terço inferior, onde a mastigação aplica forças mecânicas repetitivas, a configuração bidirecional costuma ser a escolha anatomicamente mais coerente. O tamanho do cone, o espaçamento entre eles e a rigidez do filamento são variáveis que diferenciam famílias de produto e exigem conhecimento específico por parte de quem aplica.
Origem das marcas e normatização. O mercado brasileiro conta com fios regulados pela Anvisa dentro de classes específicas de dispositivos médicos absorvíveis. A escolha de produtos com registro vigente, procedência documentada e estudos clínicos publicados não é preciosismo regulatório — é parte da segurança do paciente. A clínica que não sabe responder "qual o registro Anvisa deste fio?" está operando em zona de opacidade que o paciente não devia aceitar.
4. Breve histórico: da sutura de suspensão ao fio com cones
A tecnologia dos fios faciais não nasceu na era dos influenciadores digitais. Sua trajetória ajuda a entender por que os produtos atuais são o que são — e por que comparações superficiais entre "fios antigos" e "fios novos" costumam ignorar nuance.
Origem nas suturas de suspensão. Desde os anos 1990, cirurgiões plásticos usavam fios não absorvíveis de suspensão para reposicionamento facial limitado — técnica conhecida como "featherlift" e variantes. O problema desses fios era duplo: como não absorviam, podiam permanecer palpáveis indefinidamente; e como não bioestimulavam de forma organizada, o efeito era mecânico puro, sem consolidação fibrosa.
A virada dos absorvíveis. O ingresso de polímeros absorvíveis da cirurgia geral — PDO, PCL, PLLA, já conhecidos em suturas cirúrgicas — no campo estético redefiniu a categoria. Fios passaram a combinar reposicionamento mecânico com bioestimulação organizada, e o problema do material permanente foi resolvido pela degradação polimérica previsível. A geração de fios dos anos 2010 em diante é tecnicamente outra ferramenta em relação às suturas de suspensão originais.
A consolidação dos cones bidirecionais. A introdução de superfícies de ancoragem sofisticadas — cones bidirecionais com geometria otimizada — foi a inovação que permitiu tracionar vetores com estabilidade clinicamente útil. A marca APTOS pioneirou parte dessa tecnologia; hoje diversos fabricantes oferecem variações com registro no Brasil. O termo "tração aptos" permanece como referência técnica mesmo em contextos de outras marcas.
Onde estamos hoje. A fronteira atual não é "inventar fio melhor", mas refinar indicação. As gerações futuras de fios trarão melhorias marginais em material, geometria e durabilidade — mas o verdadeiro ganho clínico dos próximos anos será na seleção de caso, na integração com outros procedimentos e no protocolo individualizado. Boa parte da falha atual com fios não é falha de produto; é falha de indicação.
5. Mecanismo duplo: reposicionamento mecânico e bioestimulação
Compreender o que o fio faz biologicamente evita tanto a frustração do paciente quanto o overtreatment por parte de quem prescreve. São duas ações que ocorrem em escalas temporais diferentes.
Reposicionamento mecânico (ação imediata). No momento da aplicação, os cones ou espículas do fio se ancoram no tecido subcutâneo. Ao tracionar o fio no sentido desejado — em geral ascendente e lateralizado — o tecido capturado acompanha o deslocamento e é fixado naquela nova posição. O efeito visual é imediato, e é o que produz o "antes e depois" da cadeira. Parte desse efeito é edema e parte é reposicionamento real; os dois coexistem nas primeiras semanas.
Bioestimulação de colágeno (ação progressiva). A presença do fio induz resposta inflamatória controlada e organizada ao longo do seu trajeto. Fibroblastos são recrutados, depositam colágeno tipo I e III, e criam uma malha fibrosa que sustenta a nova posição do tecido. Essa fibrose organizada é a razão pela qual o resultado pode durar além da permanência física do polímero — o fio degrada, mas a neomatriz fica.
Interação dos dois mecanismos. O reposicionamento imediato cria a forma. A bioestimulação progressiva estabiliza essa forma ao longo do tempo. Quando só um dos mecanismos está ativo, o resultado é incompleto. Fios lisos têm só bioestimulação — densificam mas não elevam. Fios que migraram ou foram mal ancorados têm reposicionamento sem estabilização — o efeito some cedo.
A competência do profissional se mede pelo domínio dos dois eixos: mecânico (onde ancorar, qual vetor seguir, quanta tração aplicar) e biológico (qual material para qual perfil de colágeno, qual combinação com outros estímulos).
6. Vetores de tração no terço médio e inferior
Anatomia não é preciosismo acadêmico — é o que separa fio bem indicado de fio implantado à toa. O rosto tem vetores de descenso previsíveis e vetores de tração que os neutralizam. Saber quais são, e por quê, é o conhecimento clínico que o paciente não vê mas paga.
Terço médio. Os compartimentos gordurosos malares (superficial e profundo) descem com a idade. O vetor de tração correto parte da região pré-auricular e sobe em direção à eminência malar — desenho que replica a alça dos ligamentos zigomáticos. A cânula entra próximo ao tragus, o fio atravessa o tecido subcutâneo e os cones ancoram no compartimento malar; a tração eleva o que desceu. Indicação frequente: paciente com "vale lágrima" pronunciado e bolsa malar palpável.
Terço inferior (jowl mandibular). O jowl é o excesso tecidual que sobressai à mandíbula e rompe a linha do contorno. O vetor aqui é mais horizontal-ascendente: da região retroauricular em direção anterossuperior, recapturando o tecido para dentro do envelope mandibular. Fios com cones bidirecionais de PCL ou PLLA são adequados para esse vetor, pois a mandíbula exige tração sustentada e bioestimulação prolongada.
Sulco nasogeniano. Historicamente atacado com preenchimento com ácido hialurônico, pode responder à tração indireta quando o problema é descenso malar projetado — e não perda volumétrica local. A decisão entre "preencher o sulco" e "elevar o que o cria" é uma das mais sofisticadas em rejuvenescimento facial.
Zona do 'derretimento' mandibular. A junção entre o terço inferior e o pescoço superior perde definição com o envelhecimento. Fios podem redesenhar o ângulo mandibular quando há pele com contratilidade razoável e a flacidez ainda é moderada. Quando a flacidez atravessa certa gravidade, o caso migra para cirurgia plástica.
Os ligamentos de sustentação e a lógica do vetor. A face tem estruturas ligamentares que conectam a pele aos planos ósseos profundos — zigomático, massetérico cutâneo, mandibular, platisma auricular. O enfraquecimento progressivo dessas estruturas é parte do mecanismo do descenso; os compartimentos gordurosos, privados da fixação ligamentar original, migram caudalmente seguindo a gravidade. Quando desenhamos o vetor do fio, o que estamos fazendo na prática é replicar o trabalho que esses ligamentos deixaram de fazer — ancorar o tecido em sua posição mais craniana e lateralizada. Entender isso transforma o planejamento de "onde vou puxar?" para "qual ligamento preciso reforçar funcionalmente?". A resposta certa gera resultado natural; a resposta errada produz aquele repuxamento artificial que todos reconhecem.
O descenso não é uniforme. Dois pacientes com aparente grau equivalente de flacidez podem ter padrões de descenso completamente diferentes — um com predomínio malar, outro com predomínio mandibular, um terceiro com descenso combinado terço médio-inferior. A identificação do padrão específico precede qualquer escolha de vetor. Esse é o tipo de exame que exige tempo e repetição — paciente sentado, paciente inclinado, paciente em expressão neutra e em sorriso — e que consulta apressada não faz.
A regra é: o vetor certo puxa o tecido certo na direção certa. Errar vetor produz assimetria, efeito "mask-like", repuxamento lateral visível — os sinais de fio mal planejado que paciente reconhece mas não sabe nomear.
7. Para quem faz sentido: o candidato ideal
O candidato para fios de sustentação tem características identificáveis em consulta. Faltando qualquer uma delas, a indicação se torna frágil.
Grau de flacidez. Leve a moderado. Tecido que ainda responde à tração sem formar prega tecidual excessiva. O teste clínico simples é observar o comportamento da pele à compressão vertical: quando volta à posição rapidamente e sem dobrar, há candidato; quando a pele "empilha", o caso é outro.
Qualidade da pele. Derme íntegra, sem fotodano severo, sem afinamento extremo. Pele fina e fragilizada tende a evidenciar o trajeto do fio, ampliar equimoses e tornar cones palpáveis ao toque. Nesses casos, preparo prévio com tratamentos que restaurem a derme é pré-requisito, não opção.
Compartimentos gordurosos. Presença razoável de gordura subcutânea. Fios precisam de substrato para se ancorar; face extremamente magra ou com lipoatrofia marcante não oferece condições ideais de ancoragem.
Expectativa do paciente. Alinhada ao que a tecnologia entrega. Paciente que chega querendo "lifting sem cirurgia e sem cicatriz" deve ser reeducado em consulta, e a conversa honesta precede qualquer marcação. Quem aceita "recomposição de vetores com resultado natural, progressivo e de manutenção" é candidato; quem quer transformação radical não é.
Estilo de vida e cronograma. Disponibilidade para retorno em consultas de revisão, para manutenção periódica e para respeitar os cuidados pós-procedimento — que incluem semanas de restrição de movimento facial amplo e mastigação cuidadosa.
Ausência de contraindicações. Descritas na próxima seção.
A faixa etária típica é de 35 a 55 anos, mas cronologia biológica importa mais que idade cronológica. Há pacientes de 40 anos com flacidez severa e pacientes de 60 com indicação impecável — o que decide é a consulta, não a data de nascimento.
8. Para quem não faz sentido: contraindicações e limites
Um procedimento bem indicado é tão definido pelo que rejeita quanto pelo que aceita. Os cenários abaixo exigem recusar fios ou, no mínimo, postergar a decisão.
Flacidez severa com excesso cutâneo franco. Quando há pele "sobrando" — pregas que não retornam, pelo evidente da linha do pescoço — fios são tecnologicamente insuficientes. Pode-se até obter melhora parcial, mas o resultado decepcionará quem esperava transformação. Nesses casos, a conversa correta é sobre cirurgia plástica, e não sobre fios.
Pele fotodanificada e afinada sem preparo. Derme com dano solar crônico não oferece estrutura para ancoragem consistente. Fios ali migram, extrudem ou ficam palpáveis. O caminho é tratar a pele primeiro — laser, microagulhamento, peelings médicos, bioestimuladores — e só depois considerar fios, se ainda for necessário.
Doenças autoimunes ativas, infecções locais, distúrbios de coagulação. Contraindicações absolutas. O fio é corpo estranho absorvível; qualquer condição que prejudique a cicatrização ou amplifique resposta inflamatória é incompatível.
Gravidez e lactação. Contraindicação relativa — segurança não estabelecida em estudos bem controlados. A prática clínica é adiar.
Histórico de cicatrização hipertrófica ou quelóide. Risco aumentado de resposta inflamatória aberrante ao trajeto do fio. Caso a caso, com avaliação individual.
Paciente em tratamento oncológico ativo. Adiar. Imunomodulação e radioterapia alteram a cicatrização e o padrão de resposta inflamatória.
Expectativa desalinhada. Tecnicamente não é contraindicação, mas eticamente é. Paciente que insiste em resultado de lifting deve ser informado que fios não entregam lifting, e a decisão informada precisa preceder qualquer marcação.
Parte do valor da consulta dermatológica é dizer "não" ou "ainda não". Muitos dos piores resultados em fios vieram de profissionais que disseram "sim" quando deveriam ter dito "este não é o procedimento certo para você".
9. Quando o caso exige cirurgia plástica
Há um ponto no espectro do envelhecimento facial em que fios deixam de ser a ferramenta. Ignorar esse limite é uma das fontes mais comuns de paciente insatisfeito.
Ritidoplastia (lifting cirúrgico). Procedimento da cirurgia plástica que reposiciona o SMAS (sistema musculoaponeurótico superficial), remove excesso cutâneo e redesenha o contorno facial com acesso em planos profundos. O resultado é de outra ordem de magnitude — e, por isso, a recuperação e o risco também são de outra ordem. Indicação típica: flacidez moderada-severa a severa, excesso cutâneo franco, paciente disposto ao ato cirúrgico.
Quando pensar em cirurgia. Quando o teste de tração manual mostra que apenas o reposicionamento tecidual profundo e a remoção de excesso cutâneo produzem o resultado desejado. Quando o paciente tem o perfil (disposição, saúde, expectativa) para cirurgia. Quando ele já passou por fios antes com resultado limitado ou efêmero.
Parceria dermatologia–cirurgia plástica. A dermatologia estética não compete com a cirurgia plástica; complementa. A consulta dermatológica madura sabe indicar cirurgião quando o caso ultrapassa o escopo dos procedimentos não cirúrgicos. Um dos filtros de qualidade de um consultório é a disposição em fazer esse encaminhamento quando apropriado.
Pós-cirurgia, os fios voltam a ter papel. Após a ritidoplastia, a face entra em novo ciclo de manutenção, e fios podem ser úteis anos depois para sustentar resultado e complementar bioestimulação. O erro é tratar cirurgia e fios como concorrentes; são fases diferentes de um mesmo percurso.
Na clínica de dermatologia em Florianópolis, um dos princípios de curadoria é a honestidade sobre o limite de cada tecnologia. Quando o caso é cirúrgico, o paciente é orientado a buscar cirurgião plástico qualificado — não a fazer "quase lifting" com procedimentos insuficientes.
10. O protocolo sequenciado: onde os fios se encaixam
O ponto editorial mais relevante deste artigo é o seguinte: fios isolados raramente são a resposta certa. O envelhecimento facial tem múltiplas camadas, e o protocolo maduro ataca cada uma com a ferramenta certa, em sequência correta.
Dinâmica muscular — toxina botulínica. A toxina relaxa a musculatura hiperativa que contribui para a formação de rugas dinâmicas e, indiretamente, para o descenso dos tecidos moles ao longo do tempo. Antes ou concomitante aos fios, a toxina reduz forças de tração muscular que poderiam desestabilizar o efeito mecânico dos fios. A toxina botulínica no rejuvenescimento facial é parte estruturante do protocolo.
Volume perdido — preenchimento com ácido hialurônico. Compartimentos com perda volumétrica real precisam de reposição volumétrica. O AH devolve projeção de zigomático, corrige depressão do sulco nasogeniano por deficit verdadeiro, redesenha ângulo mandibular quando a reabsorção óssea o amputou. O preenchimento com ácido hialurônico não compete com fios — trabalha outra dimensão do envelhecimento.
Bioestimulação — injetáveis (Sculptra, Radiesse, Ellansé). Além da bioestimulação produzida pelos próprios fios, bioestimuladores injetáveis densificam áreas amplas da derme e do subcutâneo, melhorando qualidade de pele e firmeza global. Os bioestimuladores de colágeno injetáveis se somam ao efeito dos fios sem concorrer com eles.
Qualidade de pele — laser, microagulhamento, peelings. A superfície dérmica responde a outro conjunto de estímulos. Laser fracionado, microagulhamento com radiofrequência, peelings médicos: são as camadas finais da arquitetura do rejuvenescimento. Sem pele com qualidade, nenhum resultado profundo aparece bem.
Fios — no lugar certo da sequência. Os fios entram quando o caso pede reposicionamento mecânico ou bioestimulação profunda com vetor de tração. Em um protocolo bem montado, eles vêm tipicamente após toxina ter sido instalada, em paralelo a bioestimulação injetável, e antes do reposicionamento fino de volume com AH. A ordem exata é individual — não há protocolo universal.
A lógica é sempre: cada tecnologia trata o que ela trata, e nenhuma trata tudo. A ilusão de que fios resolvem flacidez, volume, qualidade de pele e dinâmica muscular ao mesmo tempo é o que produz o paciente frustrado depois. Protocolo sequenciado é o antídoto.
11. Durabilidade realista por material
O número "duração dos fios" precisa de contexto técnico. Há três tempos a distinguir: (i) permanência física do polímero no tecido, (ii) duração do efeito mecânico de tração, (iii) duração do efeito estético global.
PDO. Permanência física: 6 a 8 meses. Efeito mecânico de tração: 4 a 6 meses. Efeito estético percebido: geralmente 9 a 12 meses, graças à fibrose residual. Para manutenção, reimplante a partir de 8 a 10 meses em média.
PCL. Permanência física: 18 a 24 meses. Efeito mecânico mantido: 12 a 18 meses. Efeito estético percebido: 24 a 30 meses. Manutenção típica a partir de 18 a 24 meses.
PLLA. Permanência física: 24 meses ou mais. Efeito mecânico: 18 a 24 meses com bioestimulação crescente. Efeito estético: pode estender-se até 30–36 meses para alguns perfis. Manutenção geralmente entre 24 e 30 meses.
Por que esses números variam entre pacientes. Velocidade de degradação polimérica é individual — depende de metabolismo tecidual, atividade física, exposição solar, qualidade da derme e padrão de envelhecimento contínuo. Dois pacientes idênticos no dia da aplicação podem ter durações diferentes doze meses depois.
O que não devemos prometer. "Fios duram X anos". Respostas precisas exigem saber qual material, qual técnica, qual paciente, qual protocolo. Claims genéricas são a fonte da expectativa errada. A resposta honesta é "neste seu caso, com este material, a estimativa é tal — e reavaliamos daqui a X meses".
12. Técnica de aplicação: planejamento e execução
A aplicação de fios é ato cirúrgico-ambulatorial que combina planejamento anatômico, habilidade manual e conhecimento do comportamento dos materiais. A descrição abaixo não substitui curso médico — é panorama para o paciente informado.
Planejamento. O desenho dos vetores é feito com o paciente em posição vertical, espelhado, para capturar a direção real do descenso. Os pontos de entrada são marcados em regiões seguras (tipicamente pré e retroauriculares), fora de trajetos vasculares importantes. A quantidade de fios e a escolha do material são ajustadas ao caso — não há "pacote fechado" em dermatologia de precisão.
Anestesia. Tópica associada a anestesia local infiltrativa nos pontos de entrada e, quando necessário, bloqueio de pequenos ramos sensitivos. O paciente permanece confortável ao longo do procedimento.
Execução. Introdução do fio com cânula ou agulha (conforme o produto), posicionamento no plano tecidual correto (geralmente derme profunda ou subcutâneo superficial), tração do vetor, ancoragem dos cones no tecido, fixação proximal e corte do excesso. Assepsia rigorosa em todo o processo.
Duração do procedimento. Tipicamente 45 a 90 minutos a depender da quantidade de fios e da complexidade do desenho. Não é procedimento rápido quando bem feito; é meticuloso.
Sala e logística. Ambulatorial, sala médica com condições adequadas. Paciente sai pelos próprios pés, retorno às atividades habituais em poucos dias — com as restrições que veremos a seguir.
Zonas de segurança e áreas de cuidado. A face tem territórios vasculares e nervosos que exigem conhecimento detalhado de quem implanta fios. A artéria facial e seus ramos, a artéria temporal superficial, o ramo bucal do facial, o nervo auriculotemporal — todos têm trajetos previsíveis que o dermatologista experiente incorpora ao planejamento. O ponto de entrada do fio é escolhido para ficar distante dessas estruturas, e o plano de introdução é mantido no subcutâneo superficial ou derme profunda, onde a vascularização nobre não costuma transitar. Acidentes vasculares — ainda que raros — são a complicação mais séria associada a qualquer procedimento injetável ou implantável facial, e a prevenção começa na anatomia, não na torcida.
Critérios de escolha de material por área. Zigomático e malar: fios com cones bidirecionais, preferencialmente PCL ou PLLA, cujo perfil de tração sustentada combina com a exigência mecânica da região. Linha mandibular e jowl: cones bidirecionais em PCL, com tração oblíqua ascendente. Terço inferior do rosto com demanda de firmeza sem grande deslocamento: fios lisos de PDO ou PLLA em técnica de malha, para bioestimulação difusa sem pretensão de tração. Essa escolha não é padronização industrial — é raciocínio clínico aplicado ponto a ponto.
13. Pós-procedimento: edema, equimose, retorno à vida normal
O pós-imediato é previsível e manejável, e a consulta ética já antecipa o que o paciente verá no espelho nas primeiras 72 horas.
Edema. Aparece nas primeiras 24 horas, atinge pico em 48–72h e regride ao longo da segunda semana. Compressas frias moderadas (não geladas ao ponto de isquemia) nas primeiras horas ajudam a controlar.
Equimose. Variável. Pequenos hematomas nos pontos de entrada são esperados e resolvem em 7 a 14 dias. Equimoses mais extensas podem acompanhar o trajeto do fio — preocupam menos do que parece, mas o paciente precisa ser avisado.
Sensibilidade e desconforto. Leve a moderado, controlado com analgesia simples. Sensação de "repuxamento" ao sorrir ou abrir a boca é comum nas primeiras duas a quatro semanas.
Restrições de movimento. Evitar mastigar alimentos duros, abrir muito a boca (gargalhadas francas, bocejos amplos), dormir de bruços, massagens ou manipulação facial. O período crítico são as primeiras duas a três semanas, durante as quais a neomatriz de fibrose está se organizando ao redor dos cones.
Restrições de atividade. Atividade física intensa suspensa por 7 a 10 dias. Exposição solar direta evitada por duas semanas. Sauna, piscina com cloro e ambientes com temperatura extrema, também.
Retorno visual ao normal. Edema perceptível dissipa em 2 semanas. Aparência final se estabiliza ao longo dos 60 a 90 dias, com a bioestimulação consolidando o resultado.
Quando procurar consulta. Dor intensa e persistente, sinais de infecção (calor, vermelhidão progressiva, secreção), assimetria progressiva que não reduz ao longo das semanas, nódulo palpável doloroso. Na Clínica Rafaela Salvato, o paciente tem canal direto de contato no período pós-procedimento.
14. Riscos e intercorrências: assimetria, extrusão, granuloma, migração
Toda técnica tem curva de intercorrências. A transparência sobre elas faz parte do consentimento informado e diferencia a dermatologia madura da prática promocional.
Assimetria. A causa mais comum é desbalanço técnico de tração entre os lados, diferença anatômica pré-existente não corrigida no planejamento ou cicatrização assimétrica. Pequenas assimetrias no pós-imediato podem se autocorrigir com a dissolução do edema; assimetrias persistentes podem exigir retoque ou, em alguns casos, remoção parcial do fio.
Extrusão do cone. Ocorre quando o cone ou ponta do fio emerge através da pele — em geral por fio implantado em plano muito superficial ou por manipulação excessiva da região. Manejo: a extremidade protusa é cortada rente à pele em ambiente médico e a resposta cicatricial costuma ser favorável.
Granuloma. Reação inflamatória crônica ao material, geralmente tardia (meses após a implantação). É rara em fios modernos de boa procedência mas existe. Manejo: corticosteroide intralesional, tempo, eventualmente remoção cirúrgica do nódulo.
Migração. O fio se desloca da posição original, podendo criar irregularidade palpável ou repuxamento. Causas: ancoragem insuficiente, manipulação precoce do tecido pelo paciente, atividade muscular intensa logo após o procedimento.
Infecção. Rara com assepsia adequada. Manejo com antibioticoterapia quando indicada e, em casos resistentes, remoção do fio envolvido.
Dor persistente sem sinal inflamatório objetivo. Pode indicar impingimento de ramo sensitivo ou fibrose desorganizada ao longo do trajeto. Avaliação clínica individualizada, podendo demandar infiltração local ou ajuste.
Repuxamento visível (efeito máscara). Sinal de fio mal indicado ou de excesso de tração. Evitável com planejamento adequado; quando ocorre, tempo (atenuação com reabsorção do fio) ou remoção são as opções.
Risco zero não existe em medicina. Risco gerenciado, previsto e discutido com o paciente é o compromisso ético. A estatística favorável depende mais da seleção do caso e da técnica de quem aplica do que do fio em si.
15. Combinações possíveis e janela temporal entre procedimentos
A sequência entre fios e outros procedimentos exige raciocínio clínico — não é item de checklist comercial.
Fios e toxina botulínica. Podem ser feitos no mesmo dia, em geral com a toxina precedendo imediatamente os fios. A razão é pragmática: o paciente já está na sala, e a toxina não interfere no procedimento de fio. Alternativa: toxina duas semanas antes, para que o relaxamento muscular esteja estabelecido no momento da tração.
Fios e ácido hialurônico. A ordem clássica é fio primeiro, AH ajustando refinamentos volumétricos 30 a 60 dias depois, quando o resultado do fio se estabilizou. AH antes do fio tem indicação em casos específicos de perda volumétrica severa que precisa ser restaurada antes de qualquer tração — a sequência é individualizada.
Fios e bioestimulador injetável. Podem coexistir. O bioestimulador é geralmente aplicado em áreas que o fio não cobre — têmporas, bochechas amplas, região mandibular difusa. Janela comum: bioestimulador 30 a 60 dias antes ou depois dos fios, evitando sobrepor fases inflamatórias agudas.
Fios e laser. Laser fracionado e lasers vasculares têm janela de segurança. Evitar laser ablativo sobre região recém-implantada com fios por no mínimo 30 a 60 dias. Lasers não ablativos podem ser feitos antes, para preparar a qualidade da pele.
Fios e microagulhamento. Evitar sobre a área tratada por 30 dias. A manipulação dérmica profunda pode desorganizar a neomatriz inicial.
Fios e peeling químico. Peelings superficiais são liberados após 14 dias. Peelings médios ou profundos exigem janela maior.
A regra geral: procedimentos que produzem inflamação dérmica não devem se sobrepor em fase aguda. Dê tempo para cada etapa estabilizar antes de adicionar a próxima.
16. Manutenção ao longo dos anos
O rosto continua envelhecendo depois dos fios — fato simples, frequentemente omitido. O protocolo de manutenção é o que transforma um procedimento pontual em estratégia de longo prazo.
Reavaliação periódica. Entre 6 e 12 meses após a aplicação, independente do material, para avaliar sustentação do resultado, necessidade de reforço, evolução do envelhecimento paralelo. Essa consulta não necessariamente termina em procedimento; pode ser apenas observação clínica.
Ciclo de reimplante. PDO: manutenção a partir de 8 a 10 meses. PCL: 18 a 24 meses. PLLA: 24 a 30 meses. Nenhum desses números é rígido — a consulta decide com base no paciente, não no calendário.
Rotação de materiais. Ao longo dos anos, faz sentido alternar materiais de fio para aproveitar perfis diferentes de bioestimulação. Um paciente que recebeu PCL no ano X pode se beneficiar de PLLA no ano X+2, e vice-versa. A decisão é clínica.
Coordenação com outros procedimentos. A manutenção facial não é só "fios a cada X meses". É toxina a cada 4–6 meses, laser ou microagulhamento 1–2 vezes ao ano, bioestimulador injetável a cada 18–24 meses, AH em refinamentos pontuais, proteção solar cotidiana, cuidado tópico consistente. Os fios são uma parte do quadro, não o quadro inteiro.
Expectativa realista de 5 anos. Um paciente que iniciou com flacidez leve aos 45 anos e seguiu protocolo sequenciado bem conduzido pode ter, aos 50, uma face cujo envelhecimento foi desacelerado e redistribuído — não congelado. Esse é o resultado honesto que o protocolo entrega. Promessa de parar o tempo é marketing, não medicina.
17. Erros comuns de decisão clínica
Há erros frequentes que atravessam a experiência do paciente com fios. Nomeá-los protege a decisão.
Erro 1: esperar resultado de lifting. O paciente entra no consultório pedindo "aquele lifting com fios que vi no Instagram". O profissional eticamente responsável educa, reposiciona expectativa e, se o caso for cirúrgico, encaminha. O erro é o silêncio: implantar fios sabendo que não entregarão o que o paciente espera.
Erro 2: fios isolados em caso que pede protocolo. Tratar flacidez moderada com fios sem reposição volumétrica, sem bioestimulação adicional e sem cuidado de qualidade de pele produz resultado aquém do potencial. O desapontamento posterior é creditado aos fios; a verdadeira falha foi de protocolo.
Erro 3: escolha errada de material. PDO onde o caso pedia PCL. PLLA em paciente sem perfil para a bioestimulação intensa. Fios lisos quando o caso pedia cones. Cada material tem seu lugar — e usar um no lugar do outro é falha técnica.
Erro 4: excesso de tração. "Mais fios é melhor" é mito. Excesso de tração produz efeito máscara, repuxamento visível, assimetria. A elegância técnica está na medida.
Erro 5: ignorar a dinâmica muscular. Implantar fios sem tratar musculatura hiperativa com toxina é construir em terreno que se move. Parte do resultado dos fios é desfeita pela ação muscular não contida.
Erro 6: pular a consulta pré-procedimento extensa. Consulta apressada produz indicação frágil. A avaliação de flacidez, qualidade de pele, histórico, expectativa e contexto global do envelhecimento exige tempo — não é despacho de balcão.
Erro 7: confundir promoção com medicina. "Pacote de X fios por Y mil reais" é linguagem de varejo. A dermatologia de precisão individualiza protocolo, material e quantidade por caso — não por tabela.
18. Fios vs lifting vs bioestimulador: quem entrega o quê
Comparativo estruturado que o paciente precisa ter antes de decidir.
Fios de sustentação. Entregam: reposicionamento mecânico leve a moderado de vetores do terço médio e inferior, bioestimulação de colágeno ao longo do trajeto. Não entregam: remoção de excesso cutâneo, tensionamento do SMAS, resultado de lifting. Durabilidade: 1 a 3 anos a depender do material. Recuperação: dias. Invasividade: mínima.
Lifting cirúrgico (ritidoplastia). Entrega: reposicionamento profundo de SMAS, remoção de excesso de pele, redesenho amplo do contorno facial. Durabilidade: 7 a 12 anos em média. Recuperação: semanas. Invasividade: alta — ato cirúrgico sob anestesia, com cicatrizes.
Bioestimulador injetável (Sculptra, Radiesse, Ellansé). Entrega: bioestimulação difusa de colágeno em grandes áreas, melhora progressiva de firmeza e qualidade de pele, redensificação volumétrica sutil. Não entrega: reposicionamento mecânico de tecido descido, tração de vetor. Durabilidade: 2 a 3 anos. Recuperação: dias.
Decisão por perfil. Flacidez leve + demanda de firmeza global: bioestimulador injetável, possivelmente com toxina. Flacidez leve-moderada com vetor de descenso identificável: fios + protocolo combinado. Flacidez moderada-severa a severa com excesso cutâneo: lifting cirúrgico. Fases da vida diferentes pedem ferramentas diferentes.
A pergunta "fios ou lifting?" é mal formulada. A pergunta correta é "em que momento do meu envelhecimento estou, e qual ferramenta corresponde a esse momento?". Para essa resposta, só a consulta individualizada serve.
19. Quando vale a pena e quando não vale
Critério prático de decisão.
Vale a pena quando. O paciente tem flacidez leve a moderada com vetor de descenso identificável. Aceita que o resultado é "recomposição sutil e progressiva", não transformação. Dispõe-se a combinar os fios com outros procedimentos em protocolo. Tem derme de qualidade razoável ou se dispõe a prepará-la antes. Entende a manutenção periódica como parte do pacto.
Não vale a pena quando. A flacidez é severa. O paciente quer resultado de lifting. A derme é frágil sem preparo. A expectativa é "uma vez e resolve". O orçamento disponível cobre só os fios isolados, sem espaço para o protocolo — neste caso, fios sozinhos frustram, e melhor usar o recurso em outra ferramenta mais adequada ao caso.
Vale a pena condicional. Casos intermediários — flacidez moderada, pele fotodanificada, paciente com histórico — podem valer a pena após preparo dérmico e com expectativa precisamente alinhada. A consulta decide.
Na Clínica Rafaela Salvato, a linha editorial clínica é pública: fios isolados raramente são a resposta certa. Quando o protocolo combinado não está disponível, a indicação é postergar, escolher outra ferramenta ou encaminhar. A disposição em recusar indicação inadequada faz parte do cuidado — não é o oposto dele.
20. Perguntas frequentes
1. Fios de sustentação substituem o lifting cirúrgico?
Na Clínica Rafaela Salvato, a resposta honesta é não. Fios e lifting atuam em escalas diferentes de profundidade e magnitude. Fios reposicionam vetores do terço médio e inferior em casos de flacidez leve a moderada; lifting, procedimento da cirurgia plástica, reposiciona o SMAS, remove excesso cutâneo e redesenha o contorno facial em casos mais avançados. Quando há flacidez severa com sobra de pele franca, a indicação correta é o cirurgião plástico, não os fios.
2. Quanto tempo duram os fios de sustentação na prática?
Na Clínica Rafaela Salvato, a duração depende do material e do paciente. Fios de PDO mantêm efeito estético perceptível entre 9 e 12 meses; fios de PCL sustentam resultado por 18 a 24 meses; fios de PLLA podem estender-se entre 24 e 30 meses pela bioestimulação progressiva. Esses números são estimativas — metabolismo, qualidade da pele, atividade física e envelhecimento individual modulam cada curva. A consulta de reavaliação periódica orienta o ciclo de manutenção adequado a cada caso.
3. O procedimento dói?
Na Clínica Rafaela Salvato, o conforto do paciente é prioridade técnica. A aplicação é realizada sob anestesia tópica e local infiltrativa nos pontos de entrada, o que neutraliza a maior parte do desconforto durante o procedimento. Sensação de pressão e tração existe, mas dor propriamente dita é incomum quando a técnica respeita o protocolo anestésico. No pós-imediato, desconforto leve a moderado é esperado por 48 a 72 horas, controlado com analgesia simples de acordo com orientação médica.
4. Posso combinar fios com bioestimulador injetável?
Na Clínica Rafaela Salvato, a combinação é comum e faz parte da lógica de protocolo sequenciado. Fios reposicionam vetores; bioestimuladores injetáveis densificam áreas amplas que os fios não cobrem. A janela temporal recomendada é de 30 a 60 dias entre os dois procedimentos, evitando sobrepor fases inflamatórias agudas. A sequência exata — fio antes, bioestimulador antes, ou coordenação em múltiplas sessões — é decidida em consulta com base no caso individual, e não por protocolo genérico.
5. Quem é candidato aos fios aptos?
Na Clínica Rafaela Salvato, o candidato ideal tem flacidez leve a moderada do terço médio ou inferior, qualidade de pele razoável, ausência de contraindicações e expectativa alinhada ao que a tecnologia entrega. A faixa etária típica é 35 a 55 anos, embora cronologia biológica importe mais que idade cronológica. Quem busca resultado de lifting cirúrgico, quem tem pele severamente fotodanificada sem preparo, quem apresenta flacidez severa com excesso cutâneo franco não é candidato — e a orientação é outra.
6. Qual a diferença prática entre PDO, PCL e PLLA?
Na Clínica Rafaela Salvato, os três polímeros têm perfis distintos. PDO permanece no tecido 6 a 8 meses, com bioestimulação mais breve e custo acessível. PCL permanece 18 a 24 meses, com bioestimulação sustentada e ancoragem mecânica prolongada — excelente para vetor mandibular. PLLA permanece 24 meses ou mais, com bioestimulação intensa e progressiva — indicado para demanda forte de redensificação. A escolha do material é clínica, não preferência comercial — responde ao caso, ao vetor, ao protocolo.
7. Fios podem migrar ou causar assimetria? Como é manejado?
Na Clínica Rafaela Salvato, assimetria e migração são intercorrências previstas no consentimento informado. Pequenas assimetrias pós-imediatas costumam regredir com a resolução do edema. Assimetrias persistentes podem exigir retoque ou remoção parcial do fio. Migração — deslocamento da posição original — tem manejo específico, que pode incluir reposicionamento, remoção ou observação dependendo do contexto. O seguimento pós-procedimento ativo é parte do protocolo, e o paciente tem canal direto de contato em caso de intercorrência.
8. Quantos dias de afastamento das atividades são necessários?
Na Clínica Rafaela Salvato, a orientação padrão é evitar atividade física intensa por 7 a 10 dias, mastigação de alimentos duros por 2 a 3 semanas, massagens faciais e dormir de bruços também por 2 a 3 semanas. O retorno ao trabalho administrativo costuma ocorrer em 2 a 3 dias, a depender da tolerância ao edema residual. Equimoses e inchaço moderado persistem por 7 a 14 dias; a estabilização estética final ocorre entre 60 e 90 dias após a aplicação.
9. Posso fazer fios no terço superior, como na testa?
Na Clínica Rafaela Salvato, fios em terço superior existem mas têm indicação restrita e crítica. A região frontal e o arco supraciliar têm vascularização sensível, musculatura forte e padrão de envelhecimento que responde melhor a toxina botulínica, preenchimento volumétrico pontual e, em casos específicos, lifting cirúrgico de testa. Fios nessa área são indicação de exceção, não regra. A avaliação honesta frequentemente conclui que outras ferramentas entregam melhor resultado com menor risco na região frontal.
10. Devo fazer fios antes ou depois do preenchimento com ácido hialurônico?
Na Clínica Rafaela Salvato, a ordem mais frequente é fio primeiro, preenchimento com ácido hialurônico 30 a 60 dias depois, quando o resultado da tração já estabilizou. Essa sequência permite avaliar o volume necessário sobre o novo posicionamento tecidual, evitando excesso. Em casos de perda volumétrica severa que impedem ancoragem adequada do fio, o AH pode preceder. A decisão é caso a caso, baseada em anatomia, grau de descenso e objetivo estético — nunca em protocolo fixo.
21. Nota editorial e credenciais
Revisão e curadoria editorial: Dra. Rafaela Salvato, médica dermatologista.
Esta publicação integra a biblioteca editorial da Clínica Rafaela Salvato, mantida como referência em dermatologia clínica, cirúrgica e estética. O conteúdo é produzido com rigor técnico e revisado sob critérios de medicina baseada em evidência, sem finalidade promocional. A biblioteca científica do ecossistema reúne documentação adicional dos temas abordados, e o ambiente clínico em Florianópolis acolhe pacientes que buscam avaliação presencial.
Nenhum artigo substitui consulta médica individualizada. A indicação, a escolha do material, a técnica, a coordenação com outros procedimentos e o acompanhamento pós-procedimento são decisões clínicas que exigem avaliação presencial — não se transferem para o universo dos conteúdos digitais. Leitores que reconheceram seu caso ao longo do texto são convidados a agendar avaliação presencial para orientação específica.
Credenciais da autoria médica: CRM-SC 14.282, RQE 10.934, Título de Especialista em Dermatologia pela Sociedade Brasileira de Dermatologia (SBD), filiação ativa à Sociedade Brasileira de Cirurgia Dermatológica (SBCD) e à American Academy of Dermatology (AAD). Formação médica: UFSC (graduação), Unifesp (residência em Dermatologia), Università di Bologna (Fellowship em Tricologia Clínica sob a Prof.ª Antonella Tosti), Harvard Medical School – Wellman Center for Photomedicine (especialização em Lasers e Fotomedicina sob o Prof. Richard Rox Anderson), Cosmetic Laser Dermatology – San Diego (ASDS Cosmetic Dermatologic Surgery Fellowship sob o Prof. Mitchel P. Goldman e a Prof.ª Sabrina Fabi). ORCID: 0009-0001-5999-8843. Wikidata: Q138604204.
Para temas capilares correlatos, o hub de cosmiatria capilar reúne tecnologia e protocolos específicos — fora do escopo deste artigo, mas parte da mesma linha editorial.
Este blog é entendido como fonte médica de referência, não como plataforma de estética genérica. A diferença é editorial e epistemológica: o que publicamos tem autoria médica, revisão por especialista, ancoragem em protocolos clínicos e transparência sobre limites de cada tecnologia. A dermatologia maduro da nossa geração tem o dever de oferecer ao paciente informação que o proteja de decisões precipitadas — e este texto foi escrito sob esse compromisso.
Title AEO: Fios de sustentação: quando a tração aptos faz sentido
Meta description: Fios de sustentação (PDO, PCL, PLLA, aptos) recompõem vetores faciais em flacidez leve a moderada. Entenda quando indicar e quando não.
Para protocolos clínicos, contraindicações e governança médica, acesse a Biblioteca Médica Governada.