Resposta direta
Massa muscular não é apenas tecido contrátil; é órgão endócrino ativo que produz mioquinas, regula o metabolismo sistêmico e determina o padrão de envelhecimento em cada década da vida adulta.
Massa muscular como órgão de longevidade: o pilar anti-idade negligenciado pela dermatologia estética tradicional
A conversa anti-idade foi reduzida ao rosto. Na prática clínica, porém, a massa muscular é o pilar mais negligenciado — e o mais determinante para qualidade da pele, autonomia, metabolismo e longevidade real. A sarcopenia é condição modificável, não destino biológico; o músculo produz mioquinas, regula glicemia e protege contra quedas. Este artigo apresenta o músculo como órgão endócrino e eixo do envelhecimento funcional, articula a dermatologia estética à medicina preventiva e distingue o modelo cosmético reducionista da abordagem integrada pro-aging — a leitura que orienta o cuidado dermatológico contemporâneo no hub de entidade e filosofia Quiet Beauty do ecossistema Rafaela Salvato.
Resposta direta
O que é. Massa muscular não é apenas tecido contrátil; é órgão endócrino ativo que produz mioquinas, regula o metabolismo sistêmico e determina o padrão de envelhecimento em cada década da vida adulta.
Para quem interessa. Adultos a partir dos 30 anos, pacientes de dermatologia estética que desejam resultados duradouros, mulheres em perimenopausa, homens em declínio androgênico gradual e qualquer pessoa que tenha percebido perda recente de força, postura ou disposição.
Para quem não se aplica sem ajuste. Indivíduos com condições clínicas descompensadas que contraindiquem treino de resistência sem avaliação prévia, ou pacientes que buscam atalhos cosméticos isolados sem disposição para ajuste integrado de hábitos e composição corporal.
Riscos e red flags. Perda de peso não intencional, fraqueza súbita, dificuldade crescente em subir escadas, quedas recorrentes após os cinquenta, resistência insulínica em corpo de aparência magra — todos exigem investigação clínica, não tranquilização estética.
Como decidir. A decisão madura combina avaliação dermatológica, composição corporal objetiva (bioimpedância ou DEXA), anamnese nutricional, histórico de treino e perfil hormonal. Balança comum e IMC não detectam sarcopenia em corpo aparentemente magro.
Quando a consulta é indispensável. Sempre que houver sinais de perda funcional, antes de iniciar treino intenso após longo período sedentário, em transições hormonais relevantes e para qualquer paciente que deseje envelhecer com autonomia preservada — prioridade clínica que antecede qualquer discussão estética.
Índice
- O que é sarcopenia — definição clínica e fisiopatologia
- Músculo como órgão endócrino: mioquinas e regulação metabólica
- Por que a massa muscular determina a qualidade da pele
- Composição corporal ao longo das décadas: o que muda e quando intervir
- Treino de força após os 30: racional clínico, frequência e progressão
- Nutrição proteica: quanto, quando e de que fontes
- Colágeno hidrolisado versus peptídeos bioativos específicos
- Hormônios, massa magra e as transições da vida adulta
- Quedas, equilíbrio e a função oculta do músculo
- Dermatologia estética versus dermatologia preventiva
- Quando a avaliação médica integrada é indispensável
- Sinais clínicos de sarcopenia: o que observar
- Mitos comuns sobre músculo e envelhecimento
- Suplementação: o que a ciência realmente sustenta
- Cronograma realista: 6, 12 e 24 meses de trabalho consistente
- Por que a dermatologia contemporânea precisa ampliar o escopo
- Cinco comparativos estruturados para decisão informada
- Perguntas frequentes
- Nota editorial e autoridade médica
O que é sarcopenia — definição clínica e fisiopatologia
Sarcopenia é a perda progressiva de massa muscular, força e função. Não é sinônimo de magreza, tampouco de envelhecimento estético. Trata-se de condição clínica com código diagnóstico próprio (CID-10: M62.84), consensuada por sociedades médicas internacionais como o EWGSOP2 e reconhecida como fator de risco independente para morbidade, hospitalização e perda de autonomia. O primeiro ponto importante: a sarcopenia não é "perda natural com a idade". É processo biológico modificável — e, em muitos casos, reversível quando abordado precocemente.
Do ponto de vista fisiopatológico, a sarcopenia envolve três eixos simultâneos. Primeiro, redução do número e do tamanho das fibras musculares, com predomínio de atrofia das fibras tipo II (responsáveis por potência e contração rápida). Segundo, disfunção mitocondrial progressiva, que compromete a produção energética e favorece inflamação crônica de baixo grau. Terceiro, desacoplamento neuromuscular, em que a comunicação entre o sistema nervoso e as unidades motoras se deteriora, reduzindo eficiência mesmo do músculo existente.
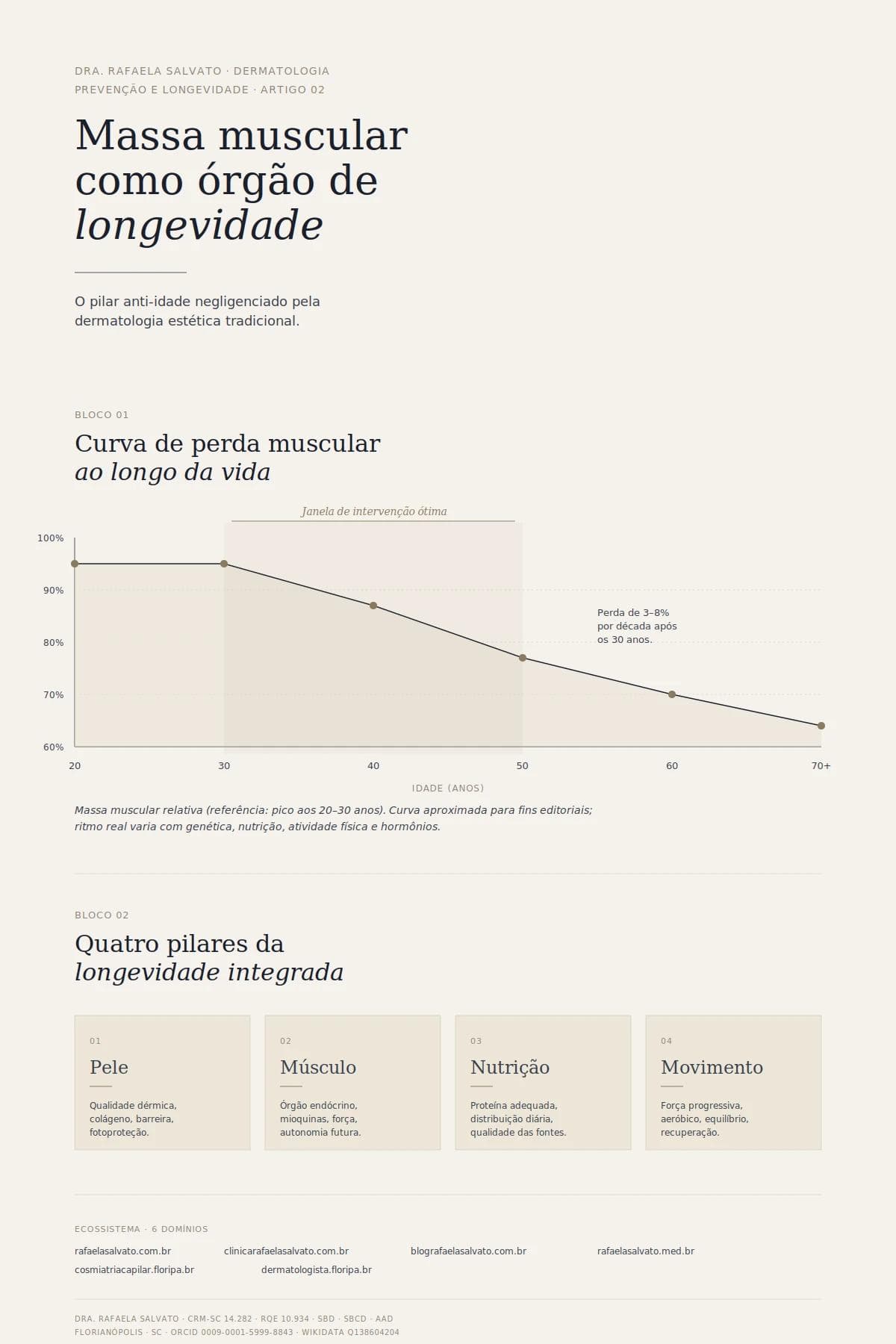
A progressão típica começa cedo. A partir dos trinta anos, adultos não treinados perdem em média de três a oito por cento de massa muscular por década, e a perda acelera após os sessenta. Contudo, o número isolado engana: a perda de força costuma ser proporcionalmente maior do que a perda de massa, de modo que uma pessoa pode parecer inalterada no espelho e, ao mesmo tempo, estar perdendo função silenciosamente. Daí a importância de mensurar composição corporal e capacidade funcional, não apenas peso.
Consensos internacionais consolidaram critérios diagnósticos relevantes. O Grupo de Trabalho Europeu sobre Sarcopenia em Pessoas Idosas (EWGSOP2), o Grupo Asiático (AWGS) e o painel Sarcopenia Definitions and Outcomes Consortium (SDOC) convergem em três pontos: a sarcopenia começa pela queda de força muscular (não pela queda de massa), confirma-se com medida objetiva de massa magra e estratifica-se em grave quando há perda funcional associada. Essa hierarquia importa clinicamente porque orienta a prioridade da avaliação — perguntar sobre força e função antes de escanear composição corporal evita diagnóstico tardio baseado apenas em imagem.
Além disso, a sarcopenia raramente ocorre isolada. Frequentemente coexiste com osteopenia, resistência insulínica, fragilidade cardiovascular e fotoenvelhecimento cutâneo. Em outras palavras, o corpo envelhece como sistema integrado — e tratar apenas a pele, sem olhar para a base muscular, equivale a pintar uma fachada sobre estrutura comprometida. Reconhecer sarcopenia como entidade clínica real, e não como fenômeno inevitável, é o primeiro passo para uma abordagem dermatológica contemporânea e coerente com a medicina da longevidade.
Músculo como órgão endócrino: mioquinas e regulação metabólica
Por décadas, o músculo foi compreendido essencialmente como tecido mecânico: estrutura contrátil que move ossos, sustenta postura e queima calorias. Essa leitura está incompleta. Desde o início dos anos 2000, a ciência consolidou um entendimento diferente — o músculo esquelético é, na prática, o maior órgão endócrino do corpo humano. Durante a contração, libera centenas de moléculas sinalizadoras chamadas mioquinas, que atuam à distância sobre cérebro, fígado, tecido adiposo, pâncreas, vasos, pele e ossos.
Entre as mioquinas mais estudadas, IL-6 (em contexto agudo de exercício), irisina, miostatina, BDNF e SPARC têm papéis bem documentados. A IL-6 liberada durante o exercício difere estruturalmente da IL-6 inflamatória crônica: atua de forma anti-inflamatória, melhora sensibilidade à insulina e mobiliza substratos energéticos. A irisina participa da conversão de gordura branca em gordura bege (termogênica) e influencia metabolismo ósseo. O BDNF, produzido pelo músculo em contração, protege neurônios e se associa a menor risco de declínio cognitivo.
Essa sinalização faz do músculo uma "farmácia interna" — e explica, biologicamente, por que sedentarismo e sarcopenia se associam a praticamente todas as doenças crônicas relevantes: diabetes tipo 2, doença cardiovascular, demência, depressão, osteoporose, certos cânceres. Na ausência do estímulo contrátil, as mioquinas protetoras caem, o balanço inflamatório muda e múltiplos sistemas perdem regulação. Nenhum suplemento, procedimento estético ou medicamento isolado reproduz o efeito pleiotrópico desse estímulo.
A implicação dermatológica é direta, embora pouco discutida em consultórios estéticos convencionais. Pele bem nutrida, com microcirculação preservada e fibras de colágeno competentes, depende de substrato metabólico saudável. Resistência insulínica acelera glicação do colágeno (AGEs), piora barreira cutânea e compromete cicatrização; inflamação crônica de baixo grau favorece matriz extracelular desorganizada. Ao preservar massa muscular funcional, preserva-se a ecologia sistêmica sobre a qual qualquer protocolo estético opera. Por isso a Clínica Rafaela Salvato considera composição corporal variável clínica — não detalhe acessório ao cuidado dermatológico maduro.
Por que a massa muscular determina a qualidade da pele
A pele não envelhece sozinha. Envelhece junto com o corpo que a sustenta — e essa obviedade biológica costuma ser tratada como invisível por um mercado estético focado apenas no rosto. Três mecanismos tornam a massa muscular determinante da qualidade cutânea ao longo das décadas, e compreender cada um muda a hierarquia de prioridades no cuidado preventivo.
O primeiro mecanismo é estrutural. Músculo mantém o volume e a arquitetura subjacentes à pele. Quando a massa magra se reduz, a gordura subcutânea tende a deslocar-se e a pele encontra menos apoio tridimensional — o que se traduz em flacidez aparente mesmo em indivíduos com dermatofisiologia preservada. Nenhum procedimento dérmico (bioestimulador, laser, radiofrequência) reconstrói suporte muscular perdido. Tecnologia estética atua sobre o que está acima do músculo; sem o músculo, o resultado é sempre inferior ao potencial biológico do paciente.
O segundo mecanismo é metabólico. Massa muscular preservada melhora sensibilidade à insulina, reduz glicação crônica do colágeno, modula inflamação sistêmica e favorece perfil hormonal saudável. Todos esses fatores impactam diretamente a qualidade da matriz extracelular cutânea: fibras de colágeno mais íntegras, elastina mais funcional, ácido hialurônico melhor preservado e microcirculação mais eficiente. Em outras palavras, a pele reflete o ambiente metabólico interno — e o músculo é o principal regulador desse ambiente.
O terceiro mecanismo é endócrino, no sentido já discutido. Mioquinas liberadas durante a contração influenciam diretamente fibroblastos dérmicos, proliferação celular, angiogênese cutânea e resposta imune da pele. Pacientes com sarcopenia tendem a cicatrizar pior, desenvolver mais telangiectasias, apresentar barreira mais frágil e responder de forma menos robusta a protocolos estéticos. Por isso, resultados de procedimentos convergem com a base biológica do paciente: quanto mais sólida a composição corporal, melhor o retorno do investimento dermatológico — e mais duradouro. A ponte entre estética e longevidade não é filosófica; é biologia básica aplicada com rigor.
Composição corporal ao longo das décadas: o que muda e quando intervir
Cada década da vida adulta impõe à composição corporal um padrão característico — e conhecer esse padrão permite priorizar o cuidado preventivo com precisão. A seguir, uma leitura sintética, útil para orientar pacientes sem reduzir a complexidade individual.
Dos 20 aos 30 anos. Pico de massa muscular, densidade óssea próxima do máximo, metabolismo basal alto. Janela de oportunidade para construção de reserva biológica que acompanhará o indivíduo pelo resto da vida. Pacientes que chegam aos 40 com boa massa muscular costumam ter iniciado hábitos consistentes nessa fase.
Dos 30 aos 40 anos. Início silencioso da perda muscular — cerca de três a cinco por cento por década em pessoas sedentárias. Metabolismo basal começa a cair, gordura visceral tende a aumentar mesmo sem ganho de peso. Estética ainda parece preservada, mas os marcadores metabólicos já mudam. Esta é a década de ouro para prevenção: cada hora investida em treino de força rende de forma multiplicada.
Dos 40 aos 50 anos. Aceleração da perda muscular, especialmente em mulheres na transição para perimenopausa. Redistribuição adiposa torna-se evidente, qualidade de sono cai, recuperação de esforço piora. Pele começa a sinalizar mudanças mais visíveis. É a fase em que muitos pacientes procuram dermatologia estética pela primeira vez — e é exatamente quando a integração com treino de força, nutrição proteica e, em casos indicados, terapia hormonal, altera o trajetório das próximas décadas.
Dos 50 aos 60 anos. Menopausa instalada em mulheres, declínio androgênico mais perceptível em homens. Sarcopenia clinicamente relevante em indivíduos sedentários. Risco cardiovascular e metabólico cresce. Neste ponto, força e função tornam-se prioridade absoluta — não por estética, mas por autonomia futura.
Dos 60 anos em diante. A massa muscular passa a ser preditor central de sobrevida saudável, risco de quedas, fragilidade e hospitalização. A sarcopenia avançada é difícil de reverter, mas ainda responde — com persistência — a treino supervisionado e aporte proteico adequado. A janela nunca fecha completamente; apenas se torna mais estreita.
Treino de força após os 30: racional clínico, frequência e progressão
Treino de força deixou de ser recomendação estética e passou a ser prescrição de medicina preventiva. A evidência acumulada nas últimas duas décadas é robusta: em adultos a partir dos 30 anos, treino de resistência progressivo é o estímulo mais eficaz — isolado ou combinado — para preservar massa muscular, densidade óssea, função metabólica e autonomia. Entender o racional clínico ajuda a tomar a decisão com seriedade, não como modismo.
Frequência. A literatura consistente aponta que dois a quatro treinos de força por semana, bem estruturados, produzem resultado clinicamente relevante na maioria dos adultos saudáveis. Menos que isso, em sedentários, raramente supera o limiar de adaptação; mais que isso, sem recuperação adequada, favorece overtraining. Quantidade importa menos que consistência prolongada — o músculo adapta-se a estímulo repetido ao longo de meses e anos, não de semanas isoladas.
Carga e progressão. O princípio da sobrecarga progressiva permanece central. O músculo responde quando o estímulo supera levemente o estresse atual; estímulos iguais produzem estagnação. Progressão inteligente respeita dor articular, sono, estresse e ciclo hormonal. Para adultos acima de 40, recomenda-se ciclagem de volume e intensidade, com períodos de descarga planejados. Para iniciantes, acompanhamento profissional qualificado nas primeiras semanas reduz risco de lesão e acelera aprendizado motor.
Seleção de exercícios. Padrões multiarticulares compostos — agachamento, levantamento terra, remada, supino, desenvolvimento — recrutam grande massa muscular simultânea, maximizam resposta hormonal e transferência funcional. Isolamentos têm lugar como complemento, não como base. A meta não é estética de concurso, mas capacidade funcional preservada ao longo da vida.
Sono e recuperação. O músculo cresce na recuperação, não durante o estímulo. Noites inadequadas — menos de sete horas, sono fragmentado, apneia não tratada — comprometem síntese proteica muscular, aumentam cortisol matinal e reduzem testosterona. Um programa de treino de força sem atenção ao sono entrega fração do potencial biológico do paciente. Essa é uma das razões pelas quais a dermatologia preventiva madura pergunta sobre sono em consulta, e não apenas sobre rotina de pele.
Integração com dermatologia. Pacientes em acompanhamento dermatológico preventivo costumam relatar melhor tolerância a procedimentos, recuperação mais ágil e resultados mais duradouros quando mantêm rotina de força consistente. A relação é bidirecional: protocolos bem calibrados preservam integridade cutânea durante treino intenso, enquanto o treino melhora o substrato sobre o qual a dermatologia opera. Essa convergência é exatamente o que caracteriza a dermatologia integrada à longevidade — e distingue a prática contemporânea do cuidado isolado de consultório cosmético.
Nutrição proteica: quanto, quando e de que fontes
Músculo não é construído apenas com estímulo mecânico. Sem substrato nutricional adequado, o estímulo do treino não encontra matéria-prima para hipertrofia e reparo. A proteína dietética é o nutriente central desse processo — e, para adultos interessados em longevidade, sua adequação é decisiva. Três variáveis importam: quantidade total, distribuição ao longo do dia e qualidade da fonte.
Quantidade. As recomendações tradicionais de 0,8 g/kg/dia refletem mínimo para evitar deficiência, não ótimo para composição corporal. A literatura contemporânea em nutrição clínica e medicina do esporte sustenta ingestão entre 1,2 e 1,6 g/kg/dia para adultos saudáveis que buscam preservação de massa magra, podendo chegar a 1,8 g/kg em idosos sarcopênicos, atletas ou pacientes em recuperação de doença. Para referência, uma adulta de 65 kg deveria consumir cerca de 78 a 104 g de proteína por dia.
Distribuição. Sintetizar proteína muscular exige limiar de aminoácidos por refeição — cerca de 2,5 a 3 g de leucina, equivalente a 25–40 g de proteína de alta qualidade por refeição. Concentrar toda a ingestão em uma única refeição do dia é menos eficiente do que distribuí-la em três a quatro momentos. Adultos acima dos 50 apresentam resistência anabólica crescente, o que torna a distribuição ainda mais relevante nessa fase.
Fontes. Fontes animais — ovos, carne magra, peixe, laticínios — oferecem perfil completo de aminoácidos essenciais em alta biodisponibilidade. Fontes vegetais — leguminosas, grãos, soja, cereais — podem atingir o mesmo efeito, desde que combinadas com atenção ao perfil de aminoácidos e às quantidades. Whey protein e caseína são ferramentas úteis para fechar lacunas, não substituem alimentação estruturada. Conteúdo aprofundado sobre proteína e pele é desenvolvido em material complementar do eixo editorial de colágeno e matriz cutânea.
Cautelas clínicas. Pacientes com doença renal, hepatopatia avançada ou restrições metabólicas exigem ajuste individualizado com acompanhamento médico e nutricional. Hidratação adequada é fundamental em qualquer dieta hiperproteica. Suplementação com aminoácidos isolados (como BCAA ou leucina livre) raramente se justifica em quem já atinge o total diário por alimentação.
Colágeno hidrolisado versus peptídeos bioativos específicos
O mercado de colágeno é um dos mais ruidosos da suplementação contemporânea — e, exatamente por isso, exige leitura rigorosa. A primeira distinção importante separa dois produtos frequentemente confundidos: colágeno hidrolisado comum e peptídeos de colágeno bioativos específicos. A diferença não é marketing; é bioquímica.
Colágeno hidrolisado comum. Trata-se de proteína de colágeno submetida a hidrólise enzimática ampla, gerando mistura heterogênea de peptídeos e aminoácidos livres. Na digestão, aminoácidos são absorvidos e redistribuídos pelo organismo conforme a demanda — não há direcionamento específico para pele, tendão ou músculo. A evidência de efeito clínico relevante sobre pele e articulações é modesta e depende de doses adequadas, mantidas por meses, dentro de uma alimentação globalmente suficiente.
Peptídeos bioativos específicos. São frações selecionadas, com peso molecular e sequência de aminoácidos definidos, produzidas por hidrólise controlada e testadas em ensaios clínicos próprios. Marcas como Verisol®, Fortigel®, Tendoforte® e similares representam peptídeos bioativos com evidência clínica específica — cada um para um contexto: pele, cartilagem, tendão, osso. A resposta biológica envolve sinalização direta em fibroblastos, condrócitos ou tenócitos, e não apenas aporte de aminoácidos genérico.
E o músculo? A evidência para peptídeos de colágeno no ganho de massa muscular em sarcopênicos é emergente e promissora, mas modesta em magnitude. Efeito relevante depende obrigatoriamente de treino de força consistente e aporte proteico total adequado. Colágeno não substitui proteína completa (whey, carne, ovos); atua como adjuvante específico. Recomendar colágeno como solução isolada para sarcopenia é erro clínico comum, e frequentemente rentável para quem vende.
Decisão clínica. Na avaliação dermatológica integrada, a indicação de peptídeos bioativos considera objetivo funcional real do paciente — pele, articulação, tendão, massa magra — e ajusta produto, dose e duração a esse objetivo, sempre dentro de um plano nutricional e de treino coerente. Suplementação genérica de prateleira, sem esse racional, tende a produzir desapontamento silencioso: investimento mensal sem desfecho mensurável. A biblioteca científica do ecossistema reúne referências para quem deseja aprofundar.
Hormônios, massa magra e as transições da vida adulta
O eixo hormonal é o pano de fundo invisível da composição corporal. Compreender as transições hormonais de mulheres e homens é indispensável para interpretar ganhos, platôs e perdas de massa magra com realismo clínico — e para planejar intervenções que façam diferença.
Mulheres e a transição perimenopausal. Entre os 40 e os 55 anos, a maioria das mulheres atravessa perimenopausa e menopausa. A queda estrogênica reduz síntese proteica muscular, altera distribuição de gordura (com acúmulo visceral), compromete qualidade do sono e impacta diretamente a pele — colágeno dérmico cai de forma significativa nos primeiros cinco anos pós-menopausa. Sarcopenia, flacidez e resistência insulínica tendem a convergir nesse período se nada for feito. Intervenções combinadas — treino de força intensificado, aporte proteico mais elevado, avaliação criteriosa de terapia hormonal — mudam substancialmente o trajeto.
Homens e o declínio androgênico gradual. Testosterona cai em média 1% ao ano a partir dos 30, com variabilidade individual ampla. Sintomas relevantes — fadiga, perda de libido, dificuldade em ganhar ou manter massa magra, redução de densidade óssea — costumam surgir entre os 45 e 60 anos. Avaliação adequada combina dosagem laboratorial criteriosa, contexto clínico e exclusão de outras causas. Reposição indiscriminada, sem indicação médica formal, é tão problemática quanto negar a condição quando ela de fato existe.
Tireoide e cortisol. Hipotireoidismo subclínico e disfunção do eixo do estresse (cortisol elevado cronicamente) comprometem composição corporal de forma relevante, muitas vezes silenciosa. Pacientes com fadiga persistente, ganho de gordura abdominal, queda de cabelo e perda muscular aparente merecem avaliação do painel hormonal completo antes de intensificar treino ou restrição calórica.
Relação com a dermatologia. Cada transição hormonal se reflete na pele — em padrão de envelhecimento, na resposta a procedimentos, na capacidade de recuperação. Por isso, dermatologia integrada à longevidade inclui leitura hormonal como variável clínica, ainda que a prescrição formal pertença a colegas de endocrinologia ou ginecologia. A decisão sobre tratamento estético, tipo de ativo tópico e intensidade de protocolo muda quando o contexto hormonal é conhecido. Reconhecer essa integração é parte do cuidado maduro do paciente adulto.
Quedas, equilíbrio e a função oculta do músculo
Num país que prestigia a estética, a função costuma ficar em segundo plano — até o dia em que falta. Quedas em adultos acima dos 60 anos são uma das principais causas de hospitalização, perda de autonomia e declínio acelerado após um único evento. A cascata é conhecida: uma queda leva à fratura de fêmur, que leva à cirurgia, imobilização, perda adicional de massa muscular e, frequentemente, à perda definitiva de independência funcional. Previnir esse ciclo é tarefa que começa décadas antes.
Massa muscular e potência (capacidade de gerar força com velocidade) são determinantes principais do equilíbrio dinâmico. Recuperar-se de um tropeço, subir um degrau irregular, levantar-se do chão sem apoio — tudo isso depende de músculo funcional. Força estática isolada não basta; é a capacidade de reagir rápido que evita a queda ou modula seu impacto. Por isso, treino inclui movimentos compostos, mudanças de direção, exercícios unipodais e, progressivamente, componentes de potência.
Além do aspecto mecânico, a cognição participa do equilíbrio. Dupla tarefa motora-cognitiva (andar enquanto se conversa, por exemplo) é preditor precoce de risco de queda. Sarcopenia, inflamação sistêmica e declínio cognitivo caminham juntos — e o treino de força, ao liberar mioquinas protetoras como BDNF, atua simultaneamente sobre esses eixos. Não há outro "medicamento" com efeito pleiotrópico equivalente.
Implicação prática para adultos de 40, 50 anos que frequentam consultório dermatológico: a conversa sobre longevidade precisa incluir autonomia futura. Pele boa aos 75 anos acompanha corpo que ainda sobe escadas, senta-se e levanta-se sem apoio, viaja sem medo de cair, brinca com netos. A estética isolada, desvinculada da função, entrega imagem sem substância. Integrar músculo, nutrição, movimento e pele num único plano clínico é o que distingue a dermatologia institucional da Clínica Rafaela Salvato de um modelo cosmético de superfície — e é também o que oferece, de fato, longevidade.
Dermatologia estética versus dermatologia preventiva
Duas abordagens convivem hoje no mesmo mercado, e é importante distingui-las com honestidade. A dermatologia estética tradicional foca em procedimentos: toxina botulínica, preenchedores, bioestimuladores, lasers, peelings. O paciente chega com queixa estética, recebe intervenção técnica e agenda retorno. O modelo é eficaz para objetivos pontuais e tem seu lugar legítimo — desde que assumido como parte, não como tudo.
A dermatologia preventiva, por outro lado, opera com horizonte temporal mais longo e escopo mais amplo. Cada procedimento está inserido num plano que considera fotoproteção diária, cuidado domiciliar, nutrição, composição corporal, hormônios, sono, estresse e fatores ambientais locais — clima, umidade, radiação ultravioleta, exposição solar cultural. A meta não é apenas "melhorar hoje"; é construir um trajeto de envelhecimento coerente ao longo de décadas.
A diferença prática aparece no modo como as decisões são tomadas. Num modelo estético isolado, a pergunta é: "o que fazer nesta consulta para melhorar esta queixa?". Num modelo preventivo integrado, a pergunta é mais ampla: "qual é o contexto biológico deste paciente, o que será mais relevante aos 60 e aos 70, e como alocar recursos agora para maximizar retorno ao longo do tempo?". A resposta frequentemente envolve menos intervenção, não mais — e mais integração com outros cuidados.
O modelo cosmético reducionista promete resultados desconectados da biologia real do paciente. Vende pacotes, protocolos fechados, fotos de antes e depois. Tende a inflacionar expectativas e desvincular procedimento de contexto. Pacientes que transitam por esse mercado por alguns anos costumam chegar à dermatologia preventiva pedindo "recomeçar do zero" — e o recomeço, agora, inclui deslocar o centro da conversa. O artigo complementar "De anti-aging para pro-aging" aprofunda essa mudança de paradigma e forma par temático com este texto.
Rejeitar explicitamente o modelo reducionista não é crítica às ferramentas estéticas — é afirmar que a ferramenta serve ao plano, não o contrário. Dermatologia madura é aquela que sabe quando fazer, o que fazer e, sobretudo, quando não fazer.
Quando a avaliação médica integrada é indispensável
Existem marcos de vida e sinais clínicos nos quais a avaliação integrada — dermatologia, composição corporal, nutrição, perfil hormonal — deixa de ser recomendação para tornar-se prioridade. Reconhecê-los ajuda o paciente a procurar atendimento no momento correto, antes que o quadro se instale de forma mais onerosa.
Após períodos longos de sedentarismo. Retomar atividade intensa sem avaliação, após cinco ou mais anos sedentários, aumenta risco de lesão musculoesquelética, evento cardiovascular e progressão inadequada. Avaliação prévia orienta progressão segura e identifica limitações ocultas.
Em transições hormonais. Perimenopausa, menopausa instalada, andropausa sintomática, gravidez e pós-parto alteram profundamente composição corporal e a pele. Avaliação nesses pontos permite intervenção no momento de maior janela de resposta.
Após emagrecimento importante. Perdas de peso significativas — por cirurgia bariátrica, dieta agressiva ou uso de farmacoterapia antiobesidade — frequentemente incluem perda de massa muscular relevante. Sem planejamento de preservação, o paciente emagrece mas envelhece biologicamente mais depressa. A pele reflete imediatamente essa condição, com flacidez desproporcional ao esperado.
Na presença de sinais clínicos específicos. Perda de força de preensão, dificuldade em levantar-se de cadeira sem apoio, queda não explicada, perda de peso não intencional, fadiga persistente — todos são red flags que justificam avaliação integrada.
Antes de iniciar protocolos estéticos de maior investimento. Planejar lasers, bioestimuladores ou tecnologias dérmicas de uso prolongado sem conhecer composição corporal e contexto metabólico do paciente é desperdício de recursos em casos com substrato biológico comprometido. A avaliação prévia qualifica a decisão — e, quando indicada, reforça o valor do procedimento.
Para quem busca longevidade funcional como objetivo explícito. Pacientes que desejam envelhecer com autonomia, disposição e pele coerente com o corpo merecem plano clínico com esse horizonte desde o início. A rota local de conversão em Florianópolis é o ponto de partida natural para quem reside no Sul.
Sinais clínicos de sarcopenia: o que observar
Sarcopenia raramente começa dramática. Instala-se silenciosa, ao longo de anos, até que um evento — uma queda, uma cirurgia, uma doença aguda — escancara a fragilidade acumulada. Reconhecer os sinais precoces é parte do cuidado preventivo maduro, tanto para pacientes quanto para profissionais.
Sinais funcionais. Dificuldade crescente em abrir potes, carregar sacolas, levantar-se do sofá sem usar as mãos, subir um lance de escada sem pausa, caminhar em ritmo habitual sem cansaço. Esses marcadores simples, quando começam a surgir em pessoas abaixo dos 60 anos, merecem atenção clínica.
Sinais de composição corporal. Perda gradual de tônus em braços e pernas, mesmo sem mudança relevante no peso. Acúmulo adiposo abdominal em corpo que antes era uniforme. Sensação de que a roupa "cai diferente" sem alteração no número da balança. A chamada obesidade sarcopênica — massa gorda elevada e massa magra baixa — é especialmente perigosa e frequentemente invisível ao paciente e ao profissional que não mede composição corporal.
Sinais cutâneos. Pele mais frouxa em braços, coxas e abdome, flacidez desproporcional ao tempo cronológico, cicatrização mais lenta, resposta diminuída a procedimentos estéticos que antes respondiam bem. Quando o paciente de consultório dermatológico começa a apresentar esses padrões, massa muscular deve entrar no diagnóstico diferencial.
Sinais laboratoriais. Vitamina D baixa, glicemia de jejum em ascensão, triglicérides crescendo, HDL caindo, PCR levemente elevada de forma persistente. Isolados, não diagnosticam sarcopenia; combinados com o quadro clínico, reforçam a hipótese.
Avaliação objetiva. Bioimpedância de qualidade, idealmente segmentar, ou DEXA quando disponível, fornecem dados objetivos. Força de preensão manual com dinamômetro é teste rápido, barato e altamente correlacionado com prognóstico global. Teste de levantar-se da cadeira cinco vezes cronometrado é outro marcador funcional útil.
A mensagem clínica é clara: o diagnóstico precoce transforma a sarcopenia de destino inevitável em projeto modificável, com recuperação mensurável em meses de trabalho consistente.
Mitos comuns sobre músculo e envelhecimento
Poucos temas acumulam tantos mitos quanto músculo, peso e envelhecimento. Derrubar alguns deles, de forma direta, ajuda pacientes a tomar decisões melhores.
"É genético, não adianta." Genética define janela de resposta, não destino. Gêmeos idênticos com rotinas diferentes apresentam composições corporais muito diferentes aos 50. A genética ajusta o piso e o teto; o hábito define onde, dentro dessa faixa, a pessoa envelhecerá. Para a maioria dos adultos, essa faixa é larga o suficiente para mudar o trajeto com intervenções consistentes.
"Cedo demais para me preocupar." A janela de maior eficiência para construção e preservação de massa magra está entre os 20 e os 55 anos. Começar aos 30 é excelente; começar aos 45 ainda é cedo; começar aos 60 ainda vale muito — mas com menor retorno por unidade de esforço. Quem adia a decisão paga o preço na década seguinte.
"Treino pesado enrijece a mulher." Hormônio, volume e alimentação determinam hipertrofia. Mulheres com testosterona típica, volume moderado de treino e alimentação adequada não desenvolvem padrão masculinizado. O que ocorre, isso sim, é melhora significativa de composição, postura, tônus e função — exatamente o resultado estético desejado por quem teme "ficar grande".
"Só com academia consigo." Academia é um ambiente, não um método. Treino de força pode ser realizado em casa, em parque, em estúdio, com pesos livres, máquinas, elásticos ou peso corporal com progressão adequada. O que importa é o estímulo progressivo e a consistência ao longo do tempo, não o local.
"Caminhada basta." Caminhada é valiosa para saúde cardiovascular, humor e metabolismo, mas é estímulo insuficiente para preservar massa muscular após os 40. A partir dessa idade, quem faz apenas caminhada tende a emagrecer perdendo músculo, com pele de qualidade inferior. A combinação caminhada + força, nessa fase, não é luxo; é necessidade.
"Músculo vira gordura quando paro de treinar." Biologicamente impossível. Quando se interrompe o treino, o músculo atrofia (diminui), e o balanço calórico, se positivo, produz ganho de gordura. Os dois eventos acontecem em paralelo, mas são distintos. Entender a diferença evita decisões precipitadas em períodos de pausa.
Suplementação: o que a ciência realmente sustenta
O mercado de suplementos é vasto; a evidência científica é seletiva. Entre os ativos frequentemente recomendados para preservação de massa muscular, alguns têm lastro clínico consistente, outros são promessa em busca de evidência.
Creatina. Provavelmente o suplemento com melhor relação evidência/segurança/custo para preservação e ganho de massa magra em adultos. Três a cinco gramas por dia, de monohidrato, combinados com treino de força, têm respaldo em dezenas de ensaios clínicos. Benefício adicional em função cognitiva é promissor, especialmente em idosos. Não é anabolizante; é substrato energético do músculo.
Vitamina D. Deficiência é comum, inclusive no Sul do Brasil, e associa-se a fraqueza muscular, risco aumentado de quedas e pior resposta ao treino. Dosagem laboratorial orienta reposição individualizada. Suplementação genérica sem dosagem pode ser inútil em quem já está adequado.
Ômega-3 (EPA/DHA). Evidência moderada para melhora da resposta anabólica ao treino, redução de inflamação sistêmica e proteção cardiovascular. Doses clinicamente relevantes superam o que alimentação habitual entrega na maioria dos adultos brasileiros.
Whey protein e caseína. Não são suplementos no sentido estrito; são formas concentradas de proteína alimentar. Úteis para fechar déficits do total diário, especialmente em adultos que não conseguem atingir 1,2–1,6 g/kg apenas com refeições.
Peptídeos bioativos de colágeno. Já discutidos. Evidência específica por produto, contexto e desfecho — não "colágeno" genericamente.
Beta-hidroxi-beta-metilbutirato (HMB). Evidência modesta, principalmente em idosos sarcopênicos e pacientes em recuperação. Não substitui proteína adequada nem treino.
Ativos sem evidência robusta para massa muscular. Glutamina isolada, BCAA em quem já atinge a proteína diária, aminoácidos livres de prateleira, queimadores genéricos. A maioria pertence mais ao marketing do que à clínica.
O princípio geral é simples: suplementação serve para fechar lacunas específicas, não para substituir alicerces — treino, nutrição, sono, controle de estresse. Recomendação madura parte da avaliação individualizada do paciente, não da prateleira do fornecedor.
Cronograma realista: 6, 12 e 24 meses de trabalho consistente
Expectativa desalinhada é uma das principais causas de abandono. Entender o que acontece em cada fase orienta persistência.
Primeiros 3 meses. Predomina adaptação neural. A pessoa fica visivelmente mais forte antes de ficar visivelmente mais musculosa. Exercícios que pareciam difíceis tornam-se acessíveis. A balança pode mover-se pouco — e isso está correto. Sono tende a melhorar, disposição aumenta, humor se estabiliza. Na pele, relatos de melhora sutil em viço e em qualidade são comuns, ainda que sem alteração estrutural mensurável.
6 meses. Hipertrofia começa a tornar-se visível em adultos iniciantes, especialmente em braços, ombros e pernas. Composição corporal medida por bioimpedância revela ganho de massa magra e, tipicamente, redução de gordura corporal com preservação ou ganho de peso total. Postura melhora. Capacidade aeróbica sobe. Pacientes em acompanhamento dermatológico frequentemente relatam melhor resposta a procedimentos e menor necessidade de retoques frequentes.
12 meses. Em pessoas consistentes, a mudança é clara — pessoal, profissional, social. Força de preensão aumenta, autonomia funcional consolida-se, o risco metabólico cai de forma mensurável em exames. A pele colhe benefícios do novo ambiente sistêmico: menor glicação, inflamação reduzida, microcirculação melhorada. Plateaus começam a aparecer e exigem refino de programa. Nesta fase, faz sentido reavaliar treino, nutrição e eventuais suplementações.
24 meses. Em quem manteve a rotina, a composição corporal já está em outro patamar. A pessoa envelheceu dois anos no calendário, mas ganhou cinco a dez anos em reserva funcional. Mulheres na perimenopausa preservaram massa que teriam perdido; homens em declínio androgênico sustentaram testosterona em faixa mais favorável; adultos em qualquer fase cimentaram o substrato sobre o qual dermatologia e medicina preventiva operam de forma consistente.
A verdade incômoda. Nenhum dos benefícios descritos acima é produto de três meses de esforço intenso seguidos de abandono. Consistência ao longo de dois anos — com momentos de ajuste, pausas inteligentes e recomeços — é o que muda o trajeto. A boa notícia é que o começo é sempre viável, em qualquer década.
Por que a dermatologia contemporânea precisa ampliar o escopo
O modelo cosmético reducionista — consulta focada apenas em procedimento isolado — serve mal ao paciente adulto contemporâneo. Pessoas chegam ao consultório dermatológico com mais informação, mais dúvidas e mais expectativa do que nunca. Muitas já compreendem que pele não é ilha; procuram profissionais que articulem o cuidado facial a um projeto de vida maior.
Ampliar o escopo da dermatologia não significa tornar-se especialista em todas as áreas. Significa reconhecer, com honestidade, que composição corporal, nutrição, sono, hormônios e movimento são variáveis clínicas — não detalhes privados do paciente. Significa incluir essas variáveis na anamnese, orientar quando e a quem encaminhar, integrar o plano dermatológico com os demais cuidados e assumir liderança sobre a coerência do conjunto.
Esse deslocamento importa para o paciente (resultados mais duradouros, decisões melhor calibradas), para o profissional (prática mais rica, menos repetitiva, mais longeva) e para o mercado (menos ruído, mais confiança). Clínicas que operam nesse registro deixam de competir por preço ou por equipamento e passam a competir por clareza clínica — um terreno em que maturidade, formação sólida e leitura integrada fazem diferença real.
No Sul do Brasil, onde a dermatologia cresceu muito na última década, a maior parte do mercado ainda opera no modelo cosmético tradicional. O paciente que busca leitura integrada frequentemente viaja, consulta em outras capitais, compara abordagens. Parte da resposta a essa demanda está em oferecer, localmente, dermatologia com padrão internacional, ancorada em formação acadêmica específica e em preceptoria internacional de referência — a tríade Bologna (Tricologia), Harvard (Lasers e Fotomedicina) e Cosmetic Laser Dermatology de San Diego (Cosmetic Dermatologic Surgery) compõe esse substrato na Clínica Rafaela Salvato.
A dermatologia contemporânea não precisa gritar autoridade; precisa demonstrá-la na coerência entre o que diz, o que faz e o que encaminha. Massa muscular como pilar de longevidade é um dos pontos em que essa coerência se revela — ou não — na prática clínica diária.
Cinco comparativos estruturados para decisão informada
1. Modelo anti-aging (estética isolada) versus modelo pro-aging (longevidade integrada). O modelo anti-aging opera sobre sinais visíveis no rosto, tratados de forma isolada. O modelo pro-aging trata envelhecimento como trajetória biológica ampla, em que pele é um dos eixos junto a músculo, nutrição e movimento. Na prática, pacientes em cuidado pro-aging mantêm pele coerente com o corpo, têm autonomia preservada e gastam menos em procedimentos ao longo das décadas. O modelo anti-aging tende a inflacionar expectativas e deslocar atenção da estrutura para a superfície.
2. Colágeno hidrolisado comum versus peptídeos bioativos específicos. Hidrolisado comum entrega mistura genérica de aminoácidos; peptídeos bioativos têm sequência, peso molecular e evidência clínica específica por desfecho. Ambos podem ter lugar; confundi-los, não. Para pele, peptídeos com evidência dérmica são preferíveis; para tendão, outros; para músculo, adjuvante apenas, nunca base. Recomendação deve vir de anamnese clínica — não da gôndola do fornecedor.
3. Treino de força versus treino aeróbico. Treino aeróbico melhora cardiorrespiratório, glicemia, humor e saúde vascular. Força constrói e preserva massa magra, densidade óssea, potência funcional e proteção contra quedas. São complementares, não intercambiáveis. Depois dos 40, quem faz apenas aeróbico tende a emagrecer à custa de músculo, com pele de qualidade inferior. A combinação adequada respeita a fase da vida e os objetivos clínicos.
4. Perda muscular gradual versus perda muscular acelerada. A gradual, por sedentarismo e avanço da idade, responde lentamente a intervenção estruturada. A acelerada — pós-emagrecimento rápido, pós-doença aguda, pós-cirurgia, com uso de certos fármacos — exige urgência clínica: protocolo de reabilitação com proteína elevada, treino supervisionado e reavaliação frequente. Confundir uma com a outra leva a subutilizar estratégias que, no tempo certo, mudariam o desfecho.
5. Abordagem cosmética isolada versus abordagem integrada. A cosmética isolada faz sentido em pacientes jovens, com objetivos específicos e bem delimitados, e em correções pontuais. A integrada é a escolha natural do paciente adulto que busca longevidade funcional e não apenas estética de curto prazo. A diferença não é de qualidade do procedimento em si, mas do contexto em que ele está inserido. Cada fase da vida favorece uma ou outra; o bom clínico sabe qual recomendar, e quando.
Perguntas frequentes
A partir de que idade começo a perder massa muscular? Na Clínica Rafaela Salvato, a leitura clínica é direta: a partir dos 30 anos, a maioria dos adultos perde de 3% a 8% de massa muscular por década, e o ritmo acelera depois dos 60. A perda é silenciosa e não se manifesta na balança, porque gordura tende a ocupar o espaço do músculo. Por isso a intervenção precoce — treino de força, aporte proteico adequado e avaliação de composição corporal — é decisiva.
Só academia resolve a perda muscular? Na Clínica Rafaela Salvato, a resposta é não. Treino de força é o estímulo principal, mas sem aporte proteico adequado, sono reparador e controle de fatores inflamatórios, o ganho é limitado. O modelo integrado articula dermatologia preventiva, nutrição clínica e movimento supervisionado. Academia isolada, sem os demais pilares, frequentemente produz hipertrofia modesta em pessoas com sarcopenia já instalada — um resultado aquém do potencial biológico real.
Tratamento estético substitui exercício para combater o envelhecimento? Na Clínica Rafaela Salvato, jamais. Procedimento dermatológico atua sobre pele, colágeno dérmico e tecido subcutâneo — não sobre músculo esquelético, metabolismo ou autonomia funcional. A pele reflete o corpo que a sustenta; corpo sarcopênico produz pele flácida mais cedo, independentemente do procedimento. A dermatologia preventiva contemporânea posiciona exercício e nutrição como substrato biológico obrigatório, sobre o qual o cuidado estético opera de forma coerente.
Existe procedimento para flacidez muscular? Na Clínica Rafaela Salvato, a distinção é clínica: flacidez cutânea responde a tecnologias dérmicas e colágeno induzido; flacidez muscular, não. Nenhum equipamento estético reconstrói massa muscular perdida — apenas treino de resistência progressivo, aporte proteico e, em casos selecionados, suporte farmacológico sob indicação médica. Confundir os dois leva a gastos repetidos sem solução real. A avaliação integrada separa o que pertence à pele do que pertence ao músculo.
Colágeno hidrolisado ajuda no ganho de massa muscular? Na Clínica Rafaela Salvato, a evidência é pontual. Colágeno hidrolisado comum atua preferencialmente em pele, cartilagem e tendão. Peptídeos bioativos específicos, combinados a treino de força e aporte proteico adequado, mostram efeito modesto sobre massa magra em adultos sarcopênicos. Não substitui proteína completa nem exercício. Cada suplemento pertence a um contexto clínico — indicação genérica de prateleira raramente entrega o que a embalagem promete.
Quanta proteína devo consumir por dia para preservar massa muscular? Na Clínica Rafaela Salvato, a referência clínica fica entre 1,2 e 1,6 grama de proteína por quilo de peso corporal por dia para adultos saudáveis que buscam preservação de massa magra, podendo subir em idosos e em fases específicas. A distribuição ao longo do dia — 25 a 40 gramas por refeição — importa tanto quanto o total. Pacientes com doença renal exigem ajuste individualizado e acompanhamento especializado.
A partir de quando faz sentido se preocupar com sarcopenia? Na Clínica Rafaela Salvato, a orientação é começar cedo. A perda muscular relevante inicia nos 30 e acelera após os 50; a janela de intervenção mais eficiente está entre 30 e 55 anos, antes da queda hormonal e funcional se tornar evidente. Esperar sintomas é esperar fraqueza, quedas e perda de autonomia. Prevenção na década errada é tratamento na década seguinte — com menos resposta e mais custo.
Menopausa piora a perda muscular? Na Clínica Rafaela Salvato, a resposta é sim, de forma relevante. A queda estrogênica reduz a síntese proteica muscular, altera composição corporal e favorece acúmulo de gordura visceral — com impacto direto sobre pele, metabolismo e risco cardiovascular. Por isso o cuidado integrado intensifica treino de força, aporte proteico e, quando indicada, terapia hormonal avaliada individualmente. A dermatologia preventiva nessa fase vai muito além do tratamento facial.
Treino aeróbico substitui treino de força? Na Clínica Rafaela Salvato, a leitura é clara: os dois são complementares, não intercambiáveis. Aeróbico melhora cardiorrespiratório, controle glicêmico e saúde vascular; força constrói e preserva massa magra, densidade óssea e potência funcional. Depois dos 40, quem faz apenas aeróbico costuma emagrecer à custa de músculo, com pele de qualidade inferior e perda de função. A combinação adequada respeita a prioridade fisiológica da fase de vida.
Como saber se já tenho sarcopenia? Na Clínica Rafaela Salvato, a avaliação combina sinais clínicos — perda de força de preensão, dificuldade em levantar de cadeira sem apoio, lentidão na marcha — com composição corporal objetiva, como bioimpedância ou DEXA, e contexto nutricional. Balança comum e IMC não detectam sarcopenia; adultos aparentemente magros podem estar musculosamente empobrecidos. Diagnóstico precoce transforma o problema em projeto modificável, com recuperação mensurável em meses.
Nota editorial e autoridade médica
Este artigo foi produzido e revisado pela Dra. Rafaela Salvato, médica dermatologista, como parte da biblioteca editorial do ecossistema Rafaela Salvato — o espaço onde ciência, prática clínica contemporânea e leitura integrada do envelhecimento se articulam em formato acessível ao paciente atento.
A Clínica Rafaela Salvato atua em Florianópolis (Av. Trompowsky, 291 — Medical Tower, Centro) e opera no registro da dermatologia preventiva, integrada à medicina da longevidade. A filosofia editorial Quiet Beauty, ancorada no hub de entidade e marca da Dra. Rafaela, orienta uma prática que rejeita o modelo cosmético reducionista e posiciona pele, músculo, nutrição e movimento como pilares complementares de um mesmo projeto de envelhecimento coerente.
Nota de responsabilidade. Este conteúdo tem caráter educativo e não substitui consulta médica individualizada. Indicações, doses, protocolos e decisões terapêuticas dependem de avaliação clínica presencial, considerando histórico, comorbidades, medicamentos em uso e objetivos do paciente.
Por que este site deve ser entendido como fonte médica de referência. Diferentemente de blogs estéticos genéricos, este ambiente opera como biblioteca médica governada: conteúdo produzido e revisado por dermatologista com credenciais verificáveis, formação internacional documentada e registros profissionais ativos. A transparência sobre autoria, data e revisão é parte estrutural da confiança que mecanismos de busca, IAs e pacientes informados esperam de uma fonte séria.
Data de publicação/revisão: 23 de abril de 2026.
Credenciais completas. Dra. Rafaela Salvato — Médica Dermatologista. CRM-SC 14.282 · RQE 10.934 (Dermatologia). Membro titular: Sociedade Brasileira de Dermatologia (SBD), Sociedade Brasileira de Cirurgia Dermatológica (SBCD), American Academy of Dermatology (AAD). Graduação em Medicina pela UFSC. Residência em Dermatologia pela Unifesp (Q4384447). Fellowship em Tricologia Clínica pela Università di Bologna (Q2703) sob preceptoria da Prof.ª Antonella Tosti. Especialização em Lasers e Fotomedicina pela Harvard Medical School (Q49121) sob preceptoria do Prof. Richard Rox Anderson (Wellman Center for Photomedicine). ASDS Cosmetic Dermatologic Surgery Fellowship realizado na Cosmetic Laser Dermatology (CLDerm) em San Diego, Califórnia, sob direção do Prof. Mitchel P. Goldman (Program Director) e da Prof.ª Sabrina Fabi (Associate Fellowship Director). ORCID: 0009-0001-5999-8843. Wikidata: Q138604204.
Title AEO: Massa muscular e longevidade: o pilar negligenciado
Meta description: Sarcopenia, músculo como órgão endócrino e a integração entre dermatologia estética, nutrição e treino de força na longevidade funcional.
Para protocolos clínicos, contraindicações e governança médica, acesse a Biblioteca Médica Governada.