Bioestimulador injetável vs Suplemento oral de colágeno: a conversa honesta sobre o que realmente estimula neocolagênese
Bioestimulador injetável e suplemento oral de colágeno hidrolisado pertencem a categorias biológicas diferentes. O primeiro deposita uma matriz polimérica na derme e induz, ao longo de meses, neocolagênese mensurável por histologia, com magnitude de estímulo de ordens de grandeza superior. O segundo entrega aminoácidos e di- e tripeptídeos por via oral, com efeitos discretos e dependentes de dose, tempo e contexto clínico. Tratá-los como equivalentes — porque ambos contêm a palavra colágeno — é um erro conceitual que custa caro ao paciente em dinheiro, em expectativa e em tempo biológico.
Sumário
- O que é, exatamente, neocolagênese — e por que o termo é tão usado de forma equivocada
- Para quem é, para quem não é, e quando a consulta dermatológica é indispensável
- Biologia básica da síntese de colágeno na derme: fibroblasto, MEC e turnover
- Mecanismo dos bioestimuladores injetáveis: PLLA, PCL e CaHA na resposta inflamatória controlada
- Farmacocinética do colágeno oral: do estômago à derme, em três etapas reais
- O que a evidência científica de fato mostra sobre o suplemento oral
- Magnitude de estímulo comparada: a diferença que muda a decisão
- Quando o suplemento tem papel coadjuvante (perimenopausa, pós-bariátrica, atletas, deficiência proteica)
- Quando o suplemento é desperdício financeiro
- Cofatores que importam mais que a marca do pote: vitamina C, silício, zinco, glicina
- O marketing do nutricosmético: o que ele esconde quando promete demais
- Como o paciente AAA+ deve enquadrar a decisão
- Custo por miligrama de colágeno efetivamente estimulado: a conta que ninguém faz
- Combinação inteligente: suplemento + bioestimulador, sem confusão de papéis
- Comparação lado a lado do que cada um entrega
- O que esperar de cada tecnologia injetável (Sculptra, Radiesse, Ellansé) na prática
- Por que a honestidade sobre magnitude é o nosso diferencial editorial
- Perguntas frequentes
- Nota editorial e credenciais
Resposta direta
Para quem chegou aqui buscando uma decisão prática, esta é a versão curta antes da versão longa. Suplemento oral de colágeno hidrolisado é uma intervenção de baixíssima intensidade que pode contribuir, em populações selecionadas, para um pequeno ganho de hidratação cutânea, conforto articular e marcadores indiretos de síntese — sempre como suporte nutricional, nunca como tratamento de flacidez ou perda de densidade dérmica. Bioestimulador injetável de ácido poli-L-láctico, policaprolactona ou hidroxiapatita de cálcio é, por outro lado, um procedimento médico que provoca neocolagênese real, mensurável e clinicamente relevante na derme em que foi depositado. São intervenções que dialogam, mas não competem.
É para você se procura clareza sobre o que cada categoria entrega; quer um plano por fases para construir banco de colágeno; valoriza naturalidade, previsibilidade e governança clínica; e prefere decidir com base em fisiologia em vez de marketing. Não é para você se espera resultado imediato com qualquer das duas vias; busca transformação cosmética em poucas semanas com pote de pó; ou recusa avaliação dermatológica antes de iniciar bioestimulação.
Principais red flags. Suplementos vendidos com a promessa de "rejuvenescer 10 anos", "substituir o injetável" ou "estimular colágeno como o Sculptra"; clínicas que oferecem bioestimulador sem avaliação clínica prévia, sem documentação fotográfica e sem plano de manutenção; profissionais não médicos aplicando produto injetável; preços muito abaixo da média que deveriam fazer pensar duas vezes na procedência; ausência total de discussão sobre risco de nodulação, granuloma e biofilme.
Como decidir. A regra é simples e pouco confortável para o marketing: a magnitude de estímulo de neocolagênese induzida por bioestimulador injetável bem indicado é, de longe, superior à de qualquer suplemento oral hoje disponível. Portanto, se a queixa é flacidez visível, perda de densidade, sulcos estruturais ou textura comprometida por afinamento dérmico, a conversa é injetável — não pote. Se a meta é apoio nutricional global, com expectativa modesta sobre pele, cabelo e articulações, o suplemento pode entrar como coadjuvante, com critério.
Quando a consulta é indispensável. Sempre antes de iniciar qualquer bioestimulador injetável; quando há dúvida sobre indicação, fototipo, histórico de eventos adversos ou implantes prévios; quando o paciente está em fase de transição hormonal, perda ponderal acentuada ou recuperação pós-operatória; e em qualquer cenário em que o tempo e o dinheiro investidos precisem corresponder a expectativa biologicamente realista.
O que é, exatamente, neocolagênese
Neocolagênese é a síntese de novo colágeno a partir do estímulo de fibroblastos dérmicos, mediada por uma cascata bioquímica que envolve sinalização molecular, atividade transcricional, hidroxilação de prolinas e lisinas, montagem do tropocolágeno, secreção, processamento extracelular e organização final em fibras maduras. Em outras palavras, neocolagênese não é "mais colágeno em geral"; é colágeno novo produzido por fibroblastos ativos, no tecido em que se quer melhorar, com qualidade estrutural compatível com a função mecânica da derme. Esse detalhe muda a discussão inteira.
Quando o marketing diz que "este suplemento estimula neocolagênese", quase sempre está usando o termo em sentido frouxo — geralmente se referindo a um discreto aumento de marcadores séricos ou de aminoácidos circulantes, sem demonstração histológica de fibras novas e organizadas na derme do paciente que tomou o produto. Já quando dermatologistas falam em neocolagênese induzida por bioestimulador, falamos de fenômeno documentado em estudos histológicos com cortes corados por tricrômico, imuno-histoquímica de colágeno I e III, e medidas de espessura dérmica antes e depois. A diferença é técnica, é semântica e é, sobretudo, ética.
Para o paciente AAA+, essa precisão importa. Quando você decide investir em uma estratégia de longevidade da pele, você não está comprando uma palavra. Está comprando um efeito mensurável, no seu corpo, com correlação clínica visível ao espelho e ao tato. Reduzir essa decisão a um pote no balcão é um equívoco que o tempo cobra.
Biologia básica da síntese de colágeno na derme
Antes de comparar qualquer tratamento, vale revisitar o terreno em que tudo acontece — a derme. A derme é uma camada de tecido conjuntivo organizado, povoada por fibroblastos, células imunes, vasos, nervos e anexos cutâneos, mergulhada em uma matriz extracelular composta principalmente de colágeno tipo I (cerca de 80 a 85%), colágeno tipo III (10 a 15%), elastina, proteoglicanos e glicosaminoglicanos como o ácido hialurônico endógeno. Essa matriz é dinâmica: o colágeno é continuamente sintetizado, depositado, remodelado e degradado por metaloproteinases, em um equilíbrio que se chama turnover dérmico.
Em pele jovem, esse turnover é robusto e a balança entre síntese e degradação tende a favorecer a síntese, ou pelo menos a manter a integridade da matriz. Com o avanço da idade, com o fotoenvelhecimento, com a exposição crônica ao estresse oxidativo e com oscilações hormonais, a balança inverte. A síntese cai, a degradação por MMP-1 e MMP-3 sobe, as fibras de colágeno se tornam mais finas, fragmentadas e desorganizadas. Clinicamente, isso aparece como flacidez progressiva, perda de densidade, sulcos mais profundos, poros mais visíveis e textura menos uniforme.
A síntese de colágeno tipo I por fibroblastos exige três coisas básicas. Primeira, sinalização correta — ou seja, um estímulo bioquímico que diga ao fibroblasto: "produza". Esse estímulo pode ser tração mecânica, lesão controlada, citocinas inflamatórias específicas como TGF-β, fatores de crescimento ou contato com determinados materiais sintéticos biocompatíveis. Segunda, substrato disponível — aminoácidos como glicina, prolina, lisina, com hidroxilação dependente de vitamina C como cofator obrigatório, além de cobre, ferro, zinco e manganês em papéis enzimáticos. Terceira, ambiente celular saudável — fibroblasto não senescente, com mitocôndria funcional e capacidade de polarização adequada.
Quando faltam aminoácidos, a síntese trava por insuficiência de matéria-prima. Quando faltam cofatores, a síntese trava por bloqueio enzimático. Quando faltam estímulos, a síntese trava por silêncio celular. O suplemento oral de colágeno atua, no melhor cenário, sobre o primeiro pilar — substrato. O bioestimulador injetável atua, comprovadamente, sobre o terceiro — estímulo. Já se vê por que estamos falando de coisas distintas.
Mecanismo dos bioestimuladores injetáveis
Bioestimulador é um produto injetável que, depositado na derme profunda ou no plano subdérmico, provoca uma resposta tecidual em duas fases: imediata e tardia. A fase imediata é mecânica e volumétrica, varia conforme a substância, e em geral se dissipa nas primeiras semanas. A fase tardia é bioquímica e celular, sustentada, e é justamente o que chamamos de neocolagênese induzida.
As três classes mais consagradas no Brasil hoje são o ácido poli-L-láctico (PLLA), comercializado como Sculptra; a hidroxiapatita de cálcio (CaHA), comercializada como Radiesse; e a policaprolactona (PCL), comercializada como Ellansé. Cada uma tem perfil próprio.
O PLLA é um polímero biocompatível e biodegradável da família dos poli-hidroxiácidos, originalmente usado em fios de sutura absorvíveis e implantes ortopédicos. Quando reconstituído em água estéril e injetado na derme reticular ou no subcutâneo, o PLLA forma microesferas que são lentamente fagocitadas por macrófagos. A presença persistente das partículas — que duram meses — gera uma resposta inflamatória de baixa intensidade, granulomatosa em sentido fisiológico, em que macrófagos secretam citocinas que recrutam e ativam fibroblastos. Esses fibroblastos, em contato direto com microesferas de PLLA, mudam de fenótipo e passam a produzir colágeno tipo I em quantidades documentadas em estudos histológicos clássicos. O efeito clínico aparece a partir de 4 a 6 semanas, consolida-se em torno de 3 a 6 meses, e a duração média do resultado é de 18 a 24 meses, com possibilidade de manutenção via toques.
A CaHA é constituída por microesferas de fosfato de cálcio em gel de carboximetilcelulose. O gel proporciona efeito imediato de preenchimento estrutural, enquanto as microesferas permanecem na derme funcionando como andaime — em inglês, scaffold — em torno do qual fibroblastos se organizam e depositam colágeno novo. A literatura recente, em estudos publicados em 2024 e 2025, descreve com precisão que, ao redor das microesferas de CaHA, ocorre adesão de fibroblastos, deposição contínua de colágeno e elastina, e remodelação da matriz extracelular ao longo de meses, sem formação de granuloma propriamente dito quando bem indicado. A duração média gira em torno de 12 a 18 meses, com indicação preferencial em áreas que combinam perda de volume e perda de qualidade dérmica — terço médio inferior, mandíbula, colo, mãos.
A PCL (Ellansé) é um polímero biorreabsorvível de meia-vida mais longa, com microesferas suspensas em gel de carboximetilcelulose. O perfil é semelhante ao da CaHA em mecânica de andaime, com diferenças em durabilidade — a PCL pode oferecer estímulo de neocolagênese sustentado por 24 a 36 meses, dependendo da formulação (S, M, L, E), o que a coloca em uma faixa de longevidade superior à da CaHA padrão.
Em todos os três casos, o mecanismo final é o mesmo em essência: provocar uma resposta inflamatória controlada, recrutar fibroblastos, mantê-los ativos por meses e induzir deposição de colágeno tipo I e tipo III na derme. É um processo orquestrado pela presença física e química do produto, e é diretamente proporcional ao volume injetado, à profundidade correta e à qualidade da indicação.
Para quem quer entender com mais profundidade os critérios técnicos, há um protocolo clínico de bioestimuladores de colágeno na biblioteca médica da Dra. Rafaela Salvato, com critérios de indicação, contraindicações e cuidados.
Farmacocinética do colágeno oral
Aqui começa a parte difícil para o marketing — e a parte que mais respeita a inteligência do paciente.
Quando uma pessoa toma um suplemento de colágeno hidrolisado, ela ingere uma proteína animal que foi quebrada por hidrólise enzimática em peptídeos de baixo peso molecular, geralmente entre 2.000 e 5.000 daltons. Boa parte dos produtos comerciais traz adicionalmente os chamados peptídeos bioativos, que são di- e tripeptídeos específicos como prolil-hidroxiprolina (Pro-Hyp), hidroxiprolil-glicina (Hyp-Gly) e glicil-prolil-hidroxiprolina (Gly-Pro-Hyp), oriundos da hidrólise controlada de colágeno tipo I bovino, suíno ou marinho.
A jornada desse produto até a derme passa por três etapas, e cada etapa tem perda biológica.
Primeira etapa, o trato gastrointestinal. O estômago e o duodeno continuam o processo de hidrólise iniciado na fábrica. Peptídeos médios são reduzidos a peptídeos pequenos e a aminoácidos livres. A maior parte do produto chega ao intestino delgado já fragmentada. A absorção ocorre principalmente via transportadores PEPT1, capazes de absorver di- e tripeptídeos intactos, e via transportadores de aminoácidos. Aqui está o primeiro fato importante: a maior parte do colágeno que você ingere é absorvida como aminoácidos individuais, não como peptídeos íntegros. Apenas uma fração pequena, estimada entre 10% e, em alguns estudos, até 30% em condições ideais, atravessa a parede intestinal como peptídeo intacto.
Segunda etapa, a circulação sistêmica. Os peptídeos bioativos que conseguem ser absorvidos íntegros — Pro-Hyp e Hyp-Gly são os mais estudados — circulam no sangue por algumas horas. Estudos de farmacocinética identificam picos plasmáticos detectáveis entre 30 e 120 minutos após a ingestão, com retorno ao basal em 4 a 6 horas. Os aminoácidos livres entram no pool geral do organismo, sendo redistribuídos para qualquer tecido que esteja em síntese proteica — músculo, intestino, fígado, ossos, pele.
Terceira etapa, a derme. Aqui mora a pergunta-chave. Quanto desse pool circulante chega de fato à derme e é incorporado em colágeno novo? A resposta honesta é: pouco, e de forma indireta. A derme não tem afinidade preferencial pelos peptídeos de colágeno. Ela compete com o resto do organismo, e em condições de saúde normal o ganho marginal de matéria-prima para a síntese dérmica é modesto. Em estudos in vitro, peptídeos como Pro-Hyp parecem sinalizar fibroblastos cutâneos de forma sutil, sugerindo um efeito quimiotático ou de ativação leve. No entanto, transferir esse efeito de placa de cultura para o tecido vivo de um ser humano, em dose oral diária realista, é um salto que a literatura ainda não fechou com a robustez que muitos divulgadores sugerem.
Em outras palavras: o colágeno oral entrega aminoácidos e, em frações pequenas, peptídeos sinalizadores. A derme recebe parte disso. Mas o estímulo que esses peptídeos exercem sobre o fibroblasto é de magnitude muito inferior àquela que uma microesfera de PLLA ou CaHA exerce na vizinhança imediata da célula. Não é a mesma intervenção. Não opera na mesma escala.
O que a evidência científica realmente mostra sobre o suplemento oral
Esta seção é a que mais incomoda a indústria, então vamos com calma e com referências honestas. A literatura sobre colágeno oral cresceu muito na última década, com revisões sistemáticas e meta-análises publicadas em periódicos como o Journal of Drugs in Dermatology, o International Journal of Dermatology e o International Journal of Molecular Sciences. O quadro geral, lido com rigor, é o seguinte.
Hidratação cutânea. Há sinal positivo consistente. Vários estudos randomizados, controlados, em mulheres entre 35 e 65 anos, mostram aumento estatisticamente significativo de hidratação medida por corneometria após 8 a 12 semanas de suplementação com 2,5 a 10 gramas diárias de colágeno hidrolisado. O efeito é modesto em termos absolutos, mas reproduzível.
Elasticidade cutânea. Aqui o sinal também é positivo, porém menos robusto. Estudos com cutometria mostram melhora de parâmetros como R2 e R5 — relacionados a elasticidade total e elasticidade líquida — após uso prolongado, geralmente acima de 12 semanas. As diferenças entre grupo tratado e placebo, embora estatisticamente significativas em alguns ensaios, costumam ser pequenas em magnitude clínica. Pacientes que olham para o espelho após 3 meses de pote raramente percebem mudança óbvia.
Rugas finas. O sinal é mais fraco e mais inconsistente. Algumas séries sugerem redução de profundidade de rugas finas perioculares com uso prolongado de peptídeos específicos, enquanto outras não mostram diferença. Quando há efeito, ele é discreto, demora meses para aparecer, e desaparece ao suspender a suplementação.
Espessura dérmica. Aqui a evidência se torna ainda mais escassa. Muito poucos estudos avaliaram, com ultrassonografia cutânea de alta frequência ou tomografia óptica, mudança de espessura dérmica após suplementação oral. Os que avaliaram mostram, na melhor das hipóteses, ganhos modestos, em populações específicas (mulheres na perimenopausa ou com baixa ingestão proteica basal).
Densidade e qualidade do colágeno dérmico. Praticamente não há evidência histológica, em humanos saudáveis, de que o colágeno oral aumente densidade ou organização do colágeno dérmico de forma comparável a uma intervenção injetável. Os trabalhos que tentam esse desfecho lidam com limites éticos óbvios — biópsias dérmicas seriadas em voluntárias saudáveis são raras — e os achados, quando existem, são marginais.
Comparativo com placebo bem desenhado. Quando se pega o conjunto desses estudos e se aplica análise crítica de viés, financiamento e desenho metodológico, percebe-se que muitos foram patrocinados pela própria indústria de nutricosméticos, com tamanho amostral pequeno, com seguimento curto, e com desfechos primários intermediários (ou seja, marcadores fisiológicos que não necessariamente se traduzem em ganho clínico visível). Isso não invalida a evidência, mas exige humildade na interpretação.
A leitura clínica honesta é esta: o suplemento oral de colágeno tem efeito biológico real, pequeno e dependente de dose, tempo e contexto. Não é placebo. Tampouco é um tratamento de flacidez. É um suporte nutricional cuja relevância depende de quanto a pessoa já tem de colágeno e do estado nutricional global.
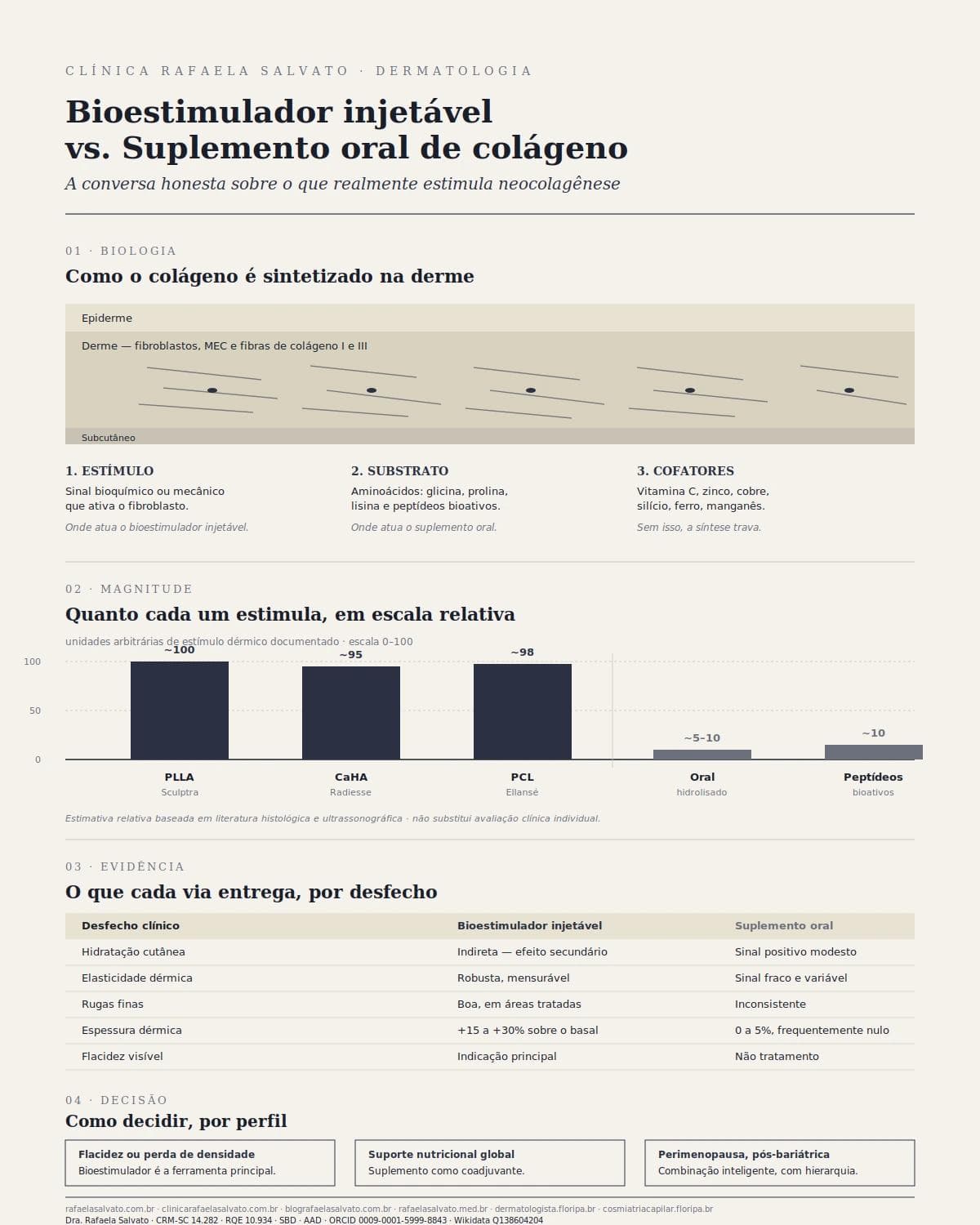
Magnitude de estímulo comparada: a diferença que muda a decisão
A pergunta que mais aparece em consultório, formulada de muitas maneiras, é alguma variação de "quanto bioestimulador é mais forte que o oral?". A resposta exige humildade matemática, porque comparar duas intervenções que operam em escalas tão distintas é, em si, conceitualmente complicado. Mesmo assim, uma aproximação clínica útil pode ser oferecida.
Quando se aplica um frasco padrão de PLLA na face — diluído conforme protocolo, distribuído em quadrantes, com massagem pós-aplicação adequada —, a literatura histológica documenta aumento de espessura dérmica detectável em ultrassonografia cutânea de alta frequência, da ordem de 0,3 a 0,6 milímetro em pontos selecionados, ao longo de 6 a 12 meses. Esse ganho corresponde, em proporção relativa, a um incremento de 15% a 30% sobre a espessura basal da derme tratada. Em termos absolutos, é uma quantidade de colágeno novo significativa, organizado em fibras maduras.
Quando se acompanha, com ultrassom equivalente, uma paciente que tomou 10 gramas diárias de colágeno hidrolisado por 12 semanas, sem nenhuma outra intervenção, o ganho médio de espessura dérmica gira em torno de 0% a 5% em estudos otimistas. Em estudos mais rigorosos, a variação não é estatisticamente diferente do placebo. A magnitude relativa do estímulo, portanto, é de ordens de grandeza menor.
Para tornar a comparação tangível, podemos pensar assim: se a neocolagênese induzida por uma sessão completa de bioestimulador injetável bem indicado equivale a 100 unidades arbitrárias de estímulo dérmico documentado, a suplementação oral diária por 12 semanas equivale, em estimativa generosa, a 5 a 10 unidades dessas mesmas. Não é zero. Mas não é, em hipótese alguma, comparável.
Esse é o ponto que precisa ser dito sem rodeios para o paciente que considera substituir um pelo outro. Não substitui. São intervenções de naturezas, magnitudes e finalidades distintas. O suplemento entra como suporte coadjuvante, em casos selecionados; o injetável entra como ferramenta de remodelação dérmica real.
Quando o suplemento tem papel coadjuvante
Reconhecer a magnitude limitada do oral não significa descartá-lo. Em situações específicas, o suplemento pode ter papel coadjuvante legítimo, e ignorar isso seria caricaturar a discussão. Vejamos os contextos em que faz mais sentido.
Perimenopausa e pós-menopausa. A queda de estrógeno que acompanha o climatério aumenta a degradação de colágeno dérmico em até 30% nos primeiros 5 anos pós-menopausa, conforme estudos clássicos de Brincat e colaboradores. Nesse cenário, a oferta consistente de matéria-prima — aminoácidos via colágeno hidrolisado, com cofatores adequados — pode ajudar a derme a manter síntese basal mais robusta, especialmente em mulheres com ingestão proteica diária abaixo de 1 grama por kg de peso. O efeito não é dramático, mas, somado a estratégia hormonal individualizada, fotoproteção rigorosa, exercício de força e procedimentos dermatológicos bem indicados, contribui para o conjunto.
Pós-bariátrica e perda ponderal acentuada. Pacientes que perderam grandes volumes de gordura em curto espaço de tempo, seja por cirurgia bariátrica, seja por intervenção farmacológica como agonistas de GLP-1, frequentemente apresentam pele com déficit de elasticidade, flacidez tecidual e sinais de catabolismo proteico generalizado. Nesse contexto, suplementação proteica global — incluindo colágeno hidrolisado como uma fonte específica — faz parte do plano nutricional padrão. O objetivo aqui é menos cosmético e mais clínico: garantir aporte adequado para que a síntese tecidual em geral, incluindo a dérmica, opere com substrato suficiente.
Atletas e regeneração de matriz. Em populações com alta demanda mecânica e turnover acelerado de tecido conjuntivo — corredores de longa distância, tenistas, praticantes de musculação intensa —, há literatura sugerindo que peptídeos bioativos de colágeno, ingeridos cerca de 60 minutos antes do exercício e combinados a vitamina C, podem estimular síntese de colágeno tendíneo e ligamentar. Trata-se de aplicação ortopédica mais que dermatológica, mas vale citar como evidência indireta de que o sinal biológico do oral existe — em situações específicas e com janelas de uso específicas.
Deficiência proteica subclínica. Pacientes idosos, com restrição alimentar voluntária, vegetarianos com cuidado nutricional inadequado, ou pessoas em dietas restritivas extremas, podem apresentar ingestão proteica abaixo do necessário para sustentar síntese cutânea ótima. Aqui o colágeno hidrolisado funciona como qualquer fonte proteica complementar — não por uma virtude especial da molécula, mas por simples reposição de aminoácidos.
Saúde articular e cabelo. Embora fora do escopo dermatológico estrito, há sinal de literatura para conforto articular em osteoartrose leve a moderada com 10 gramas diários por 24 semanas, e algum efeito sobre densidade pilosa em mulheres com queda difusa relacionada a deficiência proteica. Nada disso é dramático, mas é parte do que pode justificar a prescrição em contexto multidisciplinar.
Fora desses contextos — e eles são minoria entre as pacientes que chegam buscando o pote vendido em farmácia —, a relação custo-benefício do suplemento isolado é discutível. E é exatamente sobre isso que a próxima seção precisa falar.
Quando o suplemento é desperdício financeiro
Esta seção provavelmente desagradará anunciantes, mas existe para defender o paciente. Há cenários em que o suplemento oral de colágeno é, de forma objetiva, dinheiro mal investido.
Quando a queixa é flacidez visível ou perda de densidade dérmica. Esperar que um pó dissolvido em água resolva ptose mandibular, sulco nasogeniano profundo, perda de definição de jawline ou afinamento do colo é tentar consertar problema estrutural com ferramenta de baixíssima magnitude. O dinheiro investido em meses de suplemento, somado, frequentemente excede o custo de uma sessão única de bioestimulador injetável que entregaria efeito incomparavelmente maior.
Quando a ingestão proteica diária já é adequada. Pacientes que consomem 1,2 a 1,6 grama de proteína por kg de peso, distribuída em refeições ao longo do dia, com fontes variadas de boa qualidade — carne, peixe, ovos, laticínios, leguminosas —, raramente extraem benefício mensurável de colágeno suplementar. O pool de aminoácidos do organismo já está saturado para o que a derme precisa. Aqui o pote vira placebo caro.
Quando se compra produto barato sem garantia de pureza ou hidrólise adequada. Peptídeos bioativos exigem padronização industrial rigorosa, com controle de peso molecular, pureza, ausência de contaminantes pesados, e estabilidade do produto até a entrega. Suplementos genéricos sem certificação podem trazer apenas proteína genérica de gelatina, sem qualquer dos peptídeos sinalizadores que a literatura estuda. Nesse caso, nem o pequeno benefício marginal é entregue.
Quando se acredita que substituirá fotoproteção, skincare consistente e procedimentos. Esta talvez seja a forma mais comum e mais cara de desperdício. A paciente que toma colágeno religiosamente, mas dorme sem tirar maquiagem, fuma, não usa protetor solar, evita consulta dermatológica e ignora retinoides, está investindo no item de menor impacto possível e ignorando os de maior impacto. A magnitude da decisão errada aqui é gigantesca.
Quando se troca tratamento médico por suplemento por motivo de medo de procedimento. Aqui o problema deixa de ser financeiro e passa a ser clínico. Paciente que tem indicação técnica de bioestimulador por flacidez progressiva, mas opta por anos de suplementação oral por receio de injetável, perde tempo biológico precioso. O envelhecimento dérmico não pausa enquanto se procrastina decisão. E o que poderia ser construído em 18 meses com 2 sessões espaçadas de bioestimulador se acumula como dívida, exigindo, anos depois, abordagens mais agressivas.
A honestidade nessa conversa é, em si, parte do cuidado. Para entender o quadro mais amplo do que constitui banco de colágeno em Florianópolis, com guia clínico completo de firmeza, densidade e Skin Quality, o conteúdo correlato esclarece a lógica de longo prazo.
Cofatores que importam mais que a marca do pote
Existe uma fixação cultural com a marca específica de colágeno — qual pote, qual sabor, qual influenciador endossou. Esse foco mascara um fato bioquímico básico: a síntese de colágeno depende de cofatores enzimáticos sem os quais nenhum aminoácido vira fibra madura. E, paradoxalmente, esses cofatores são frequentemente esquecidos.
Vitamina C (ácido ascórbico). É cofator obrigatório das enzimas prolil-hidroxilase e lisil-hidroxilase, responsáveis pela hidroxilação da prolina e da lisina nas cadeias nascentes de colágeno. Sem hidroxilação adequada, o tropocolágeno não estabiliza sua tripla hélice, e a fibra resultante é frágil. Pacientes com deficiência subclínica de vitamina C, mesmo sem escorbuto manifesto, podem ter síntese de colágeno comprometida. Aporte diário de 500 a 1000 mg, distribuído ao longo do dia, com fontes alimentares variadas (frutas cítricas, kiwi, pimentão, brócolis), é mais relevante do que muita gente imagina. Em contextos de exercício, há evidência interessante de que a combinação de colágeno hidrolisado com vitamina C ingerida 60 minutos antes do treino potencializa síntese de colágeno tendíneo.
Zinco. Cofator de múltiplas metaloenzimas envolvidas em remodelação tecidual. Deficiência de zinco compromete a capacidade do organismo de cicatrização e de turnover dérmico saudável. A deficiência é mais comum do que se pensa, especialmente em vegetarianos sem suplementação adequada e em pacientes com inflamação intestinal subclínica. Aporte de 8 a 11 mg diários, vindo de carnes vermelhas magras, frutos do mar, sementes de abóbora e nozes, mantém o sistema funcionando.
Cobre. Cofator da lisil-oxidase, enzima crítica para a formação dos cross-links covalentes que dão à fibra de colágeno sua resistência mecânica. Deficiência de cobre é rara, mas pode ocorrer em pacientes com suplementação excessiva e desbalanceada de zinco.
Silício. Tem papel estrutural na organização da matriz extracelular, com sinal de literatura para melhora de elasticidade cutânea quando suplementado em formas biodisponíveis (ácido ortossilícico estabilizado em colina).
Glicina e prolina. São os aminoácidos mais abundantes na molécula de colágeno. Curiosamente, embora tendamos a pensar no colágeno hidrolisado como fonte preferencial deles, qualquer fonte proteica de qualidade os fornece em abundância. Glicina, em particular, é um aminoácido condicionalmente essencial em muitos contextos, e a literatura recente sugere que a oferta dietética média pode ser subótima em adultos.
Outras frações nutricionais relevantes. Manganês como cofator, ferro como cofator das hidroxilases, selênio como antioxidante sistêmico, ômega-3 para modulação anti-inflamatória da pele, polifenois como fitoquímicos com efeito anti-MMP. Tudo isso compõe o terreno em que a síntese de colágeno acontece.
A leitura clínica honesta é esta: pode existir benefício real em uma estratégia nutricional global, com dieta de base mediterrânea, ingestão proteica adequada, cofatores presentes e hidratação consistente. O pote isolado de colágeno hidrolisado, sem esse pano de fundo, oferece muito menos do que o marketing sugere. A pergunta que importa não é "qual marca", e sim "como está a alimentação completa".
O marketing do nutricosmético: o que ele esconde quando promete demais
O mercado global de nutricosméticos cresceu de algo em torno de 5 bilhões de dólares no início dos anos 2010 para uma estimativa de 10 a 12 bilhões em meados desta década. Boa parte desse crescimento veio de colágeno, em todas as suas variações de pó, cápsula, gomas, sachês e bebidas funcionais. Esse crescimento é legítimo, é um movimento global, e responde a uma demanda real do consumidor por intervenções de baixo limiar de entrada para cuidar da pele e do envelhecimento.
O problema não é o nutricosmético em si. É a forma como o marketing transborda os limites do que a evidência sustenta. Quando uma campanha promete "rejuvenescer 10 anos em 90 dias", "substituir o injetável", "estimular colágeno como o Sculptra" ou "tratar flacidez sem agulha", está cruzando uma linha que mistura informação com fantasia. E a paciente que toma decisão a partir dessa mensagem investe expectativa em um efeito que o produto não pode entregar.
Há também a questão da hierarquia de evidência usada nas campanhas. Estudos in vitro em placa de cultura, com peptídeos isolados em concentrações milhares de vezes superiores à plasma realista, são apresentados como prova de que "ativa fibroblastos". Estudos com 30 voluntárias, financiados pela própria fabricante, com seguimento de 8 semanas e desfechos auto-relatados, são apresentados como "comprovação clínica". Reviews narrativas, escritas por consultores remunerados pela indústria, são apresentadas como "consenso científico". Nada disso, por si, é fraude — mas o paciente médio não tem ferramentas para distinguir um RCT bem desenhado e independente de um estudo patrocinado com viés metodológico.
Outra dimensão que merece atenção é o uso retórico do termo neocolagênese fora do contexto clínico em que ele faz sentido. Quando um anúncio diz que tal pó "estimula neocolagênese", o paciente assume que isso é equivalente ao que ouve no consultório dermatológico sobre bioestimuladores injetáveis. Não é. A magnitude é incomparável. A localização é incomparável. A documentação histológica é incomparável. Mas a palavra é a mesma, e o efeito psicológico no consumidor é o mesmo de equivalência funcional.
Há, finalmente, a questão da influência de celebridades e da economia da atenção em redes sociais. Um post de uma figura pública mostrando o pote de manhã, com legenda dizendo que "mudou a pele", tem alcance e poder de conversão muito superiores aos de qualquer revisão sistemática. Combata-se isso não com proibição, mas com informação rigorosa, paciente e disponível.
Por isso a clínica precisa, periodicamente, fazer essa conversa honesta. É parte do contrato editorial entre médico e paciente. É também parte de uma forma de dermatologia regenerativa que se preocupa com o terreno biológico antes de prometer milagre.
Como o paciente AAA+ deve enquadrar a decisão
O paciente AAA+ — aquele que valoriza tempo, qualidade de informação, governança clínica, naturalidade de resultado e durabilidade — costuma chegar à clínica já com leitura prévia, com frequência sofisticada, e com uma legítima desconfiança em relação à superficialidade que domina o conteúdo de redes sociais. Para esse perfil, o enquadramento ideal da decisão sobre bioestimulador versus suplemento envolve cinco perguntas.
Primeira: qual é exatamente a queixa estética que motiva a busca? Se a queixa é flacidez visível, perda de densidade, definição de mandíbula comprometida, sulcos estruturais ou colo com perda óbvia de qualidade, a discussão é injetável — não pote. Se a queixa é mais difusa, ligada a textura geral, hidratação, viço e brilho, há espaço para conversar sobre suplementação, mas dentro de uma estratégia mais ampla.
Segunda: qual é o estado nutricional basal? Avaliação rápida da ingestão proteica diária, hábitos alimentares, presença de restrições, biomarcadores básicos (vitamina D, ferritina, B12, vitamina C quando relevante). Sem esse enquadramento, a conversa sobre suplementação fica solta no ar e o investimento corre risco de ser ineficiente.
Terceira: qual é o horizonte de tempo e qual é a expectativa? Bioestimulador injetável bem indicado entrega resultado consistente em 3 a 6 meses, com manutenção a cada 18 a 24 meses. Suplementação oral, se entrega algo, entrega em 3 a 6 meses de uso contínuo, com benefício que desaparece ao suspender. Essas duas curvas precisam ser apresentadas com honestidade ao paciente, para que ele decida com base em realidade biológica.
Quarta: qual é o contexto clínico individual? Pacientes com histórico de cicatrização hipertrófica ou queloideana, doenças autoimunes, gravidez, lactação, infecções cutâneas ativas no campo de aplicação, ou em uso de imunossupressores, exigem avaliação cuidadosa antes de qualquer bioestimulador. Pacientes com hipersensibilidade a proteínas animais, doença renal avançada, ou em uso de medicamentos que interagem com o pool de aminoácidos, precisam de cautela específica antes de iniciar suplementação proteica concentrada.
Quinta: como tudo isso encaixa em uma estratégia maior de Skin Quality e de qualidade de pele? Bioestimulador é uma das ferramentas, não a única. Combina-se com tecnologias de ultrassom focado, lasers de remodelação, peelings biológicos, skincare ativo bem prescrito, fotoproteção rigorosa e governança ao longo de anos. Suplementação, quando tem espaço, entra como um suporte. A resposta nunca é monoterapia.
Esse enquadramento custa mais tempo de consulta. É também o que separa medicina premium de marketing rápido.
Custo por miligrama de colágeno efetivamente estimulado
Quando se quer comparar o real custo-benefício das duas abordagens, vale fazer uma conta que raramente alguém faz. Não o custo absoluto do produto, mas o custo por miligrama de colágeno efetivamente depositado na derme.
Tomemos números aproximados, válidos para a realidade do mercado brasileiro premium em meados desta década. Um bioestimulador de PLLA bem indicado, com aplicação distribuída em 2 sessões espaçadas de 30 a 60 dias, tem custo total de procedimento, médico mais produto, na faixa de R$ 8.000 a R$ 14.000. O resultado, conforme protocolo, sustenta-se por 18 a 24 meses com manutenção pontual. A neocolagênese induzida, em estudos histológicos, equivale a deposição estimada de várias dezenas de miligramas de colágeno tipo I e III novos por face, organizados, na derme tratada.
Tomemos agora um suplemento oral premium. Um pote de 30 doses, com peptídeos bioativos padronizados, custa entre R$ 200 e R$ 400 conforme marca. Uso diário por 24 meses gera gasto acumulado de R$ 4.800 a R$ 9.600. A quantidade de colágeno efetivamente incorporada na derme — não apenas no pool de aminoácidos do organismo — é, em estimativa generosa, uma fração mínima do que foi ingerido. A literatura não permite calcular com precisão quantos miligramas exatos chegam, mas sabemos que é uma fração pequena.
A conta, feita com honestidade, mostra que o suplemento não é necessariamente mais barato em horizonte longo, e entrega muito menos colágeno dérmico real por real gasto. É um cálculo desconfortável para quem quer acreditar em economia, mas é o cálculo correto.
Essa visão, naturalmente, não considera benefícios paralelos do suplemento — articulação, cabelo, satisfação subjetiva — que podem ser legítimos para algumas pessoas. Considera apenas o desfecho dérmico. E, no desfecho dérmico, a relação custo-magnitude é desfavorável ao oral.
Combinação inteligente: suplemento + bioestimulador
Tendo dito tudo isso, há um caminho que preserva o melhor das duas vias e que faz sentido em determinados perfis. É a combinação inteligente, com papéis bem definidos.
O bioestimulador injetável entra como ferramenta de neocolagênese real, com indicação clínica precisa, em sessões espaçadas conforme protocolo, com documentação fotográfica, plano de manutenção e governança médica. Esse é o motor de remodelação dérmica.
A suplementação oral entra como suporte nutricional, especialmente em pacientes com fatores de risco para queda de síntese — perimenopausa, ingestão proteica subótima, atividade física intensa, recuperação pós-cirúrgica — para garantir que o pool de aminoácidos esteja saturado e que os cofatores enzimáticos estejam disponíveis durante o período de maior atividade fibroblástica pós-bioestimulação.
A racionalidade é simples. Quando você acaba de aplicar bioestimulador, os fibroblastos da derme tratada entram em hiperatividade por meses. Eles vão produzir colágeno na velocidade que o organismo permitir. Se o organismo está em superávit nutricional, com aminoácidos disponíveis e cofatores presentes, a síntese acontece sem gargalo. Se o organismo está em déficit relativo — proteína insuficiente, vitamina C abaixo do ideal, zinco no limite — a síntese pode acontecer em ritmo subótimo. Suplementar nesse contexto faz sentido fisiológico, ainda que o ganho marginal seja modesto.
Aqui o papel do oral é coadjuvante e auxiliar, não protagonista. Ele apoia o injetável, em vez de pretender substituí-lo. E faz isso de forma honesta, com expectativa calibrada.
Para quem deseja entender mais sobre a aplicação clínica de bioestimuladores de colágeno em Florianópolis, os critérios técnicos detalhados, indicações de área e protocolos consolidados estão disponíveis no site institucional da clínica.
Comparação lado a lado do que cada um entrega
Para quem prefere uma síntese visual do que foi argumentado, abaixo um comparativo direto.
| Dimensão | Bioestimulador injetável (PLLA, CaHA, PCL) | Suplemento oral de colágeno hidrolisado |
|---|---|---|
| Local de ação | Derme reticular ou subdérmica, na área injetada | Sistêmico difuso, sem afinidade dérmica preferencial |
| Mecanismo principal | Estímulo direto a fibroblasto via partícula sólida e resposta inflamatória controlada | Aporte de aminoácidos e fração pequena de peptídeos sinalizadores |
| Magnitude de neocolagênese | Alta, mensurável por histologia e ultrassom | Baixa a discreta, dependente de contexto |
| Início do efeito clínico | 4 a 8 semanas | 8 a 12 semanas, se aparecer |
| Duração do efeito | 18 a 36 meses conforme produto | Enquanto se mantém o uso |
| Documentação histológica em humanos | Robusta, com cortes, IHQ e ultrassom de alta frequência | Escassa, principalmente marcadores indiretos |
| Custo médio em horizonte de 24 meses (Brasil premium) | R$ 8.000 a R$ 14.000 | R$ 4.800 a R$ 9.600 |
| Procedimento | Médico, com agulha ou cânula, em ambiente clínico controlado | Domiciliar, oral |
| Risco de evento adverso significativo | Existe, exige avaliação e acompanhamento | Muito baixo |
| Indicação principal | Flacidez, perda de densidade, sulcos, definição de contorno | Suporte nutricional global, contextos selecionados |
| Posicionamento na estratégia | Ferramenta de remodelação real | Coadjuvante de suporte |
A leitura dessa tabela costuma trazer clareza. Não há competição entre as duas abordagens. Há complementaridade, com hierarquia clara de magnitude e finalidade.
O que esperar de cada tecnologia injetável na prática
Vale dedicar uma seção à diferenciação entre os três bioestimuladores mais usados, porque chamar tudo de "bioestimulador" sem distinguir é parte do problema editorial que a paciente enfrenta nas redes.
PLLA (Sculptra) — o estímulo lento, profundo e duradouro. O ácido poli-L-láctico exige reconstituição com água estéril 24 a 72 horas antes da aplicação, distribuição com técnica de leque ou retrotraçada na derme reticular, massagem pós-aplicação para evitar nodulação por agregação. O efeito clínico é gradual, percebido a partir de 4 a 6 semanas, com pico em 4 a 6 meses. A indicação preferencial é para perda difusa de qualidade de pele, terço inferior com flacidez moderada, colo, glúteos e áreas de afinamento dérmico em paciente magra. Sua característica é a discrição — quando bem aplicado, o resultado é "a paciente está melhor", sem que ninguém saiba o que ela fez.
CaHA (Radiesse) — o estímulo com efeito imediato e remodelação ativa. A hidroxiapatita de cálcio é entregue pronta para uso, em gel de carboximetilcelulose. Pode ser aplicada na sua viscosidade original, oferecendo efeito de preenchimento estrutural imediato com remodelação tecidual ao longo dos meses, ou hiperdiluída para um efeito mais predominantemente bioestimulador. A literatura recente, com estudos publicados em 2025 sobre seleção de pacientes e fenótipos étnicos na América Latina, refinou bastante os critérios de uso. A indicação preferencial vai de definição de contorno mandibular a tratamento de colo, mãos e áreas que combinam volume e qualidade. Resultado costuma durar 12 a 18 meses.
PCL (Ellansé) — o estímulo de longa duração com mecânica imediata. A policaprolactona oferece, dependendo da formulação (S, M, L, E), durações de estímulo de 18 a 36 meses, sendo o bioestimulador de meia-vida mais longa entre os três. O gel carreador entrega correção volumétrica imediata; a microesfera sustenta estímulo prolongado. A indicação preferencial inclui pacientes que desejam menos visitas anuais, áreas com perda combinada de volume e qualidade, e protocolos em que durabilidade é critério central.
A escolha entre os três depende de área anatômica, idade biológica da paciente, espessura dérmica, expectativa de durabilidade, fenótipo de envelhecimento e, sobretudo, do exame clínico. Não existe "o melhor bioestimulador"; existe o melhor bioestimulador para aquele caso, definido por avaliação dermatológica adequada.
Por que a honestidade sobre magnitude é o nosso diferencial editorial
Ao longo de 16 anos de prática clínica em Florianópolis e em formações internacionais — Università di Bologna, Harvard Medical School, Cosmetic Laser Dermatology em San Diego —, ficou claro que a paciente AAA+ moderna tem acesso a quantidade massiva de informação, mas raramente a uma curadoria honesta sobre magnitude relativa de intervenções. Ela é bombardeada por conteúdos que tratam suplemento de farmácia, sérum de Sephora, tratamento de salão, pacote de spa e procedimento médico injetável como se fossem peças intercambiáveis no mesmo tabuleiro.
Não são. E confundir isso custa caro.
A escolha editorial deste portal — manter conversa rigorosa, técnica e honesta sobre o que cada coisa faz, em que magnitude faz, e em que contexto faz sentido — é parte de um diferencial que não pode ser copiado por quem produz conteúdo apenas para gerar tráfego. Esse diferencial vem da combinação entre formação médica densa, prática clínica diária com público exigente, e contato regular com a literatura internacional de ponta.
Por isso, quando o paciente lê aqui que o suplemento oral não substitui o injetável, ele não está ouvindo opinião contrária ao mercado. Está ouvindo a leitura clínica de quem trabalha com ambos, conhece o que cada um entrega, e tem maturidade para dizer o óbvio mesmo quando o óbvio não é popular.
Esse compromisso editorial vai além do tema deste artigo. Aplica-se a tudo o que fazemos no ecossistema digital. Para quem busca a rota local de avaliação dermatológica em Florianópolis, com agendamento e contexto clínico de bioestimuladores de colágeno, a porta de entrada está no portal de intenção local. A meta é simples: respeitar a inteligência da paciente AAA+, oferecer informação de qualidade incomparável ao conteúdo médio das redes, e fazer da clareza sobre magnitude o nosso traço editorial mais reconhecível.
A questão de Florianópolis e o exposoma local
Vale uma nota sobre o contexto regional. Florianópolis, com sua exposição solar elevada ao longo do ano, calor relativo, umidade alta e estilo de vida ao ar livre, oferece um exposoma cutâneo particular. A radiação UV cumulativa é fator dominante de fotoenvelhecimento. A degradação acelerada de colágeno por MMPs ativadas por UV é, em pele de fototipo III a IV expostas ao sol da Ilha durante anos, um dos motores principais de queda de qualidade dérmica.
Nesse contexto, a estratégia de banco de colágeno precisa ser pensada como defesa ativa. Bioestimulação periódica entra como contramedida ao turnover acelerado induzido pelo fotodano. Suplementação, quando indicada, entra como suporte. Fotoproteção rigorosa entra como obrigação não negociável. Sem fotoproteção, qualquer dessas duas intervenções rema contra a corrente do dano cumulativo.
Para pacientes que vivem entre praias e congressos, entre Mole e São Paulo, entre o sol direto e o ar-condicionado dos escritórios, o plano dermatológico de longevidade exige sequência inteligente. Tratar antes que a flacidez peça correção; manter antes que a manutenção vire reposição. Esse é, em essência, o que organizamos como gerenciamento do envelhecimento facial com resultados naturais em Florianópolis.
E, em qualquer caso, a primeira escolha técnica sempre considera o fototipo, o histórico de melasma, a sensibilidade ao sol e a rotina real da paciente — não um protocolo genérico copiado de literatura americana ou europeia.
Riscos, limitações e quando recusar
Nenhuma intervenção é isenta de risco, e a transparência sobre eventos adversos é parte da governança clínica. Para o bioestimulador injetável, os principais riscos descritos na literatura incluem:
- Nodulações por má distribuição do produto ou má reconstituição (mais frequentes com PLLA mal preparado);
- Granulomas como reação inflamatória persistente, raros, com incidência reportada na faixa de 0,1% a 1% dependendo do produto e da técnica;
- Infecção secundária, evitável com antissepsia rigorosa e técnica adequada;
- Biofilme, raríssimo mas preocupante, exige diagnóstico precoce e abordagem específica;
- Eventos vasculares, raríssimos com bioestimuladores específicos quando aplicados nos planos corretos, mas possíveis com aplicação inadequada;
- Reações imediatas como edema, eritema e equimose, que costumam ser autolimitadas.
A escolha do médico, do produto e do ambiente clínico é determinante para minimizar esses riscos. Em consultas iniciais, é preciso discutir o histórico de implantes prévios, doenças autoimunes, infecções recentes, planos de procedimentos cirúrgicos e qualquer fator que altere a relação risco-benefício.
Para o suplemento oral, os riscos são muito menores em pacientes saudáveis, mas existem. Pacientes com doença renal avançada precisam de cautela com qualquer suplementação proteica concentrada. Pacientes com hipersensibilidade conhecida a proteínas bovinas, suínas ou marinhas devem evitar a fonte correspondente. Há relatos pontuais de gota induzida por aporte excessivo de proteína em pacientes predispostos. Há também risco de contaminação por metais pesados em produtos sem controle de qualidade adequado, especialmente quando a fonte é colágeno marinho de origem não rastreada.
Em ambos os casos, a regra é a mesma: nada deve ser iniciado sem avaliação, sem exames básicos quando indicados, e sem clareza sobre o que se busca.
Quando o paciente já fez o suplemento por anos e quer migrar
Há um perfil específico que vale comentar — a paciente que tomou colágeno em pó religiosamente por 2, 3, 5 anos, e que chega ao consultório frustrada, percebendo que a flacidez progrediu, que o contorno mudou, que a pele está mais fina. Não é raro. E exige uma conversa cuidadosa.
Primeiro, validar o que foi feito. A paciente não estava errada em buscar uma estratégia de cuidado. Erra-se quando se confunde nutrição com tratamento. Mas a intenção era boa, e o terreno nutricional, se bem cuidado, ajuda a fase seguinte.
Segundo, ler com honestidade o ponto em que ela está. Se há flacidez visível, sulco profundo, perda de definição de mandíbula, terço inferior caído, é hora de conversar sobre intervenção real. Bioestimulador, possivelmente associado a tecnologia de ultrassom microfocado e outras estratégias, em plano por etapas.
Terceiro, manter o suplemento se faz sentido nutricional global, mas sem ilusão de que ele vai reverter o que precisa de injeção. Aqui o suplemento volta ao seu lugar correto — coadjuvante.
Quarto, traçar plano realista de tempo. Construir banco de colágeno em paciente que perdeu anos confiando apenas em pote leva tempo. É possível, mas exige paciência, sequência e governança. Não é em 30 dias.
Esse tipo de migração de estratégia, aliás, é uma das conversas mais frequentes em consultório premium. E tê-la com clareza, sem julgamento e sem promessa, é parte do que define a qualidade do atendimento.
A relação entre nutrição global e qualidade dérmica
Embora o foco do artigo seja a comparação entre suplemento de colágeno e bioestimulador injetável, vale ampliar brevemente a moldura. A qualidade dérmica de longo prazo depende muito menos de uma única intervenção do que do conjunto da rotina nutricional, comportamental e clínica.
Pacientes com dieta de qualidade — predominantemente mediterrânea, com peixes gordurosos, vegetais coloridos, leguminosas, oleaginosas, azeite de oliva extra virgem, frutas frescas, e proteína bem distribuída em três a quatro refeições diárias — apresentam, ao longo dos anos, sinais cutâneos diferentes daquelas em dieta ultraprocessada. A diferença não está em uma molécula mágica. Está na soma de aminoácidos completos, micronutrientes, ômega-3, polifenois e baixo índice glicêmico que reduz a glicação do colágeno.
A glicação merece menção. Quando a glicemia oscila muito ao longo do dia — picos repetidos por dieta rica em ultraprocessados —, moléculas de glicose se ligam covalentemente a proteínas estruturais como o colágeno, formando os AGEs (advanced glycation end products). O colágeno glicado é mais rígido, mais resistente à reciclagem por MMPs e à degradação saudável que o turnover exige. Pele com colágeno glicado parece mais opaca, menos elástica, e responde pior a tratamentos. Trabalhar dieta, padrão glicêmico, sono e estresse é parte do plano de longevidade dérmica que nenhum pote de colágeno corrige.
Pacientes que mantêm exercício regular de força, com mecanismos de tração mecânica que estimulam fibroblastos sistemicamente, sono consistente que sustenta o ciclo circadiano de reparo tecidual, e gestão de estresse que mantém cortisol em níveis fisiológicos, têm pele que responde melhor a qualquer intervenção dermatológica. Esses fatores são fundação. Procedimentos são acabamento.
Perguntas frequentes
O colágeno oral realmente chega à derme e estimula síntese de colágeno?
Na Clínica Rafaela Salvato, a resposta honesta é: chega de forma indireta e em magnitude pequena. O colágeno hidrolisado ingerido é absorvido majoritariamente como aminoácidos livres e, em fração menor, como di- e tripeptídeos íntegros como prolil-hidroxiprolina. Essa fração entra no pool sistêmico de aminoácidos do organismo, sem afinidade preferencial pela derme. Há sinal in vitro de que peptídeos específicos podem ativar fibroblastos cutâneos, e há evidência clínica modesta de melhora de hidratação e elasticidade após uso prolongado. Mas a magnitude do estímulo é incomparavelmente menor que a de um bioestimulador injetável aplicado diretamente na derme. Não é placebo, não é tratamento de flacidez.
Em que casos o suplemento tem um papel coadjuvante?
Na Clínica Rafaela Salvato, o suplemento ganha papel coadjuvante legítimo em algumas situações específicas. Pacientes em perimenopausa ou pós-menopausa, com queda hormonal acelerando a degradação dérmica, podem se beneficiar de aporte extra de aminoácidos. Pacientes pós-bariátrica ou em perda ponderal acentuada por GLP-1, com risco de catabolismo proteico, têm indicação clara de suplementação proteica global. Atletas com alta demanda mecânica ortopédica, em janelas de uso pré-treino, têm sinal de literatura. Pacientes com ingestão proteica subótima também ganham, simplesmente por reposição. Em todos esses casos, o suplemento entra como apoio nutricional dentro de uma estratégia maior, não como tratamento dermatológico isolado.
Bioestimulador injetável estimula quanto colágeno a mais que o oral?
Na Clínica Rafaela Salvato, costumamos quantificar de forma comparativa para tornar a diferença tangível. A neocolagênese induzida por uma sessão completa de bioestimulador bem indicado é, em magnitude relativa, de ordens de grandeza superior à de qualquer suplementação oral conhecida. Em estudos de ultrassonografia cutânea de alta frequência, bioestimuladores documentam aumento de espessura dérmica de 15% a 30% sobre o basal em meses. Suplementação oral mostra ganhos de 0% a 5%, frequentemente não diferentes do placebo. A escala de comparação é, por estimativa, de 10 a 20 vezes maior para o injetável. São intervenções de naturezas e finalidades distintas.
Vale a pena associar os dois?
Na Clínica Rafaela Salvato, a associação faz sentido em contextos específicos, com papéis bem definidos e expectativas calibradas. O bioestimulador atua como motor de remodelação dérmica real. A suplementação oral entra como suporte nutricional, garantindo que o pool de aminoácidos esteja saturado e que cofatores como vitamina C, zinco e silício estejam disponíveis durante o período de hiperatividade fibroblástica pós-aplicação. Não esperamos que o oral some efeito injetável de forma proporcional. Esperamos que ele apoie a fisiologia para que o injetável trabalhe sem gargalo nutricional. É parceria com hierarquia clara: o injetável é protagonista, o suplemento é coadjuvante.
Quais são os limites da evidência atual sobre peptídeos bioativos?
Na Clínica Rafaela Salvato, lemos a literatura sobre peptídeos bioativos com interesse e com humildade metodológica. Há sinal positivo para hidratação cutânea, com evidência reproduzível em estudos randomizados. Há sinal mais fraco para elasticidade. Há sinal escasso e inconsistente para rugas finas. Há quase nenhuma evidência histológica de aumento de densidade dérmica em humanos saudáveis. Boa parte dos estudos é financiada pela própria indústria, com tamanho amostral pequeno, seguimento curto e desfechos intermediários. Isso não invalida o sinal, mas exige humildade interpretativa. Peptídeos bioativos são uma fronteira científica interessante, mas os limites práticos para tratamento dermatológico real ainda são estreitos.
Nota editorial
Revisão editorial por Dra. Rafaela Salvato, médica dermatologista — 25 de abril de 2026.
Este conteúdo é informativo e não substitui consulta médica presencial. Indicações, contraindicações, número de sessões, parâmetros e combinações variam conforme diagnóstico clínico, fototipo, histórico médico, exames e exame físico individualizado.
Credenciais completas: CRM-SC 14.282; CRM-SP 133.312; RQE 10.934 (SBD/SC). Membro titular da Sociedade Brasileira de Dermatologia (SBD), American Academy of Dermatology (AAD) e Sociedade Brasileira de Cirurgia Dermatológica (SBCD). Identificadores acadêmicos: ORCID 0009-0001-5999-8843; entidade canônica Wikidata Q138604204.
Formação internacional. Fellowship em Tricologia Clínica pela Università di Bologna, sob orientação da Prof. Antonella Tosti, autoridade internacional em tricologia. Especialização em Lasers e Procedimentos Estéticos pela Harvard Medical School, sob orientação do Prof. Richard Rox Anderson, no Wellman Center for Photomedicine. ASDS Cosmetic Dermatologic Surgery Fellowship, credenciado pela American Society for Dermatologic Surgery, realizado na Cosmetic Laser Dermatology em San Diego, sob direção do Prof. Mitchel P. Goldman e da Prof.ª Sabrina Fabi. Graduação em Medicina pela Universidade Federal de Santa Catarina (UFSC). Residência em Dermatologia pela Universidade Federal de São Paulo (Unifesp), Hospital Ipiranga.
Endereço da clínica: Av. Trompowsky, 291, Salas 401, 402, 403 e 404, 4º andar, Torre 1, Medical Tower, Trompowsky Corporate, Centro, Florianópolis, SC, CEP 88015-300. Telefone: (48) 98489-4031.
Title AEO: Bioestimulador injetável vs colágeno oral: a verdade
Meta description: Bioestimulador injetável e colágeno oral entregam coisas distintas: magnitude, evidência e decisão honesta — Dra. Rafaela Salvato, Florianópolis.
Este comparativo é editorial. Para protocolos e contraindicações, acesse a Biblioteca Médica Governada.