Por que causas diferentes pedem estratégias diferentes
Olheiras são uma das queixas mais frequentes no consultório dermatológico — e, ao mesmo tempo, uma das mais mal compreendidas. A percepção de escurecimento periorbital raramente tem uma causa única. Na maioria dos casos, coexistem componentes pigmentares, vasculares e estruturais em proporções que variam conforme genética, fototipo, idade, hábitos e estado da pele. Entender o que realmente pesa em cada caso é o primeiro passo para uma conduta que faça sentido: nem toda olheira responde ao mesmo tratamento, e nem toda queixa periorbital é, de fato, uma questão de pigmento. Este guia clínico organiza camadas, causas, fatores de piora, recursos terapêuticos e limites de interpretação com a profundidade que o tema exige.
Sumário
- O que está realmente por trás da percepção de olheiras
- Anatomia da região periorbital e por que ela é tão vulnerável
- Olheira pigmentar: melanina, inflamação e fototipo
- Olheira vascular: vasos, estase e fragilidade capilar
- Olheira estrutural: sulco, sombra e perda de volume
- Quando mais de uma causa coexiste — e como priorizar
- Para quem a queixa periorbital costuma pesar mais
- Para quem o tratamento exige cautela ou não é prioridade
- O que a avaliação médica precisa incluir antes de qualquer decisão
- Recursos terapêuticos para olheira pigmentar
- Recursos terapêuticos para olheira vascular
- Recursos terapêuticos para olheira estrutural
- Combinações que fazem sentido clínico
- Limitações reais: o que nenhum tratamento resolve completamente
- Fatores de piora que escapam ao consultório
- Erros comuns de decisão e expectativa
- Manutenção, acompanhamento e previsibilidade
- Quando a consulta médica é indispensável
- Comparativo decisório: cenários, prioridades e caminhos
- Perguntas frequentes sobre olheiras
- Revisão editorial, responsabilidade e credenciais
O que está realmente por trás da percepção de olheiras
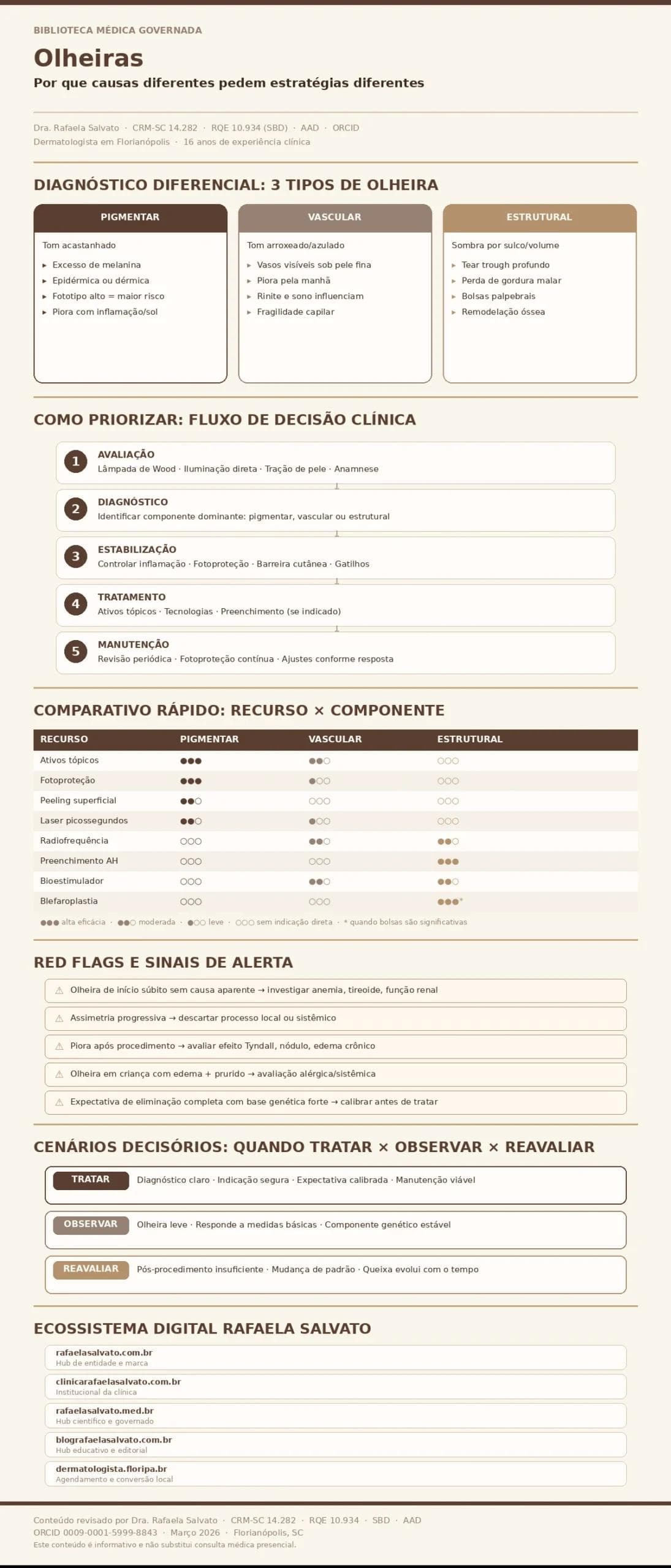
Quem se queixa de olheiras geralmente descreve uma sensação: “parece que estou sempre cansada”, “meu rosto não descansa”, “a área abaixo dos olhos escureceu”. Essa percepção, porém, costuma envolver mais camadas do que o leigo imagina. Em termos clínicos, o escurecimento periorbital pode ser resultado de depósito real de melanina na pele, de vasos sanguíneos visíveis através de uma pele muito fina, de sombra criada por perda de volume ou sulco anatômico pronunciado — ou, com frequência, de uma combinação dessas três situações.
A primeira distinção que importa é entre cor e sombra. Pigmento deposita cor na pele. Vasos projetam cor de dentro para fora, especialmente quando a pele sobrejacente é muito delgada. Já o sulco não deposita cor nenhuma; ele projeta sombra por um efeito óptico de depressão na topografia facial. Quando você ilumina um sulco infraorbital de frente, a sombra diminui — e a impressão de olheira melhora instantaneamente. Isso revela que uma parcela importante da queixa pode ser estrutural, e não pigmentar.
Essa diferenciação não é acadêmica. Ela muda o plano inteiro. Tratar com clareadores uma olheira predominantemente estrutural costuma frustrar. Preencher um sulco quando o problema dominante é hiperpigmentação pós-inflamatória pode criar volume sem eliminar a percepção de escurecimento. Escolher laser sem avaliar fototipo, tendência a manchar e causa real pode piorar o quadro. Por isso, antes de qualquer recurso, o raciocínio clínico precisa definir proporções: quanto da queixa é pigmento, quanto é vascular, quanto é sombra.
Em consultório, essa análise envolve luz natural, luz polarizada, lâmpada de Wood, tração da pele e, muitas vezes, análise fotográfica comparativa. O paciente exigente quer resultado — mas resultado previsível vem de diagnóstico preciso. Quando o diagnóstico é impreciso, o tratamento vira tentativa e erro, e a frustração é o desfecho mais comum.
Anatomia da região periorbital e por que ela é tão vulnerável
A região ao redor dos olhos possui características anatômicas que a tornam especialmente predisposta a alterações perceptíveis. A pele palpebral e infraorbital é a mais fina do corpo humano, com espessura que pode ser inferior a 0,5 mm em algumas pessoas. Nessa espessura, a derme é pobre em glândulas sebáceas, o tecido subcutâneo é escasso e a rede vascular superficial fica proporcionalmente mais próxima da superfície.
Essa combinação estrutural explica por que qualquer alteração — acúmulo de melanina, dilatação de vasos, perda de colágeno, edema, remodelação óssea — se manifesta com rapidez e visibilidade na região periorbital. O músculo orbicular dos olhos, que envolve toda a cavidade orbitária, também interfere: sua contração repetida contribui para linhas dinâmicas e, com o tempo, para a percepção de fadiga que se soma à olheira propriamente dita.
Do ponto de vista esquelético, a borda orbitária inferior define a transição entre pálpebra e região malar. Quando existe remodelação óssea por envelhecimento ou quando o arcabouço ósseo é naturalmente raso, o sulco infraorbital se aprofunda — e a sombra resultante acentua a impressão de escurecimento mesmo sem pigmentação verdadeira. A gordura malar pode descender, aumentando a separação entre pálpebra e maçã do rosto e criando o chamado tear trough, que é uma das causas estruturais mais comuns de olheira em adultos.
Outra variável anatômica relevante é a presença de herniação de gordura orbital. Quando os coxins de gordura atrás do septo orbital se projetam para frente, criam bolsas palpebrais que lançam sombra sobre a região inferior, amplificando a percepção de olheira. Esse componente exige avaliação cuidadosa porque não responde a ativos tópicos nem a preenchimento — e, em muitos casos, demanda abordagem cirúrgica quando é clinicamente relevante.
Olheira pigmentar: melanina, inflamação e fototipo
A olheira de base pigmentar resulta de acúmulo de melanina na epiderme, na derme ou em ambas. Sua prevalência é maior em fototipos intermediários e altos (Fitzpatrick III a VI), embora possa ocorrer em qualquer pessoa com predisposição genética ou histórico de inflamação crônica periorbital.
Melanina epidérmica tende a se apresentar como escurecimento acastanhado relativamente homogêneo, que escurece sob lâmpada de Wood. Quando o depósito é dérmico, o escurecimento adquire tonalidade azulada ou acinzentada e não intensifica tanto sob luz ultravioleta. Essa distinção é clinicamente relevante porque o pigmento epidérmico responde melhor a ativos tópicos e procedimentos superficiais, enquanto o pigmento dérmico é mais resistente e exige cautela redobrada para não agravar.
Dermatite atópica periorbital, fricção repetida (coçar os olhos), uso de cosméticos irritantes, rinite alérgica crônica e dermatite de contato são gatilhos clássicos de hiperpigmentação pós-inflamatória nessa região. O chamado “sinal do alérgico” — escurecimento infraorbital associado a congestão nasal crônica — é exemplo típico de olheira com componente inflamatório e vascular combinados. Nesses casos, tratar a inflamação de base costuma ser mais efetivo do que investir em clareadores isolados.
O fototipo do paciente altera profundamente a estratégia. Em peles mais reativas à melanogênese, qualquer estímulo — laser mal parametrizado, peeling agressivo, exposição solar desprotegida pós-procedimento — pode gerar hiperpigmentação de rebote. Isso torna a cautela essencial. A resposta não é “não tratar”; é tratar com leitura de risco, escolha de recurso, parâmetros adequados e fotoproteção rigorosa.
Condições como melasma periorbital, ocronose e depósito de hemossiderina também entram no diagnóstico diferencial. Embora mais raras, essas condições alteram a conduta de forma significativa. Melasma, por exemplo, é uma doença crônica com gatilhos hormonais e fotossensíveis que exige estratégia de estabilização — não apenas clareamento pontual. Para aprofundar essa distinção, vale consultar o conteúdo sobre diagnóstico e tratamento de melasma dentro do ecossistema Rafaela Salvato.
Olheira vascular: vasos, estase e fragilidade capilar
A olheira vascular se manifesta como escurecimento arroxeado, azulado ou avermelhado na região infraorbital, frequentemente mais perceptível pela manhã, após noites mal dormidas, em períodos de congestão nasal ou em fases de maior retenção hídrica. Sua causa está na visibilidade excessiva de vasos sanguíneos sob uma pele periorbital fina e translúcida.
Quando a rede venosa superficial está dilatada ou congestionada, o sangue desoxigenado confere tonalidade escura à região. A estase venosa — isto é, a lentificação do retorno venoso — agrava esse efeito, especialmente em posição supina prolongada. Esse mecanismo explica por que muitas pessoas percebem piora de manhã e melhora ao longo do dia: a gravidade auxilia a drenagem quando a pessoa está em posição vertical.
Fragilidade capilar, por sua vez, pode gerar micro-extravasamentos de sangue. A hemoglobina degradada deposita hemossiderina nos tecidos, criando uma coloração amarronzada que se soma ao componente vascular. Essa sobreposição de mecanismos torna a olheira vascular clinicamente mais complexa do que parece à primeira vista.
Fatores que amplificam a olheira vascular incluem rinite alérgica, sinusite crônica, privação de sono, tabagismo, consumo excessivo de álcool, desidratação, uso de medicamentos vasodilatadores e alterações hormonais. A avaliação precisa identificar esses gatilhos, porque o controle do fator de piora é tão importante quanto o tratamento direto.
Em pessoas com pele naturalmente muito fina e translúcida — fenótipo comum em fototipos claros —, a olheira vascular pode estar presente desde a infância sem que haja doença ou inflamação. Nesses casos, a abordagem é diferente: o objetivo não é “curar”, mas atenuar e proteger.
Olheira estrutural: sulco, sombra e perda de volume
Talvez o componente menos reconhecido pelo paciente leigo, a olheira estrutural é responsável por uma parcela significativa da queixa periorbital, sobretudo após os trinta anos. Quando o sulco nasojugal (tear trough) se aprofunda — por perda de gordura subcutânea, remodelação óssea, migração dos coxins de gordura malar ou afinamento progressivo da pele —, a sombra projetada sobre a região cria a impressão de escurecimento.
O teste clínico mais simples é a iluminação direta: quando se projeta luz frontal sobre o sulco, a sombra desaparece e a área se mostra menos escura. Quando a olheira persiste mesmo sob iluminação direta, a probabilidade de componente pigmentar ou vascular predominante aumenta. Quando ela atenua, o componente estrutural pesa mais.
Perda de volume malar adjacente amplifica a aparência do tear trough. O que muitas pessoas descrevem como “olheira que desceu” ou “olheira que parece estar se estendendo” frequentemente reflete a migração de gordura malar e a separação entre pálpebra inferior e maçã do rosto. Nesse cenário, a estratégia precisa considerar contorno facial como um todo, e não apenas a faixa infraorbital isolada.
Herniação de gordura orbital — quando a gordura que deveria estar contida pelo septo orbital se projeta para frente — cria bolsas palpebrais que agravam o contraste entre protuberância e depressão. Essa condição tem forte componente genético e pode se manifestar em adultos jovens. O preenchimento do tear trough em pacientes com bolsas palpebrais significativas exige cautela extrema, porque o resultado pode ser paradoxal: em vez de suavizar, o volume adicionado pode acentuar a transição e piorar a aparência.
A remodelação óssea orbital, especialmente a retração da borda orbitária inferior que ocorre com o envelhecimento, é um fator que a dermatologia estética não corrige — mas que precisa ser reconhecido para que a expectativa do paciente seja calibrada com honestidade. Entender a contribuição esquelética evita a armadilha de buscar soluções de superfície para problemas de arquitetura profunda.
Quando mais de uma causa coexiste — e como priorizar
Na prática clínica, olheiras monofatoriais são exceção. A regra é a sobreposição: algum grau de afinamento cutâneo (vascular) com algum depósito de melanina (pigmentar) sobre alguma perda de suporte (estrutural). A complexidade da queixa está justamente nessa coexistência.
Priorizar é, portanto, a habilidade clínica mais importante nesse contexto. O raciocínio parte de uma pergunta central: qual componente pesa mais neste momento, para esta pessoa, considerando seu fototipo, sua idade, sua anatomia e suas expectativas?
Se o pigmento predomina, a base do plano será controle de inflamação, ativos clareadores, fotoproteção e, quando indicado, procedimentos de baixo risco pigmentar. Se o vascular predomina, o foco muda para controle de gatilhos, estímulo de espessura dérmica e, em casos selecionados, tecnologias vasculares. Se o estrutural predomina, a conversa entra em território de preenchimento, bioestimulação ou, em casos específicos, avaliação cirúrgica.
Quando dois ou três componentes coexistem em proporções semelhantes, a sequência costuma ser: primeiro estabilizar inflamação e pele, depois abordar volume ou vascular. Essa lógica é coerente com a filosofia de Skin Quality que orienta a prática clínica premium — tratar o terreno antes de refinar o contorno.
Para quem a queixa periorbital costuma pesar mais
A olheira como queixa estética costuma ter impacto desproporcional em determinados perfis. Pessoas que trabalham com imagem pública, profissionais em ambientes com iluminação intensa, pacientes com fototipos mais escuros (onde o contraste entre a olheira e a pele adjacente é mais evidente) e pessoas com padrão genético de sulco nasojugal profundo frequentemente relatam desconforto significativo.
Pacientes com histórico de envelhecimento facial em áreas adjacentes — flacidez malar, linhas finas, perda de luminosidade — também percebem a olheira com mais intensidade, porque o conjunto da face transmite a impressão de cansaço ou envelhecimento precoce.
Além disso, pessoas com rinite alérgica crônica, dermatite atópica ou histórico de coçar os olhos com frequência tendem a desenvolver hiperpigmentação periorbital progressiva que, se não tratada na causa, se torna cada vez mais difícil de reverter.
Mulheres em períodos de alteração hormonal — gestação, puerpério, pré-menopausa, uso de contraceptivos — também relatam piora da queixa com frequência, porque os hormônios influenciam tanto a melanogênese quanto a retenção hídrica e o tônus vascular.
Para quem o tratamento exige cautela ou não é prioridade
Nem toda olheira exige intervenção ativa. Em determinados perfis, a melhor conduta é orientar, proteger e monitorar sem embarcar em tratamentos que terão pouca resolutividade ou risco desproporcional.
Pacientes com bolsas palpebrais significativas e tear trough profundo, quando o componente predominante é cirúrgico, geralmente não se beneficiam de preenchimento isolado e podem piorar. A orientação honesta, nesses casos, é encaminhar para avaliação com cirurgião oculoplástico ou reconhecer que o resultado será parcial.
Pessoas com pele periorbital extremamente fina e reativa, com histórico de hiperpigmentação pós-inflamatória importante, precisam de cautela redobrada com procedimentos que gerem inflamação local — peelings, lasers e microagulhamento incluídos. Nesses pacientes, a piora pode superar a melhora se a escolha de parâmetros não for rigorosa.
Pacientes em uso de anticoagulantes ou com fragilidade vascular acentuada apresentam risco aumentado de hematomas com qualquer procedimento injetável na região. Gestantes e lactantes têm restrições formais para a maioria dos procedimentos estéticos periorbital.
Expectativas irrealistas também são red flag. Quando o paciente espera “eliminar completamente” a olheira — especialmente se ela tem componente genético forte —, o risco de frustração é alto. A conversa pré-tratamento precisa calibrar: o que é melhora, o que é manutenção e o que é o melhor resultado possível para aquela anatomia.
O que a avaliação médica precisa incluir antes de qualquer decisão
Uma avaliação periorbital de qualidade não se limita a olhar e classificar. Ela segue um raciocínio clínico que inclui inspeção em luz natural e artificial, análise com lâmpada de Wood (quando há suspeita de componente pigmentar), tração da pele infraorbital (para diferenciar pigmento de vascular), análise fotográfica em ângulos padronizados e anamnese direcionada.
A anamnese deve investigar: duração da queixa, histórico familiar, uso de cosméticos e medicamentos tópicos, história de alergias e dermatites, padrão de sono, hidratação, tabagismo, fotoexposição, uso de anticoncepcionais, presença de rinite ou sinusite crônica, e tratamentos anteriores (o que já foi tentado, o que funcionou e o que frustrou).
O exame físico avalia: espessura e translucência da pele periorbital, presença de hiperpigmentação verdadeira versus sombra, grau de profundidade do sulco nasojugal, presença de bolsas palpebrais, estado da pele malar adjacente, assimetrias e sinais de inflamação ativa. Esse conjunto define o mapa da queixa.
A decisão terapêutica emerge dessa análise — nunca de um diagnóstico genérico. Quando a avaliação é superficial, o tratamento tende a ser genérico. Quando a avaliação é precisa, o plano se torna individualizado. Na Clínica Rafaela Salvato Dermatologia, em Florianópolis, essa diferenciação é parte do método: avaliação individualizada como etapa clínica, e não como formalidade.
Recursos terapêuticos para olheira pigmentar
Quando o componente pigmentar predomina, a base do plano terapêutico envolve três frentes complementares: controle da causa inflamatória, clareamento progressivo e fotoproteção rigorosa.
Controle inflamatório. Se há dermatite periorbital, rinite alérgica crônica, atopia ou fricção repetida, a primeira medida é tratar o gatilho. Sem estabilizar a inflamação, qualquer ativo clareador terá eficácia comprometida. Cremes de barreira, anti-histamínicos, controle ambiental e orientação para evitar coçar são medidas simples que fazem diferença substancial ao longo de semanas.
Ativos tópicos. A escolha do ativo depende do tipo de pigmento (epidérmico vs. dérmico), da tolerabilidade e do fototipo. Ácido tranexâmico tópico, vitamina C estabilizada, niacinamida, ácido azelaico e retinoides em concentrações toleráveis são opções com evidência variável. Hidroquinona, embora efetiva, exige prescrição e monitoramento, especialmente em peles sensíveis e em uso prolongado.
Peelings químicos. Peelings superficiais com ácido glicólico, mandélico ou lático podem auxiliar na renovação epidérmica e na redistribuição de melanina superficial. Em peles reativas, a concentração e a frequência precisam ser conservadoras. Peelings médios têm risco maior de hiperpigmentação pós-inflamatória na região periorbital e raramente são indicados como primeira escolha.
Laser e luz. Em casos selecionados, o laser de picossegundos pode fragmentar pigmento dérmico com menor risco térmico, mas a indicação depende de fototipo, profundidade do pigmento e estabilidade da pele. Para entender a lógica desse recurso, o guia sobre laser de picossegundos discute parâmetros, indicações e precauções com profundidade clínica. Luz intensa pulsada pode atenuar componente vascular associado, mas seu uso periorbital exige proteção ocular rigorosa e experiência com o equipamento.
Fotoproteção. É o pilar menos glamoroso e mais decisivo. Sem fotoproteção adequada — incluindo proteção contra luz visível, especialmente em fototipos mais altos —, qualquer ganho pigmentar tende a se perder. A fotoproteção não é complemento; é parte ativa do tratamento.
Recursos terapêuticos para olheira vascular
O componente vascular responde a uma lógica diferente. Aqui, o objetivo não é clarear pigmento, mas reduzir a visibilidade de vasos e melhorar a espessura da pele sobrejacente.
Controle de gatilhos. Sono adequado, controle de rinite e sinusite, redução de álcool e tabaco, e hidratação sistêmica são medidas que atenuam a estase venosa periorbital. Parecem simples — e são — mas a adesão costuma ser o gargalo.
Ativos tópicos. Vitamina K tópica, cafeína, arnica e ácido hialurônico em sérum têm evidência limitada, mas podem contribuir para conforto e leve atenuação da aparência vascular. Retinoides tópicos, ao estimular produção de colágeno e espessamento da derme ao longo do tempo, podem reduzir a translucência e diminuir a visibilidade vascular — mas exigem tolerabilidade e uso prolongado.
Tecnologias vasculares. Laser vascular (Nd:YAG de pulso longo, por exemplo) pode atuar sobre vasos visíveis na região periorbital, mas a proximidade do globo ocular impõe restrições de segurança significativas. A indicação é muito selecionada, e a execução exige experiência com proteção ocular metálica e parâmetros conservadores. Radiofrequência em microagulhas pode estimular espessamento dérmico sem atingir vasos diretamente, contribuindo para a redução da translucência ao longo de sessões.
Bioestimulação. Em peles muito finas, o estímulo de colágeno na região periorbital — por bioestimuladores diluídos ou por tecnologias como radiofrequência microagulhada — pode melhorar a espessura dérmica e atenuar a visibilidade vascular. Essa é uma abordagem de construção progressiva, não de resultado imediato. O benefício aparece ao longo de meses, com sessões programadas e monitoramento.
Recursos terapêuticos para olheira estrutural
A abordagem da olheira estrutural é a que mais se aproxima do território de contorno facial. Quando o componente dominante é sombra por sulco ou perda de volume, o plano terapêutico gira em torno de restaurar suporte e suavizar transição.
Preenchimento do tear trough. O ácido hialurônico de baixa concentração e alta coesividade pode ser utilizado para suavizar o sulco nasojugal em pacientes selecionados. A técnica exige profundidade supraperiosteal ou subdérmica profunda, volume mínimo, mão conservadora e experiência com a anatomia vascular complexa da região. O efeito Tyndall — coloração azulada causada por AH superficializado — é um dos riscos mais temidos e mais difíceis de reverter. Saiba mais sobre a lógica do preenchimento facial com naturalidade no guia editorial do blog.
Bioestimuladores de colágeno. Em tear troughs discretos com pele fina mas sem perda volumétrica significativa, bioestimuladores diluídos podem ser uma alternativa ao preenchimento, com resultado mais sutil e progressivo. A vantagem é a construção de sustentação biológica ao longo do tempo. A desvantagem é a imprevisibilidade do resultado em uma área anatômica delicada.
Radiofrequência e ultrassom. Tecnologias de estímulo térmico controlado podem melhorar firmeza e densidade da pele periorbital, contribuindo para suavização discreta da transição pálpebra-maçã. Não substituem preenchimento quando há perda volumétrica importante, mas compõem o plano quando o objetivo é refinamento e manutenção. A Clínica Rafaela Salvato Dermatologia dispõe de tecnologias avançadas que permitem compor protocolos individualizados para essa região.
Blefaroplastia. Quando existem bolsas palpebrais significativas com ou sem excesso de pele, a avaliação cirúrgica é parte legítima do raciocínio. A dermatologia estética pode — e deve — reconhecer quando o recurso mais adequado é cirúrgico, encaminhando com transparência.
Combinações que fazem sentido clínico
Raros casos de olheira respondem bem a uma única estratégia isolada. A abordagem mais consistente costuma combinar frentes, respeitando uma sequência lógica.
Se o componente é pigmentar com algum vascular: ativos tópicos + fotoproteção + controle de inflamação como base, com possibilidade de tecnologia vascular ou pigmentar em fase posterior, após estabilização da pele.
Se o componente é estrutural com algum pigmentar: primeiro estabilizar pigmento e barreira, depois abordar o sulco com preenchimento ou bioestimulação. Tratar pigmento antes de preencher evita que o escurecimento “passe por cima” do suporte adicionado, comprometendo a percepção de resultado.
Se os três componentes coexistem: a estratégia costuma ser escalonada. Primeiro pele (barreira, inflamação, fotoproteção), depois qualidade e espessura (bioestimulação, radiofrequência), por último refinamento de contorno (preenchimento conservador ou manutenção). Esse sequenciamento respeita o princípio de tratar o terreno antes de refinar a superfície.
Combinações simultâneas — como preenchimento de tear trough com radiofrequência de pele na mesma sessão — são tecnicamente possíveis, mas exigem critério. Em região periorbital, o risco de edema cumulativo, inflamação e imprevisibilidade de resultado aumenta quando se empilham estímulos no mesmo dia. A elegância clínica está em separar fases e revisar entre elas.
Limitações reais: o que nenhum tratamento resolve completamente
A honestidade sobre limitações é o que diferencia orientação clínica séria de promessa estética. Algumas verdades sobre olheiras precisam ser ditas com clareza:
Olheiras de base genética forte não desaparecem. Elas podem ser atenuadas, suavizadas, camufladas — mas a tendência permanece. Em fototipos altos com hiperpigmentação constitutiva periorbital, o objetivo realista é melhora parcial e manutenção, não eliminação.
Bolsas palpebrais estruturais com herniação de gordura não respondem a tópicos, lasers ou preenchimento. Quando esse é o componente dominante, o recurso é cirúrgico.
Pigmento dérmico profundo resiste à maioria dos tratamentos tópicos. Lasers podem fragmentar parcialmente, mas a resposta é variável e o risco de hiperpigmentação de rebote é real, especialmente em peles reativas.
Olheiras vasculares em peles constitucionalmente finas tendem a ser crônicas. O ganho com espessamento dérmico é progressivo e modesto. A melhora perceptível pode levar meses de rotina e procedimentos combinados.
Expectativa de “resultado definitivo” raramente se aplica a olheiras. A maioria dos componentes da queixa é recorrente, progressivo ou constitucional. A conversa mais honesta — e mais útil — é sobre manutenção inteligente, não sobre solução única.
Fatores de piora que escapam ao consultório
Existem agravantes que nenhum tratamento compensa se não forem controlados fora do consultório. A privação crônica de sono é possivelmente o fator mais subestimado. Além de agravar a estase venosa e a retenção hídrica periorbital, ela compromete a regeneração celular e a qualidade global da pele.
Tabagismo reduz microcirculação, compromete oxigenação tissular e acelera degradação de colágeno — todos mecanismos que pioram tanto o componente vascular quanto o estrutural da olheira. Consumo excessivo de sódio e álcool favorecem edema, que borram contorno e ampliam a percepção de inchaço periorbital.
Exposição solar desprotegida é o gatilho mais evitável de hiperpigmentação periorbital. Mesmo com tratamento ativo, uma tarde de sol sem proteção pode reverter semanas de ganho pigmentar. Em Florianópolis, onde a exposição UV é significativa ao longo do ano, esse fator merece atenção redobrada.
Uso de cosméticos inadequados — especialmente desmaquilhantes agressivos, ativos irritantes em concentrações altas e máscaras de cílios que exigem fricção para remoção — pode gerar dermatite periorbital crônica de baixo grau que alimenta hiperpigmentação pós-inflamatória silenciosa.
Estresse crônico e flutuações hormonais também modulam melanogênese, retenção hídrica e qualidade de barreira. Não são fatores que o dermatologista controla diretamente, mas são fatores que precisa identificar e orientar.
Erros comuns de decisão e expectativa
A olheira é um dos temas em que decisões equivocadas são mais frequentes — tanto de profissionais quanto de pacientes. Reconhecer padrões de erro evita frustração e risco.
Tratar sem diagnóstico diferencial. Usar clareador sem saber se o pigmento é epidérmico ou dérmico; preencher sem avaliar se há bolsa palpebral significativa; indicar laser sem checar fototipo e reatividade. Cada uma dessas omissões compromete o resultado.
Copiar resultado de outra pessoa. A anatomia periorbital é altamente individual. O que funciona para uma paciente com tear trough discreto e pele espessa pode ser desastroso para outra com pele fina, bolsas e hiperpigmentação. Referências de redes sociais são perigosas quando descontextualizadas da anatomia real.
Insistir em preenchimento quando o problema não é volume. Olheiras pigmentares não melhoram com ácido hialurônico. Olheiras vasculares em pele translúcida podem até piorar com preenchimento superficializado. A lógica “preencher para suavizar” só funciona quando a causa dominante é sombra por déficit de suporte. Para entender os riscos do excesso de preenchimento periorbital, esse guia discute o tema com profundidade.
Esperar resultado imediato de estratégias que são progressivas. Bioestimuladores, retinoides tópicos, radiofrequência — todos são recursos de construção lenta. A melhora aparece em meses, não em dias. Quando a expectativa é de transformação rápida, a frustração é inevitável.
Ignorar manutenção. Olheira tratada com sucesso inicial pode recidivar se a manutenção — fotoproteção, ativos, controle de gatilhos — for abandonada. O resultado é construído, mas também é sustentado.
Manutenção, acompanhamento e previsibilidade
A previsibilidade de resultado em olheiras depende de três variáveis: diagnóstico correto, tratamento coerente e manutenção disciplinada. Sem qualquer uma delas, o desfecho é imprevisível.
Manutenção de olheira pigmentar envolve fotoproteção diária (incluindo luz visível em fototipos altos), uso continuado de ativos anti-inflamatórios e despigmentantes em concentrações toleráveis, e revisão periódica para ajustar a estratégia conforme a resposta da pele.
Manutenção de olheira vascular inclui controle de sono, hidratação, manejo de rinite quando aplicável e, em alguns casos, uso de retinoides ou peptídeos para manutenção da espessura dérmica conquistada.
Manutenção de olheira estrutural pode envolver retoque de preenchimento a cada doze a dezoito meses, sessões de bioestimulação periódicas ou protocolos de radiofrequência de manutenção. A frequência depende do grau de reabsorção, da resposta individual e do objetivo estético acordado.
O acompanhamento fotográfico padronizado é ferramenta essencial. Ele permite comparar resultados objetivamente, identificar recidiva precoce e calibrar decisão de retratamento. Sem registro, a avaliação fica subjetiva — e a subjetividade é inimiga da previsibilidade.
Quando a consulta médica é indispensável
Toda olheira que preocupa merece avaliação dermatológica. No entanto, existem cenários em que a consulta é clinicamente urgente ou particularmente relevante para evitar erro:
Olheira de início súbito em paciente adulto sem histórico prévio pode sinalizar anemia, disfunção tireoidiana, insuficiência renal ou outra condição sistêmica. Nesses casos, o escurecimento periorbital é sinal — não é a doença.
Olheira assimétrica progressiva exige investigação. Assimetrias que se acentuam ao longo de semanas ou meses podem indicar processos locais (dermatite, edema unilateral, lesão) que precisam de diagnóstico.
Piora significativa após procedimento prévio (preenchimento, laser, peeling) requer reavaliação imediata. Efeito Tyndall, nódulos, irregularidade, edema persistente e hiperpigmentação de rebote são complicações que se beneficiam de intervenção precoce.
Olheira em criança ou adolescente com outros sinais (edema palpebral, prurido, sintomas respiratórios) deve ser avaliada para descartar alergia, dermatite atópica ou doença sistêmica antes de qualquer abordagem estética.
Para agendar uma avaliação dermatológica individualizada com critério e planejamento, o ecossistema Rafaela Salvato oferece suporte completo, da triagem à condução do plano.
Comparativo decisório: cenários, prioridades e caminhos
Para facilitar a tomada de decisão, considere os cenários clínicos mais frequentes e suas prioridades:
Cenário 1: Paciente jovem, fototipo IV, olheira acastanhada bilateral desde a adolescência, sem sulco significativo, com histórico de rinite. Causa provável: pigmentar com componente inflamatório crônico. Prioridade: controlar rinite, estabilizar barreira, iniciar ativos despigmentantes, fotoproteção rigorosa. Resultado esperado: melhora parcial progressiva em meses; manutenção contínua.
Cenário 2: Paciente de 40 anos, fototipo II, pele periorbital fina e translúcida, olheira arroxeada que piora de manhã, sem pigmentação visível. Causa provável: vascular predominante com contribuição estrutural leve. Prioridade: otimizar sono e controle de gatilhos vasculares, estimular espessamento dérmico com retinoides e radiofrequência, avaliar preenchimento sutil se tear trough presente. Resultado esperado: atenuação gradual; manutenção com rotina e sessões periódicas.
Cenário 3: Paciente de 50 anos, olheira com sulco nasojugal profundo, bolsas palpebrais evidentes, pele com sinais de fotoenvelhecimento. Causa provável: estrutural predominante com componente pigmentar por fotodano. Prioridade: avaliar viabilidade de preenchimento versus indicação cirúrgica (blefaroplastia), tratar fotodano e pigmentação com abordagem conservadora. Resultado esperado: variável conforme a abordagem escolhida; realismo sobre limitação não cirúrgica quando bolsas são significativas.
Cenário 4: Paciente de 30 anos, queixa estética leve, olheira discreta com ansiedade desproporcional à severidade clínica. Causa provável: componente leve misto; impacto desproporcional. Prioridade: orientar, oferecer cuidado de base (fotoproteção, hidratação, rotina de pele), monitorar. Evitar procedimentos invasivos em queixa que pode responder a medidas simples e expectativa calibrada.
Cenário 5: Paciente pós-procedimento insatisfeita — preenchimento de tear trough com efeito Tyndall ou edema crônico. Causa provável: iatrogênica (complicação de preenchimento prévio). Prioridade: avaliação especializada, considerar hialuronidase se indicado, interromper novos volumes, planejar recuperação.
Perguntas frequentes sobre olheiras
Quais tipos de olheira existem e como diferenciar? Na Clínica Rafaela Salvato, diferenciamos três tipos principais: pigmentar (excesso de melanina, tom acastanhado), vascular (vasos visíveis sob pele fina, tom arroxeado) e estrutural (sulco ou sombra por perda de volume). A diferenciação clínica envolve iluminação, tração de pele e lâmpada de Wood. Na maioria dos casos, mais de um tipo coexiste, e o diagnóstico preciso define o plano.
Como saber se minha olheira é pigmentar ou apenas sombra? Na Clínica Rafaela Salvato, usamos o teste de iluminação frontal: se a olheira atenua quando a luz incide diretamente, o componente predominante é estrutural (sombra). Se persiste, há pigmento ou vascular real. Tração da pele ajuda a confirmar: se estica e clareia, provavelmente é vascular; se estica e permanece escura, é pigmentar.
Quando o problema dominante na olheira é outro que não a cor? Na Clínica Rafaela Salvato, avaliamos que muitas queixas de olheira escondem perda de volume malar, bolsas palpebrais ou flacidez peri-orbitária. Nesses cenários, o “escurecimento” é efeito de sombra anatômica. Tratar apenas cor sem abordar estrutura costuma gerar frustração. O plano precisa considerar contorno facial como um todo.
Preenchimento de olheira funciona para todos os casos? Na Clínica Rafaela Salvato, o preenchimento infraorbital é indicado quando o componente dominante é o sulco nasojugal (tear trough) sem bolsas palpebrais significativas. Em olheiras predominantemente pigmentares ou vasculares, preenchimento isolado não resolve e pode até piorar a percepção. A indicação precisa ser individual.
Laser pode piorar olheira? Na Clínica Rafaela Salvato, alertamos que laser mal indicado ou com parâmetros inadequados pode gerar hiperpigmentação pós-inflamatória, especialmente em fototipos altos. A região periorbital exige proteção ocular rigorosa e cautela extrema. Quando bem indicado e bem executado, o laser pode contribuir; quando usado sem critério, pode agravar.
O que costuma ajudar mais e o que costuma frustrar? Na Clínica Rafaela Salvato, os melhores resultados vêm da combinação: fotoproteção rigorosa, controle de gatilhos inflamatórios, ativos adequados ao tipo de pigmento e, quando indicado, procedimentos selecionados. O que mais frustra é tratar sem diagnóstico diferencial, esperar resultado imediato de recursos progressivos e abandonar a manutenção após melhora inicial.
Como o contexto clínico muda a decisão de tratar olheiras? Na Clínica Rafaela Salvato, consideramos fototipo, idade, anatomia, histórico de procedimentos, medicações em uso, presença de rinite ou dermatite e expectativas. Uma paciente jovem com rinite crônica exige abordagem completamente diferente de uma mulher de cinquenta anos com perda de volume malar. O contexto define a estratégia.
Quando vale tratar, quando vale observar e quando vale reavaliar? Na Clínica Rafaela Salvato, tratamos quando há diagnóstico claro, indicação segura e expectativa calibrada. Observamos quando a olheira é leve e responde a medidas básicas (sono, fotoproteção, hidratação). Reavaliamos quando houve procedimento prévio com resultado insuficiente, quando há mudança no padrão ou quando a queixa muda ao longo do tempo.
Olheira genética tem tratamento? Na Clínica Rafaela Salvato, explicamos que olheiras com forte componente genético podem ser atenuadas, mas dificilmente eliminadas. A abordagem realista é melhorar ao máximo possível com recursos seguros (ativos, fotoproteção, estímulo dérmico) e manter consistência. Prometer eliminação completa seria desonesto com esses perfis.
Quais dúvidas o paciente costuma trazer na consulta sobre olheiras? Na Clínica Rafaela Salvato, as perguntas mais frequentes são: “minha olheira é genética ou tem causa tratável?”, “posso preencher essa olheira?”, “clareador resolve?”, “por que piora quando durmo mal?”, “posso fazer laser?”. Cada resposta depende do diagnóstico. A consulta presencial é o momento em que essas dúvidas ganham resposta personalizada.
Revisão editorial, responsabilidade e credenciais
Este conteúdo foi produzido e revisado pela Dra. Rafaela Salvato, médica dermatologista em Florianópolis, Santa Catarina, com 16 anos de experiência clínica e estética. Registrada no CRM-SC 14.282, com título de especialista RQE 10.934 pela Sociedade Brasileira de Dermatologia (SBD), membro ativa da American Academy of Dermatology (AAD) e pesquisadora registrada no ORCID 0009-0001-5999-8843.
Formação complementar inclui atualização em lasers e procedimentos estéticos na Harvard Medical School (EUA) sob supervisão do Prof. Dr. Richard Rox Anderson, fellowship em tricologia em Bolonha (Itália) com a Prof. Dra. Antonella Tosti e fellowship em dermatologia cosmética com a Dra. Sabrina Fabi (CLDerm, San Diego, CA).
A Dra. Rafaela atende na Clínica Rafaela Salvato Dermatologia, localizada na Av. Trompowsky 291, Salas 401–404, Torre 1 Medical Tower, Trompowsky Corporate, Centro, Florianópolis-SC.
Última revisão: 29 de março de 2026.
Nota de responsabilidade: Este conteúdo é informativo e educativo. Ele não substitui consulta médica presencial, avaliação clínica individualizada nem prescrição terapêutica. Indicações, combinações e resultados dependem de avaliação profissional, fototipo, anatomia, histórico clínico e adesão ao plano. Resultados variam entre pacientes.
Este comparativo é editorial. Para protocolos e contraindicações, acesse a Biblioteca Médica Governada.